基于用藥安全的計算機輔助人工前置審方模式的構建
彭 婕,張海霞,吳曉燕,葛衛紅*,秦旺強
1 南京大學醫學院附屬鼓樓醫院藥學部,南京 210008;2 杭州逸曜信息技術有限公司,杭州311112
用藥安全是患者10 大安全目標之一,防范用藥錯誤是醫療工作中確保用藥安全的永恒主題。據美國醫學研究所(Institute of Medicine,IOM)研究估算,醫院患者平均每天至少會遭遇1 例用藥錯誤,在用藥錯誤導致的患者傷害中至少四分之一是可以避免的[1]。有研究表明[2],用藥錯誤發生的首要因素是醫師對某些藥學知識的欠缺,而藥師是用藥錯誤的主要發現人,其中76.44%是藥師在審核處方/醫囑環節發現和攔截的。近年來,我國部分醫院開展了計算機輔助人工處方事前審核,能夠實現藥物用法、單次劑量、給藥途徑、溶媒配伍等方面的審核;但對于患者使用的同種藥物累積劑量、重復用藥、藥物相互作用、患者肝腎功能不全藥物治療調整等的審查,實現軟件審查的比例較少。因存在上述原因,國內大部分醫院雖能完成門診處方審核,但對于患者復雜疾病、需要結合病情做審方評估的住院醫囑審核,有能力實現的醫療機構為數不多。
本研究在市售處方審核軟件內置審方規則的基礎上,建立系統審查體系并不斷優化審核規則,保證藥物之間的交互審查和患者個體化用藥審查的準確性,由此實現了本院3325 張床位的住院醫囑全審核,發揮審查體系在保障患者用藥安全中的作用。
1 資料與方法
1.1 住院醫囑審核流程的構建
審方軟件對醫囑不適宜的級別分為4、5、7、8級。4 級僅對該條醫囑中可能存在的問題進行提示,該級別視同合理,則自動通過;5 級和7 級醫囑中藥物使用方式在醫學理論上是不被推薦或需謹慎使用的,如果使用則可能發生較嚴重的藥品不良事件,提醒醫生該醫囑存在問題且處于待審核狀態,并傳送至審方中心,由審方藥師進一步審核;8 級為禁忌醫囑,在醫生工作站予以攔截,不能生成醫囑并在醫生工作站推送攔截理由。例如紫杉醇脂質體,溶媒若使用0.9%氯化鈉注射液,屬于配伍禁忌,軟件智能攔截配伍禁忌的醫囑,并自動給予提示:使用5%葡萄糖注射液作為該藥物的溶媒。
本院住院醫囑審核流程為: 醫生開具醫囑后,信息發送給審方系統進行系統審查(首次審查)。系統審查存在問題的醫囑(5、7 級),在醫生電子病歷端給予提示,若醫生選擇繼續維持醫囑,則系統將醫囑推送給審方端由藥師人工審核(二次審查)。人工審核通過,則繼續進入下一步流程如收費、發藥;人工審核拒絕和雙簽的醫囑,經由系統返回告知醫生需進行處理;審方藥師拒絕的醫囑需要醫生重新生成新醫囑、再次經由系統審查;審方藥師給予雙簽的醫囑,可由醫生雙簽后進入收費、發藥等環節。系統探測到的禁忌醫囑(8 級),由系統的合理用藥攔截端予以攔截,醫生無法保存該禁忌醫囑,必須重新開具合理的醫囑。審核流程如圖1 所示。
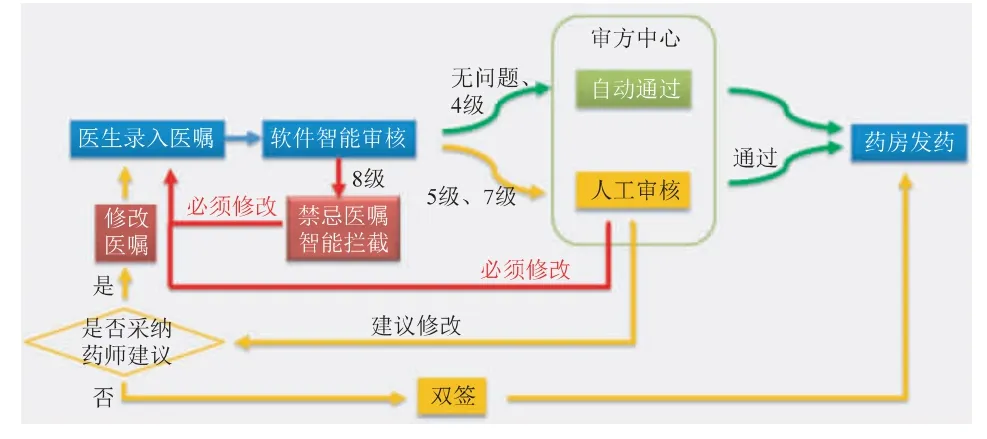
圖1 住院醫囑審核流程圖
1.2 審方規則改進
審方系統運行具有一定邏輯關系的審方規則,將問題醫囑推送給藥師審核。對一款審方軟件而言,審核規則是其核心。若某種藥物缺乏相關審核規則,可能出現問題醫囑,而被系統判為合理,形成“假陰性”審核結果,因此在發現問題醫囑未被審出時,應及時增補相應規則。若某些審核規則藥師根據疾病指南判斷無需干預,則可以去掉該項審核規則,使之不必反復提示,減少“假陽性”,避免醫生對審方提示發生“信號疲勞”、節約藥師審方時間。
1.2.1 累積日極量的規則設計 現以前列地爾注射液(凱時)為例,其說明書推薦用法用量為“成人一日一次,1~2 mL (前列地爾5~10 μg)+10 mL 生理鹽水(或5%葡萄糖)緩慢靜注,或直接入小壺緩慢靜脈滴注”。因此,系統內置的審核規則按說明書設置單次劑量限制為≤10 μg/次。若開藥次數增加則可能使患者當日用藥劑量增大。藥師發現這個問題之后,設置累積日極量為≤10 μg·d-1,可實現審方系統獲取患者在用藥物信息,對相同藥品計算一個自然日內的累積日劑量,并對超過累積日極量的醫囑予以攔截。該規則模塊亦可針對不同科室設計不同的日極量上限。
1.2.2 重復用藥的規則設計 可將同類藥品歸類于系統大類之下,醫生在其中一種藥物使用期間開具與該藥物處于同一類別項下的藥品,系統即產生“重復用藥”的判斷,對開具重復用藥的醫囑予以提醒。規則運行后,當患者已有一種NSAIDs 類的藥物醫囑在用、再開具同類藥物時,醫生工作站的合理用藥支持功能提醒其為重復用藥,提示建議修改。如果醫生忽視這一提醒,該醫囑則發送給審方藥師進行審核,審方藥師可干預將該醫囑并退回醫生。對于藥師退回的醫囑,若醫生未修改或再次簽名確認,藥房拒絕發藥。
1.2.3 藥物相互作用的規則設計 可將具有藥物相互作用或潛在藥物相互作用的兩種藥物通過規則實現其中一種在用狀態下,開具另一種具有相互作用的藥物,則系統產生“具有相互作用”的提示。規則運行后,醫生開具具有相互作用的藥物,醫生工作站可予以提示,并發送審方藥師審核。
1.2.4 腎功能不全藥物劑量調整的規則設計 在單個藥物的腎功能規則分支下,系統利用信息渠道獲取患者最近一次監測的血肌酐值,通過審方系統內置公式自動計算患者肌酐清除率(CCr),根據肌酐清除率計算值運行不同的規則分支,推薦給予不同腎功能狀態下的藥物劑量。規則運行后,醫生為腎功能不全的患者開具需要調整劑量的藥物,醫生工作站可予以提示,并發送審方藥師審核。
例如,一腎功能不全藥物劑量調整的醫囑審核案例:一名62 歲的男性重癥患者,以“左眼失明,休克,肺部感染,高血壓3 級”入住本院急診病房。醫生在其治療過程中,抗感染開具“替考拉寧400 mg+0.9%氯化鈉注射液100 mL 靜脈滴注qd” 的醫囑。患者最近測得CCr 35 mL·min-1,系統判斷其單次用藥劑量偏大,提示應減低替考拉寧單次劑量。藥師在審查該醫囑時,觀察到患者重癥,血流動力學不穩定,體溫、血白細胞(WBC)、中性顆粒細胞百分率(N%)、C 反應蛋白(CRP)、降鈣素原(PCT)均高于正常值范圍,故建議患者使用三劑替考拉寧負荷劑量400 mg q12h 后,根據腎功能狀況調整替考拉寧維持劑量。審方軟件結合藥師人工干預,既發揮了審方系統的鑒別審查功能,又可使藥師靈活處理醫囑問題,提高了藥師人工審方的效率。
1.2.5 腸外營養醫囑審核的規則設計 腸外營養醫囑的審核與普通醫囑不同,它不以單個藥物或藥物+溶媒的形式出現,而是以基本組分為糖+氨基酸+脂肪乳的組方形式出現,需做組方整體合理性審核。其審核較為復雜,涉及到患者適應癥、禁忌癥、組方相容性、穩定性、熱氮比、糖脂比、滲透壓等多步驟審核。本院的腸外營養審核模塊可以提取組方信息,實現判斷組方中各成分的相容性、穩定性,計算組方熱氮比、糖脂比、滲透壓等,并從診斷、體檢結果中提取相關數據對患者適應癥、禁忌癥、肝功能、腎功能、凝血狀況、甘油三酯代謝情況,系統首次審核之后,提煉審核結果,以警示信息的形式交由藥師做二次人工判斷。
例如,一腸外營養醫囑審核案例:腸外營養組方為“復方氨基酸18AA-Ⅱ(樂凡命)250 mL+結構脂肪乳注射液(C6~24,力文)250 mL+50%葡萄糖注射液400 mL+脂溶性維生素Ⅱ注射液(維他利匹特)10 mL+注射用水溶性維生素(水樂維他)1 支,靜脈滴注qd”。軟件系統計算該醫囑組方存在問題:①熱氮比偏高,建議增加組方中氨基酸用量;②滲透壓高于外周靜脈能夠耐受的900 mOsm·L-1。藥師在審核本組醫囑時,依據警示信息建議輸液通過中心靜脈輸注,并根據藥師知識儲備提出修改組方方案,向醫生提出修改意見: 增加復方氨基酸18AA-Ⅱ(樂凡命)1 瓶。醫生按藥師意見修改了醫囑。
2 審方實施后的總體成效
2.1 醫囑總體合理率變化
審方流程執行后,2018 年11 月至2019 年11月,住院醫囑合理率由98.8%上升至99.2%,見圖2所示。
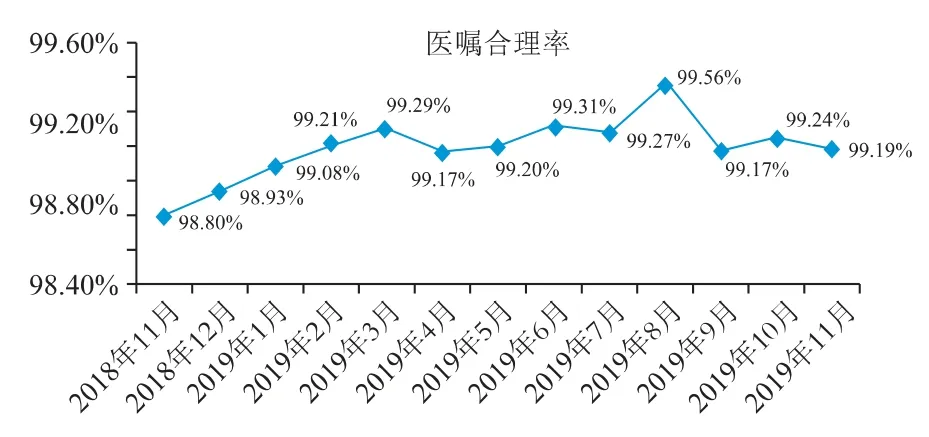
圖2 2018 年11 月~2019 年11 月醫囑合理率變化情況
2.2 患者用藥個體化審查、藥物之間交互審查結果占比
按醫囑不適宜類型分類,2018 年系統審查各類醫囑占比如表1 所示。重復用藥、藥物相互作用、腸外營養醫囑的警示屬于藥物交互審查,患者肝腎功能不全用藥劑量調整、適應癥、禁忌癥、過敏史則與患者用藥個體化相關。這幾項總計占全部警示的15.0%,較之前參考文獻報道的3%~5%[3-6]高出兩倍以上。相較于其他審核軟件,本院優化規則的計算機輔助人工審核模式在藥物交互審查和患者個體化用藥審查上更具優勢。
經過優化審方規則,本院將系統可以直接產生有效攔截的藥物單次用量、溶媒配伍等問題升高了系統攔截級別(8 級),使得即使無藥師人工審核,系統仍然可產生7×24 h 不間斷攔截,保障用藥安全的首道防線。藥師則可以集中精力完成需要人為判斷患者情況的合理用藥問題。從藥師干預的醫囑不適宜類型分類統計來看(見表1),經過一年的審核規則優化,需要藥師人工審核的不適宜類型(適應癥、禁忌癥、患者肝腎功能藥物調整、腸外營養組方、重復用藥、藥物相互作用、用藥療程、特殊人群、過敏史,見表1 中加黑字體部分) 的醫囑占比累計達25.0%,比2018 年的15.0%大幅升高。在軟件系統攔截掉禁忌醫囑之后,藥師在審方中可進一步關注患者個體化用藥情況,提高整體審方效率。

表1 2019 年與2018 年醫囑按不適宜類型分類占比
2.3 部分干預藥品的用量變化
因不合理使用被干預藥品的人均用量有4%~50%的降低(見表2)。
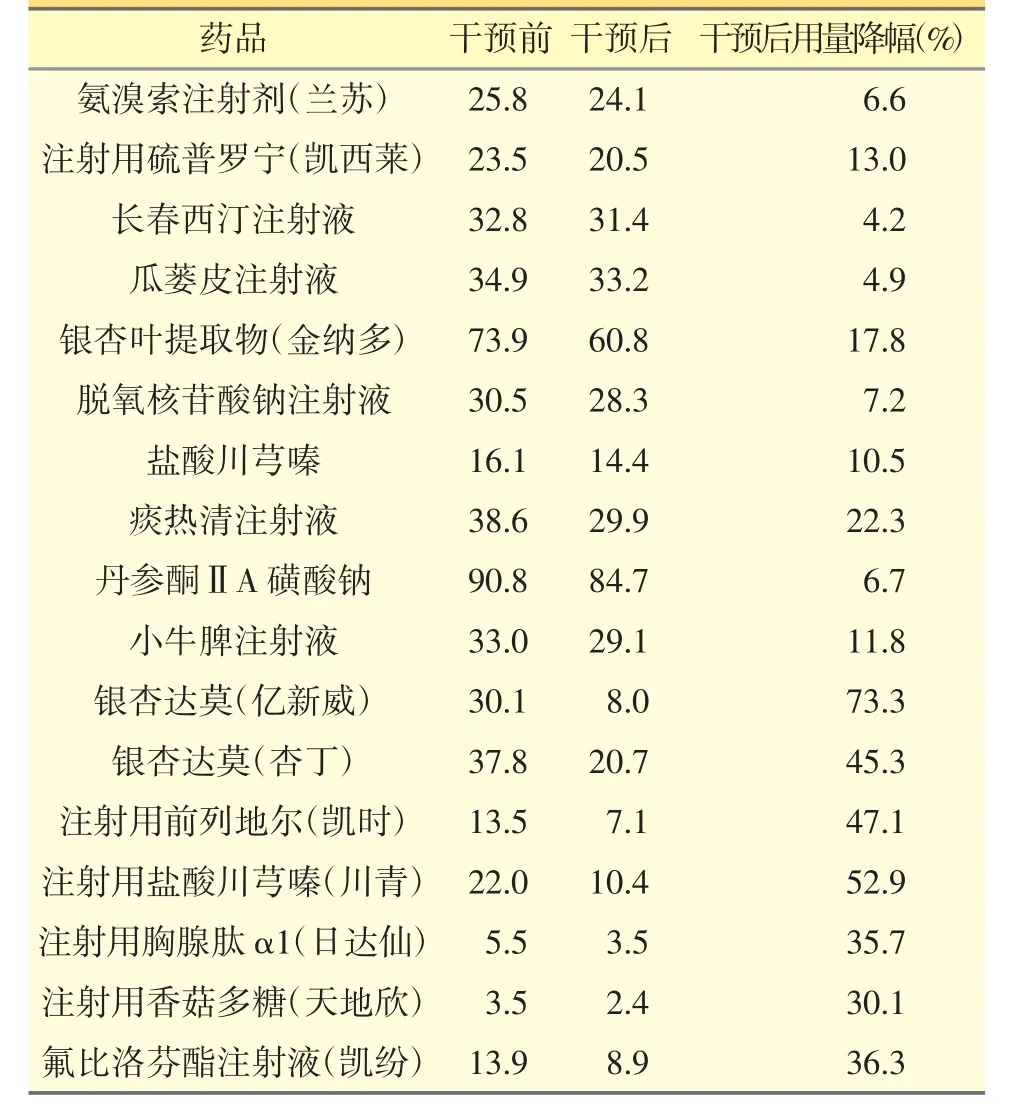
表2 2019 年干預藥品患者人均用量變化
3 討論
本院開展計算機輔助下的人工事前審方,從流程設計上做到審核不通過的處方不發藥,一定程度上實現了藥師對處方的“一票否決”。從合理用藥管理的有效性和及時性上看,優于現行多年的處方點評制度。
現有的市售審核軟件系統,系統審核的基礎規則均基于藥品說明書,審核方式較為刻板,加之審方系統與電子病歷系統對接必然存在的信息銜接問題,故系統審核不可避免存在“假陽性”和“假陰性”的審核結果,造成藥師人工審核的人力浪費或不合理醫囑的疏漏審核。這需要藥師在審查系統審方規則時查漏補缺,并結合“指南”、文獻、醫院管理規定等不斷優化系統審方規則,使之審方規則本土化。經過這樣一個過程,方能發揮計算機輔助人工審方的優勢、提高人工審核的效率。
本院在優化審方規則時,特別注重軟件系統審查優點與藥師人工審方特長相結合。審方模式的設計理念是:軟件系統可以直接攔截的不合理醫囑問題,例如配伍禁忌,通過軟件系統攔截;而藥師重點干預需要結合患者病情作出判斷的不適宜醫囑。經過審方規則優化,已形成了具有本院特色的處方、醫囑審核軟件,其規則與藥品說明書、“指南”及本院管理規定相匹配。對于軟件無法精準判斷的問題,藥師審核則可以發揮靈活處理的優勢。本院2018 年起安排專人負責審方規則優化工作,2018~2019 年優化審方規則1.8 萬條。修改審方規則使得藥師工作效率提高,藥師人工審核醫囑占全部醫囑的比例,從2018 年的9%降低至2020 年的5%;藥師人工干預醫囑占人工審核醫囑比例,從2018 年的6.8%升高至2020 年的10%,充分發揮了軟件系統的攔截優勢。相較于其他審核軟件,本院軟件在識別患者個體情況上具有一定優勢,能夠針對患者個體病情作出用藥審查,體現了“以患者為中心”的藥學服務宗旨,也更利于藥師發揮專業特長。
綜上所述,計算機輔助人工前置審方模式在本院運行將近兩年,在合理用藥管理中形成了良性運轉的長效機制,使合理用藥管理更有效率,實施成效顯著。

