舒尼替尼聯合腹腔鏡手術預防胃腸道小間質瘤術后復發臨床評價*
梁振雄,黃 平,王若天,符 敏,宋德鴻
(1. 海南省瓊海市人民醫院普外科,海南 瓊海 571400; 2. 海南省人民醫院胃腸外科二區,海南 海口 571100)
胃腸道小間質瘤臨床發病率較高,表現為惡心、嘔吐、上腹痛、貧血、腫塊、上胃腸道出血等癥狀,若不及時治療,病情進展迅速,甚至危及生命。目前,手術切除治療仍是最有效的治療方案[1]。隨著研究的不斷深入,微創手術逐漸應用于胃腸道小間質瘤的治療,其切除效果和安全性均得到證實。但術后復發概率較高,屆時需再次手術,會縮短生存周期,降低生活質量[2]。因此,術后應給予相應輔助治療,以降低復發率[3]。舒尼替尼為經典的酪氨酸激酶抑制劑,可抑制腫瘤生長,臨床常用于胃腸道間質瘤、腎細胞癌等的治療[4]。本研究中在胃腸道小間質瘤患者腹腔鏡切除術后給予舒尼替尼輔助治療,觀察復發情況。現報道如下。
1 資料與方法
1.1 一般資料
納入標準:患者符合中華醫學會外科學分會胃腸外科學組《胃腸間質瘤規范化外科治療專家共識》[5]診斷標準,且經胃鏡、CT、MRI、組織病理學檢查等確診;符合腹腔鏡手術治療指征;對舒尼替尼無嚴重過敏反應;對伊馬替尼治療失敗或不能耐受。本研究方案經醫院醫學倫理委員會批準,患者簽署知情同意書。
排除標準:并發其他全身性惡性腫瘤;術中出現嚴重并發癥,轉入其他科室治療;精神狀態、認知功能異常,不能配合治療;預計生存周期短于6 個月。
脫落/剔除標準:中途自愿退出本研究;未按本研究給藥方案服藥;基礎資料、臨床資料缺失或不完整;隨訪期間失訪。
病例選擇與分組:選取瓊海市人民醫院2015 年至2017 年收治的胃腸道小間質瘤患者90 例,隨機分為觀察組和對照組,各45 例。兩組患者一般資料比較,差異無統計學意義(P >0.05),具有可比性。詳見表1。
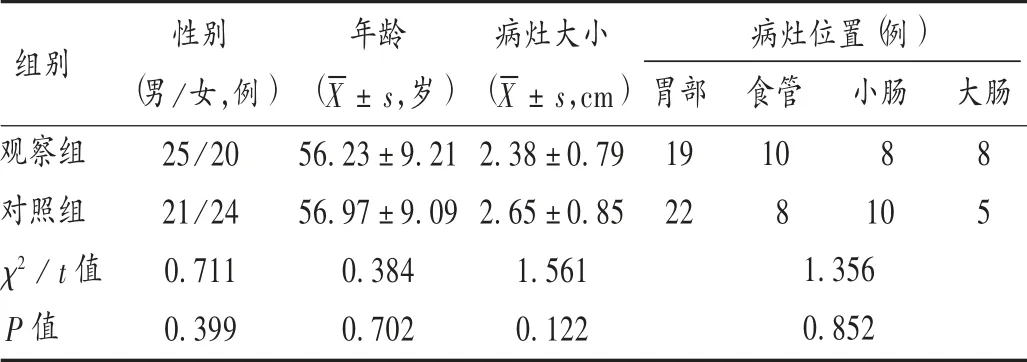
表1 兩組患者一般資料比較(n =45)
1.2 方法
兩組患者均予腹腔鏡手術:患者取截石位,全身靜脈麻醉,氣管插管后行機械通氣,氧氣流量1.5 L/min,潮氣量8~10 mL/kg。常規方法建立氣腹,氣腹壓力保持在12~14 mmHg(1 mmHg =0.133 kPa),再在臍下位置穿刺置入直徑為1.0 cm 的Trocar 穿刺針,作為手術的觀察孔,根據術前腫瘤探查所處大概位置確定主操作孔位置,在腹腔鏡下準確探查胃腸道間質瘤所在位置、大小、血管侵犯程度,選擇合適的方式在腫瘤病灶基底部深處進行環形切除,但應避免穿破胃壁、食管壁、腸壁組織,然后取出病灶,并對切緣進行病理檢查,確認病灶切除是否完全。手術完成后退鏡,并置入引流導管,進行常規抗感染治療。觀察組患者術后給予蘋果酸舒尼替尼膠囊(意大利輝瑞公司,進口藥品注冊證號H20130275,規格為每粒12.5 mg)口服,推薦劑量為每次50 mg,每日1 次,連續服藥4 周、停藥2 周為1 個周期,連續治療3 個周期。隨訪24 個月。
1.3 觀察指標
分別于治療前后1 d 采集患者空腹靜脈血各約3 mL,離心,分離得血清,采用酶聯免疫吸附法,以Multiflu 150S 型多功能酶標儀(美國BioTek 公司)檢測腫瘤標志物水平,包括癌抗原19-9(CA19-9)、癌胚抗原(CEA)、癌抗原125(CA125);采用放射免疫分析法,以HH6003型γ 放射免疫分析儀(上海何亦儀器儀表有限公司)檢測血清細胞因子水平,包括血管內皮生長因子(VEGF)、血小板源生長因子(PDGF)、集落刺激因子-1(CSF-1)。試劑盒均購自美國Abcam 公司,嚴格按儀器操作規程和試劑盒說明書操作。觀察患者治療期間惡心嘔吐、高血壓、腹痛便秘、皮疹等不良反應發生情況。術后隨訪期間,統計復發率、遠端轉移率、再手術率和死亡率。
1.4 統計學處理
采用SPSS 22.0 統計學軟件分析。計量資料以表示,行t檢驗;計數資料以率(% )表示,行χ2檢驗。P <0.05 為差異有統計學意義。
2 結果
結果見表2 至表5。
表2 兩組患者腫瘤標志物水平比較 ± s,n =45)

表2 兩組患者腫瘤標志物水平比較 ± s,n =45)
注:與本組治療前比較,*P <0.05。表3 同。
組別CA19-9(U/mL) CEA(ng/L) CA125(U/mL)觀察組對照組t 值 P 值治療前87.13±10.93 89.02±10.57 0.834 0.407治療后34.95±5.87*41.34±5.92*5.142 0.000治療前29.23±4.87 29.97±4.63 0.739 0.432治療后16.10±3.02*19.85±3.34*5.587 0.000治療前189.10±17.93 191.75±19.11 0.678 0.499治療后71.32±9.12*80.35±10.69*4.311 0.000
表3 兩組患者血清因子水平比較 ± s,n =45)
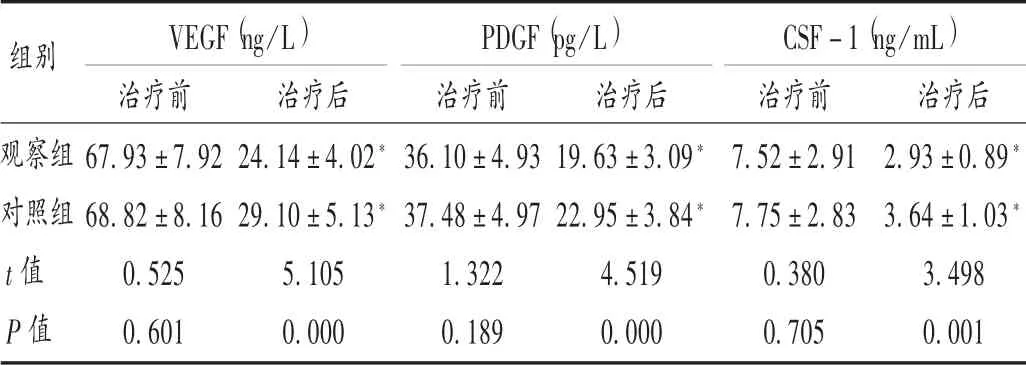
表3 兩組患者血清因子水平比較 ± s,n =45)
VEGF(ng/L) PDGF(pg/L) CSF-1(ng/mL)組別觀察組對照組t 值P 值治療前67.93±7.92 68.82±8.16 0.525 0.601治療后24.14±4.02*29.10±5.13*5.105 0.000治療前36.10±4.93 37.48±4.97 1.322 0.189治療后19.63±3.09*22.95±3.84*4.519 0.000治療前7.52±2.91 7.75±2.83 0.380 0.705治療后2.93±0.89*3.64±1.03*3.498 0.001

表4 兩組患者不良反應發生情況比較[例(%),n =45]
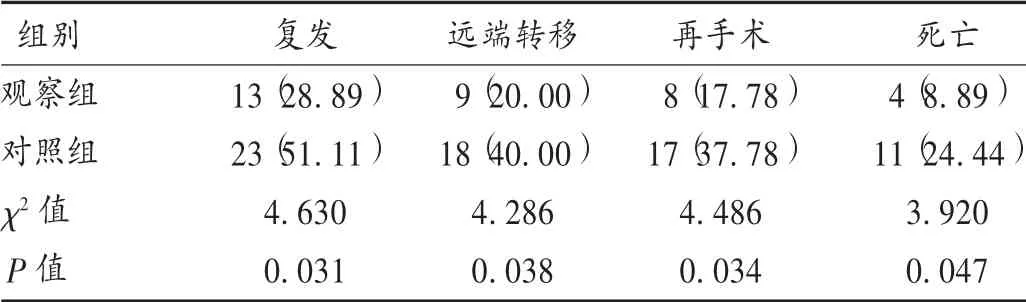
表5 兩組患者隨訪指標比較[例(%),n =45]
3 討論
胃腸道小間質瘤是指附著于上下消化道壁的病灶小于5 cm 的實質性腫瘤,其中以胃部病灶居多(60%~70%),盡早手術切除是最有效的治療方法[6]。隨著臨床研究的不斷進展,腹腔鏡手術憑借其術中創傷性小、術后恢復快、住院時間短等優點,逐漸取代常規開放式手術應用于胃腸道小間質瘤的治療,能獲得較精準的手術切除效果[7]。但胃腸道小間質瘤手術切除后仍有較高復發概率,且可能需再次手術治療。
本研究中,相比于對照組,觀察組患者腫瘤標志物水平均顯著降低,表明舒尼替尼能進一步抑制術后腫瘤細胞的生長狀態。酪氨酸激酶是參與腫瘤細胞生長和病理學血管生成的重要物質,在腫瘤細胞生長、增殖、分化中具有重要作用,舒尼替尼進入機體后可抑制其活性,通過抑制腫瘤細胞信號轉導而抑制腫瘤細胞的生長和增殖,促進腫瘤細胞凋亡,因此觀察組患者術后腫瘤細胞生長增殖緩慢,腫瘤標志物水平顯著低于對照組[8]。VEGF 為高度特異性促血管內皮細胞生長因子,具有增加血管通透性,促進細胞外基質變性,促進血管內皮細胞遷移、增殖及促進血管形成等作用。PDGF 屬酪氨酸激酶受體,在調控細胞增殖、分化、生長、發育上有重要作用,CSF-1 可對腫瘤細胞不同發育階段的造血干細胞起促增殖、分化作用[9]。治療后,觀察組患者的VEGF,PDGF,CSF-1 水平均低于對照組,表明舒尼替尼的輔助治療可抑制胃腸道小間質瘤新生血管的生成,抑制腫瘤細胞的增殖、生長和分化。兩組不良反應發生率相當,表明增加舒尼替尼治療不會明顯增加不良反應。隨訪期間,觀察組患者的復發率、遠端轉移率、再手術率和死亡率均低于對照組,表明舒尼替尼可降低術后復發率,改善預后。
綜上所述,胃腸道小間質瘤患者腹腔鏡術后給予舒尼替尼聯合治療,能降低腫瘤標志物和促血管生成因子水平,并能降低術后復發率、遠端轉移率、再手術率和死亡率。

