兩種氣道廓清技術在慢性阻塞性肺疾病急性加重病人中的應用效果比較
譚 旭,許 娟,羅薇娜,黃 宇,吳靜宇,陳 君,鄧 群
(華中科技大學同濟醫學院附屬協和醫院,湖北430000)
氣道慢性黏液分泌亢進和黏液纖毛清除系統功能障礙是慢性阻塞性肺疾病(chronic obstructive pulmo‐nary disease,COPD)的顯著特征,是COPD 病人長期慢性咳嗽、咳痰的重要因素。COPD 急性加重(acute exacerbation of chronic obstructive pulmonary disease,AECOPD)會出現呼吸困難、痰量增多或膿痰等呼吸道癥狀且超過日常變異,是導致病人住院、肺功能下降和死亡的重要原因[1‐3]。氣道廓清技術(airway clear‐ance techniques,ACT)是一種為促進病人氣道內分泌物清除而應用外力輔助的技術。目前常用的ACT 技術主要有主動循環呼吸技術、胸部物理治療、用力呼氣技術、胸廓高頻震蕩技術(high‐frequency chest wall compression,HFCWC)、振動正壓呼氣技術(oscillatory positive expiratory pressure,OPEP)等[4],由 于 不 同ACT 技術清除分泌物機制不一,適用人群各異,且關于AECOPD 病人的氣道分泌物清除的具體效果及肺功能改善程度的相關研究結論不一致[4‐5]。因此,本研究主要評估與對比HFCWC 與OPEP 兩種技術對AECOPD病人氣道內分泌物清除以及肺功能的影響,現報道如下。
1 對象與方法
1.1 研究對象 選取2017 年3 月—2018 年3 月入住我院呼吸與危重癥醫學科治療的80 例AECOPD 病人。入選標準:①符合2016 年慢性阻塞性肺疾病全球倡議(GOLD 指南)中COPD 的診斷標準[6];②COPD氣流受限程度為3 級或4 級;③近期咳嗽咳痰增多、痰液性質改變的病人。排除標準:①近8 周內因COPD急性加重而再次住院病人;②合并有肺部腫瘤、支氣管哮喘、支氣管擴張、肺結核疾病的病人;③不能耐受與配合HFCWC 與OPEP 治療的病人。本研究通過醫院倫理委員會審核,研究對象均知情同意并簽署知情同意書。采用隨機數字表法將入選病人分為HFCWC組和OPEP 組,各40 例。
1.2 方法
1.2.1 治療方案 兩組病人均給予常規藥物治療及其他對癥支持治療,如全身抗感染藥物、祛痰藥物、支氣管擴張藥物治療,以及營養支持治療和無創正壓通氣等支持治療[6]。其中HFCWC 組在上述治療的基礎上加用震動背心輔助排痰,OPEP 組加用Acapella 裝置輔助排痰,持續治療5 d 后暫停。HFCWC 治療方案[4,7]:①采用震動背心(ZPT‐205,泰雷茲電子有限公司)儀器進行輔助排痰;②根據病人胸圍選擇相應型號的背心或胸帶;③根據病人耐受性設置合適的振蕩頻率和強度,頻率為10~14 Hz,檔位為3 檔或4 檔;④治療時間每日3 次,每次15 min;⑤治療完成后指導咳嗽咳痰。OPEP 治療方案[4,8‐9]:①采用振動正壓呼氣裝置Acapella(27‐7000‐Acapella choice,史密斯醫療)輔助排痰;②設定阻力表盤,從1 檔開始依病人完成度逐步遞增檔位;③囑病人深吸一口氣,屏氣2~3 s,口含咬嘴(確保密封不漏氣),持續緩慢呼氣3~4 s,完成一次呼吸治療;④繼續保持口含咬嘴,按照吸氣與呼氣的時間比進行深吸氣后慢慢呼氣訓練,共完成15 次呼吸治療后取下裝置,指導有效咳嗽;⑤治療頻率為每日3 次。
1.2.2 評價指標
1.2.2.1 痰液性質 收集兩組病人治療5 d 內痰液量,并評估痰液黏稠度和痰液顏色。痰液黏稠度依據外觀和性狀分為Ⅰ~Ⅲ度;外觀呈泡沫樣或米湯樣痰為Ⅰ度,稀米糊狀樣痰為Ⅱ度,黏稠呈坨狀樣痰為Ⅲ度。痰液顏色以痰色評分描述,水樣透明痰計1 分,白色黏液痰計2 分,淡黃色或黃色痰計3 分,黃綠色痰計4 分。痰液由病人的責任護士每日收集。
1.2.2.2 動脈血氣分析 收集病人入組時以及結束輔助排痰治療后第1 日動脈血氣分析結果。
1.2.2.3 呼吸困難分級 采用英國醫學研究委員會制定的呼吸困難量表(Modified Medical Research Council Scale,MMRC)[10]于入組時及結束輔助排痰治療后第1日對病人進行呼吸困難分級評分。無明顯呼吸困難計0 分(0 級);快走或上緩坡時有氣短計2 分(Ⅰ級);以自己速度于平地行走時需間斷停下呼吸計2 分(Ⅱ級);于平地步行100 m 或數分鐘后需要停下呼吸計3 分(Ⅲ級);明顯呼吸困難而不能離開病房或換衣服時氣短計4 分(Ⅳ級)。
1.2.2.4 COPD 評估測試量表評分(COPD Assess‐ment Test,CAT)[11]采用CAT 量表于病人入組時評分以及病人出院1 周后進行電話隨訪評分。CAT 分值為0~40 分,0~10 分為輕微影響,11~20 分為中等影響,21~30 分為嚴重影響,31~40 分為非常嚴重影響。CAT 評估測試≥2 分的差異或改變量即可提示具有臨床意義。
1.2.2.5 肺功能測定 由肺功能專職技術人員采用床旁肺功能儀(Master Screen Paed,德國耶格)于入組時以及結束輔助排痰治療后第1 日進行床旁肺功能測量。
1.2.3 統計學方法 應用SPSS 17.0 統計包進行統計分析,計量資料以均數±標準差(±s)表示,正態分布計量資料兩組間采用獨立樣本t檢驗;計數資料采用例數、百分比表示,組間比較采用獨立樣本的χ2檢驗,兩組病人基線和治療結束時的中位數變化值采用協方差分析。以P<0.05 為差異有統計學意義。
2 結果
2.1 兩組病人基線資料比較 本研究招募80 例入組臨床試驗,40 例隨機入組HFCWC 組,40 例隨機入組OPEP 組。共69 例完成臨床試驗,其中HFCWC 組33例,OPEP 組36 例。4 例病人治療過程中中途退出,5例病人因未能配合完成治療后肺功能檢查和隨訪,2例病人治療過程中死亡。兩組病人基線特征包括年齡、性別、肺功能相關指標、MMRC、CAT 評分、支氣管擴張劑使用情況、家庭氧療情況比較差異均無統計學意義(P>0.05),見表1。
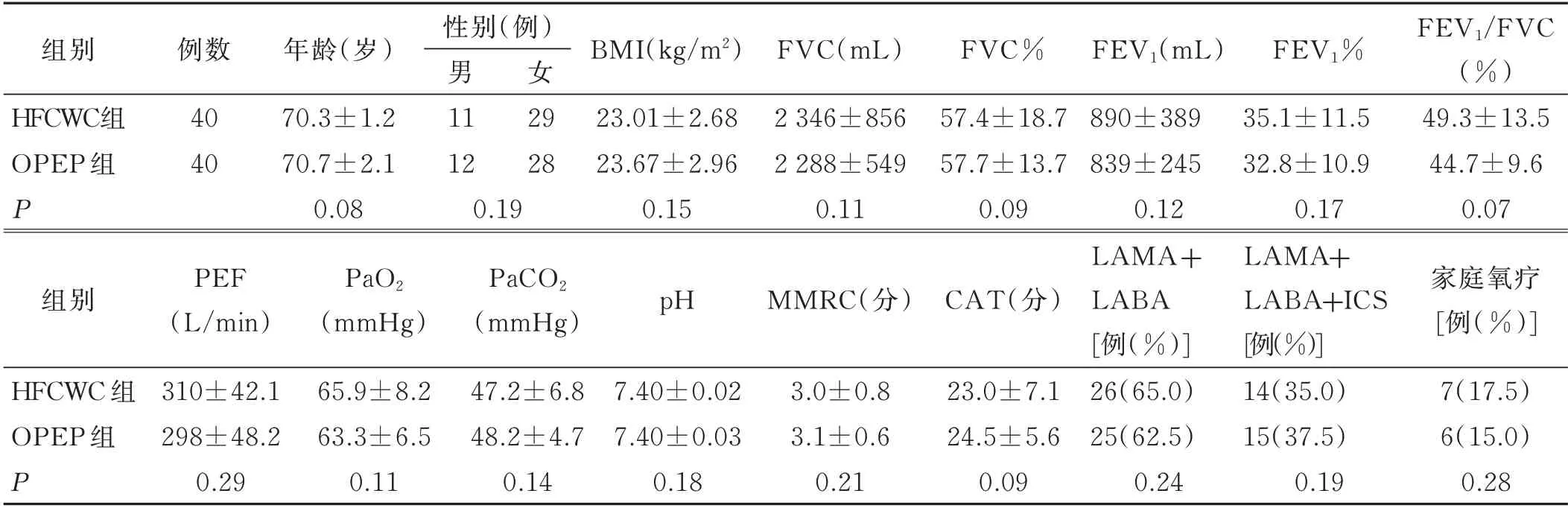
表1 兩組病人基線特征比較
2.2 兩組干預后各指標比較 兩組病人治療后痰液變化不明顯(P>0.05),但在肺功能改善程度、CAT 評分與MMRC 評分方面,OPEP 組顯著優于HFCWC 組(P<0.05)。見表2。
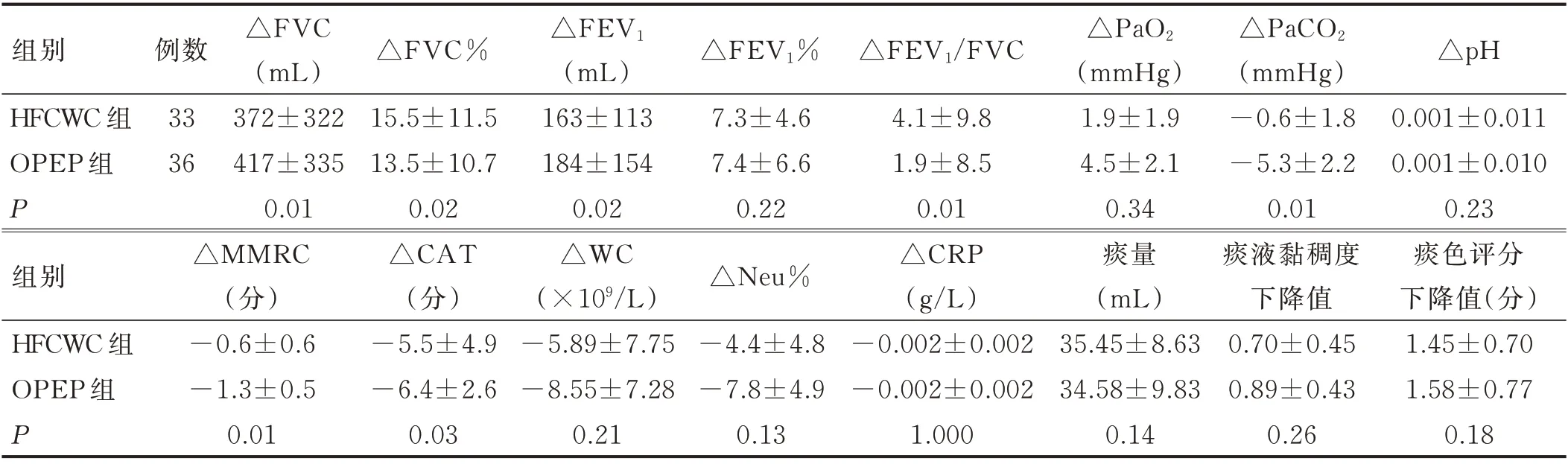
表2 兩組干預后各指標比較
3 討論
黏液高分泌已成為影響AECOPD 病人死亡率的獨立危險因素,對病人肺功能、生活質量均有重要影響,及時、有效地對病人氣道分泌物的引流對該類病人臨床癥狀緩解及預后具有重要意義[1]。美國呼吸治療協會(AARC)于2013 年頒布的關于住院病人非藥物氣道潔凈療法的臨床實踐指南指出,當病人存在咳嗽無力、痰液引流障礙時,可以選擇ACT 技術輔助排痰。而與傳統胸部物理治療相比,HFCWC 技術輔助排痰被證明對肺囊性纖維化的病人、支氣管擴張病人氣道引流具有相同效果[4,7],還有相關研究發現還能引流更多痰液[12‐13]。此外,相比傳統人工叩背方法,其具有節力優勢。但由于治療時病人需采用坐位或半臥位,胸壁外傷病人則無法使用,同時震動頻率和強度與排痰效果相關,然而隨著頻率與強度的增加,病人往往無法耐受該方法。
OPEP 技術是通過正壓呼氣和氣流振動方式促進痰液排出,Nicolini 等[14]研究發現,OPEP 與傳統胸部物理治療相比,能降低COPD 病人急性加重入院頻率;而Ni 等[15]發現其與傳統胸部物理治療相比差異不明顯。對COPD 病人肺功能改善情況,目前相關研究也存 在 不 一 致 情 況[4‐5,14‐15]。本 研 究 比 較HFCWC 與OPEP 對COPD 病人氣道分泌物引流的作用,兩組病人痰液黏稠度和痰色差異無統計學意義,從側面反映出OPEP 輔助病人排痰效果上并不劣于HFCWC 方式,因此當病人存在對HFCWC 不耐受時,以及病人胸部存在外傷時不能接受HFCWC 治療時,可考慮選擇OPEP 進行輔助排痰。
Avapella 是一種新型OPEP 裝置,利用磁鐵和配重桿的吸引作用,使阻力閥門反復關閉,造成呼氣氣流的短暫連續中斷,產生振動。使用時病人如同縮唇呼氣一樣,在呼氣時需對抗一個固定出口的阻力器,從而在氣道內形成一定的呼氣正壓,可維持氣道在整個呼氣相開放,理論上有助于恢復肺不張。Mcilwaine 等[16]在比較OPEP 與體位引流為期1 年的研究中發現,OPEP 在維持和改善肺功能方面較常規物理治療更為有效。此外,也有相關研究表明,與傳統胸部物理治療相比,OPEP 對存在慢性氣道疾病病人,如COPD、支氣管哮喘、支氣管擴張等在短期內改善病人臨床喘息癥狀和肺功能具有顯著優勢[4‐5],本研究也與上述研究結果一致。本研究中OPEP 組相比HFCWC 組病人,氧合指標的改善程度、PaCO2下降程度以及肺功能改善等效果更加顯著,可能與OPEP 能促進氣道分泌物排除同時,由于呼氣期正壓作用,減少了小氣道阻塞,有利于病人通氣功能的改善,有利于促進COPD 病人肺康復,而HFCWC 在臨床運用中可能更偏重于作為一種單純的氣道分泌物引流技術[4,17‐18]。
COPD 病人痰液性狀與血常規相關炎癥指標一定程度上可反映病人感染嚴重程度和感染控制情況。同時感染嚴重程度與病人呼吸困難嚴重程度、活動耐力以及生活質量影響呈正相關。而本研究中兩組病人在痰液性狀和血常規相關指標改變程度比較差異無統計學意義,但OPEP 組CAT 評分與MMRC 評分卻顯著優于HFCWC 組。這進一步說明了OPEP 治療技術不僅對病人氣道分泌物清除具有重要影響,同時作為一種呼吸功能鍛煉與肺康復技術,其作用也不可忽視。在今后的研究中將會進一步關注與探討OPEP 治療對該類病人肺康復的長期影響。
4 小結
綜上所述,OPEP 技術對輔助AECOPD 病人氣道分泌物排出的效果并不劣于HFCWC,此外對短期內改善病人通氣功能、緩解臨床呼吸困難癥狀以及促進病人肺康復上顯著優于HFCWC。本研究也存在一定限制與不足:本研究為單中心研究,樣本量少,但另一方面有利于干預措施實施的標準化與規范化;其次,本研究由于干預措施的差異性無法實現雙盲,會導致研究結果存在一定偏倚。

