支架取栓治療急性腦梗死臨床效果的單中心研究
劉春林 徐祥輝 陳惠云 趙 爽 李智花 彭閃閃 夏 云 王海合 譚西英 郭志勇
新鄉(xiāng)市第一人民醫(yī)院 新鄉(xiāng)醫(yī)學(xué)院附屬人民醫(yī)院,河南 新鄉(xiāng) 453000
急性缺血性腦卒中(acute ischemic stroke,AIS)是我國最常見的腦卒中類型,約占腦卒中的65.72%。據(jù)推測,10 a后我國腦血管病事件發(fā)生率將比2010年升高約50%歲。急性腦梗死的致死率及致殘率均較高,給我國人民生活及衛(wèi)生財政帶來了極大的負(fù)擔(dān)[1]。目前,在世界范圍內(nèi)相關(guān)指南及共識均推薦在發(fā)病4.5 h以內(nèi)將阿替普酶(rt-PA)靜脈溶栓作為治療首選方法[2]。然而,在合并大血管閉塞的患者中,靜脈溶栓再通率較低。而大血管病變合并急性腦梗死則有更高的致死及致殘率。因此,對大血管閉塞性腦梗死患者進(jìn)行早期積極診治顯得尤為重要。目前,多項大型RCT研究均表明早期進(jìn)行支架取栓是開通閉塞動脈,改善AIS預(yù)后的有效手段,使腦梗死的治療有了劃時代的進(jìn)步[3-7]。因此,本研究對大血管閉塞性AIS患者行機械取栓治療的效果進(jìn)行分析,為相關(guān)臨床診治提供參考。
1 資料和方法
1.1臨床資料本研究為單中心回顧性病例分析。回顧性納入2018-08—2019-05在新鄉(xiāng)醫(yī)學(xué)院附屬人民醫(yī)院神經(jīng)內(nèi)科一病區(qū)接受血管內(nèi)治療的急性缺血性腦卒中患者26例。納入標(biāo)準(zhǔn):(1)急性腦梗死患者符合《中國急性缺血性腦卒中早期血管內(nèi)介入診療指南2018》血管內(nèi)治療的適應(yīng)證及禁忌證[8];(2)年齡≥18歲;(3)影像學(xué)證實為急性大血管閉塞;(4)NIHSS評分≥9分;(5)發(fā)病<24 h;(6)患者及家屬簽署知情同意書。排除標(biāo)準(zhǔn):(1)患病前mRS評分>2分;(2)Alberta卒中項目早期CT評分(Alberta stroke program early CT score,ASPECTS)<6分[9];(3)低血糖(血糖<2.7 mmol/L)。見表1。本研究經(jīng)新鄉(xiāng)市第一人民醫(yī)院倫理委員會批準(zhǔn)。入組患者及家屬均被告知相關(guān)研究內(nèi)容,并簽署知情同意書。
1.2術(shù)前流程患者入院后急診行顱腦平掃CT及頭顱MRI+MRA檢查(圖1A),證實為大動脈閉塞性AIS。影像學(xué)評估梗死核心、缺血半暗帶適合機械取栓治療。排除腦出血并進(jìn)行ASPECTS評分,并進(jìn)行血常規(guī)、凝血六項、肝腎功、血糖等檢測。與家屬溝通病情,同意手術(shù)即送入導(dǎo)管室,急診行全腦血管造影檢查進(jìn)一步明確顱內(nèi)血管情況。如為主干動脈閉塞,且側(cè)支代償好,即開始手術(shù)。
1.3儀器與手術(shù)方法采用SIEMENS Artis zee Ⅲ floor(德國)造影機為引導(dǎo)設(shè)備,以改良Seldinger方法穿刺右股動脈。首先,置入8F(1F=0.33 mm)動脈鞘[Cordis,強生(上海)醫(yī)療器材有限公司]。在導(dǎo)絲引導(dǎo)下將8F指引導(dǎo)管放置于責(zé)任血管近端管腔內(nèi),將Navien中間導(dǎo)管(EV3公司,美國)置于閉塞處(圖1B)。然后微導(dǎo)絲配合微導(dǎo)管通過Navien緩慢穿過閉塞部位至遠(yuǎn)端血管真腔圖(圖1C)。通過微導(dǎo)管將Solitaire 4 mm×20 mm取栓支架(EV3公司,美國)送至閉塞部位(圖1D)。造影評估支架位置及擴(kuò)張程度是否合適。支架張開后如閉塞段血流恢復(fù),則留置5 min。隨后在負(fù)壓抽吸導(dǎo)引導(dǎo)管下將支架與微導(dǎo)管一起緩慢拉出體外,血流再通(圖1E)。若一次不能將血栓取出,則再次取栓(≤3次)。若合并閉塞動脈重度狹窄,取栓后血流通過不佳者,直接對狹窄處進(jìn)行球囊擴(kuò)張成形,必要時給予支架置入。最后,撤出導(dǎo)管,拔除動脈鞘,按壓穿刺點30 min后鹽袋加壓包扎。并于術(shù)后給予替羅非班抗血小板治療。術(shù)后24 h復(fù)查頭顱MRA示責(zé)任血管再通良好(圖1F)。

表1 本組患者臨床資料
注:TOAST:比較類肝素藥物治療急性缺血性腦卒中試驗(the trial of org 10172 in cute stroke treatment,TOAST);DBP:收縮壓(diastolic blood pressure,DBP);SBP:舒張壓(systolic blood pressure,SBP)
1.4療效評估完成取栓后即刻行責(zé)任血管造影,采用腦梗死溶栓(thrombolysis in cerebral infarction,TICI)分級標(biāo)準(zhǔn)[10]評估前向血流情況。當(dāng)取栓后DSA造影示血流達(dá)2b或3級時表示血流再通[11]。對患者術(shù)前及出院時NIHSS評分進(jìn)行比較分析。通過后期隨訪90 d患者身體狀況,以90 d mRS評分評估預(yù)后情況,mRS≤2分表示結(jié)局良好。
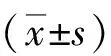

圖1 84歲女性,因“突發(fā)意識不清,右側(cè)肢體不能活動30 min”于2019-02-26 20:58入住新鄉(xiāng)市第一人民醫(yī)院。A:急查頭顱CT示,左側(cè)大腦中動脈高密度征;B:DSA示右側(cè)頸內(nèi)動脈末端閉塞;C:微導(dǎo)絲攜帶微導(dǎo)管越過閉塞段到達(dá)血管真腔,造影確認(rèn)真腔;D:4 mm×20 mm Solitaire取栓支架治療,取栓支架到位釋放后DSA造影;E:取栓后DSA造影,右側(cè)頸內(nèi)動脈血流恢復(fù)通暢;F:術(shù)后24 h復(fù)查頭顱MR血管成像,提示左側(cè)頸內(nèi)末端血管再通Figure 1 A 84-year-old woman,due to "unexplained consciousness,the right limb can not move for 30 min" at 20:58 2019-02-26 in the First People's Hospital of Xinxiang City.A:urgent examination of the head CT,high density of the left middle cerebral artery;B:DSA shows the end of the right internal carotid artery occlusion;C:micro-guidewire carrying micro-catheter across the occlusion segment to reach the true lumen of the blood vessel,confirming the true cavity;D:4mm×20mm Solitaire thrombectomy stent,DSA angiography after the stent was released;E:DSA angiography after thrombectomy,right internal carotid artery blood flow recovery;F:24 hours after surgery,skull MR blood vessels imaging,suggesting that the left end of the neck is recanalized
2 結(jié)果
對26例AIS患者一般資料進(jìn)行分析,按血管閉塞部位分為:前循環(huán)梗死24例(92.3%),后循環(huán)2例(7.7%)。按TOAST病因分型:大動脈粥樣硬化型18例(69.2%),心源性梗死 8例(30.8%),根據(jù)起病狀態(tài)及癥狀考慮均為AF患者血栓脫落阻塞大腦中動脈所致。26例患者起病至穿刺時間(139.93±120.22)min,穿刺至血管開通時間(115.50±35.23)min。其中8例(30.8%)患者符合靜脈溶栓標(biāo)準(zhǔn),先行標(biāo)準(zhǔn)靜脈溶栓治療,病情無好轉(zhuǎn)或進(jìn)展時即行橋接取栓治療。26例均使用Solitaire AB支架取栓,根據(jù)患者自身血管病變特點,進(jìn)行個體化取栓。取栓次數(shù)(2.12±0.77)次,術(shù)后即刻造影21例(80.7%)TICI分級達(dá)到2b~3級。其中TICI 2b級8例,TICI 3級13例。如責(zé)任血管本身重度狹窄,取栓后前向血流差,給予球囊擴(kuò)張及支架植入治療。其中5例(19.2%)行球囊擴(kuò)張,6例(23%)行支架植入術(shù),1例(3.8%)進(jìn)行動脈內(nèi)溶栓。所有患者術(shù)前NIHSS評分(15.0±3.52)分,出院NIHSS評分(6.96±3.65)分,兩者比較差異有統(tǒng)計學(xué)意義(P<0.05)。術(shù)后90 d時隨訪患者預(yù)后情況,術(shù)后90 d 12例(46.2%)預(yù)后良好(mRS評分≤2)。其中0分4例,1分3例,2分5例。5例(19.2%)臨床死亡,1例術(shù)后高灌注腦水腫,腦疝形成;1例術(shù)后11 d大腦中動脈再閉塞,形成大面積腦梗死;1例術(shù)后出現(xiàn)顱內(nèi)出血轉(zhuǎn)化;2例在原有肺部疾病基礎(chǔ)上出現(xiàn)嚴(yán)重肺部感染。其中,2例(7.7%)80歲以上患者死亡。
3 討論
AIS中以大血管閉塞引起的后果最嚴(yán)重。我國缺血性腦卒中的患病率及復(fù)發(fā)率均較高,因其具有很高的致殘率及病死率,相關(guān)治療方法一直是近年來腦血管疾病研究的熱點、難點[12]。2015年5項多中心、大樣本的隨機對照試驗研究表明,動脈閉塞的血管內(nèi)介入治療較常規(guī)藥物治療有較好的再通率,使患者更好的獲益[3-7]。此次研究中26例患者發(fā)病至穿刺時間(139.93±120.22)min,穿刺至血管開通時間(115.50±35.23)min。其中24例(92.3%)發(fā)病6 h內(nèi)進(jìn)行支架機械取栓;2例(7.7%)經(jīng)頭顱MRI檢查發(fā)現(xiàn)存在影像不匹配(DWI/T2FLAIR不匹配),12 h內(nèi)進(jìn)行取栓,且預(yù)后良好,提示經(jīng)過嚴(yán)格的影像學(xué)檢查發(fā)現(xiàn)存在梗死區(qū)影像不匹配,進(jìn)行取栓可能是獲益的。關(guān)于血管內(nèi)治療時間窗的DAMN試驗[13]及DEFUSE-3[14]試驗表明,通過嚴(yán)格的影像學(xué)篩選,應(yīng)把致命性大血管閉塞性腦卒中治療時間窗從6 h延長至24 h,增加患者獲益。
本研究中,21例(80.7%)患者術(shù)后即刻造影示TICI分級為2b~3級,開通率80.7%。與CAMPBELL等[7]研究的血管再通結(jié)果相當(dāng),提示取栓治療可以增加血管再通率,且以取栓為治療手段的血管內(nèi)治療中取栓次數(shù)是影響再通的主要因素。GOYAL等[15]研究顯示,隨著拉栓次數(shù)的增多,可加重血管內(nèi)膜的破壞,降低再通率,并增加開通時間,本組患者取栓次數(shù)(2.12±0.77)次,與目前研究結(jié)果一致。隨診取栓技術(shù)的成熟、方法的改進(jìn)、器械的多樣化,取栓次數(shù)會進(jìn)一步減少。本組中心源性栓塞8例 (30.8%),與大動脈粥樣硬化型梗死相比,AF患者取栓次數(shù)少,開通用時少,血流再灌注好,且術(shù)后恢復(fù)較好,與目前相關(guān)研究結(jié)果一致[16-19]。本研究中,術(shù)前及出院時NIHSS評分相比(15.0±3.52 vs 6.96±3.65),差異有統(tǒng)計學(xué)意義(P<0.01)。相關(guān)研究表明,血管內(nèi)治療后患者基線NIHSS評分顯著下降,提示取栓治療可使患者獲益[20-24]。在所有血管內(nèi)治療的患者中,術(shù)后90 d預(yù)后良好者12例(46.2%)(mRS評分≤2),各種原因?qū)е滤劳?例(19.2%),與相關(guān)研究結(jié)果(良好預(yù)后率46%,病死率15.3%)比較,良好預(yù)后率相當(dāng),而病死率稍高[25-27],提示支架機械取栓對于大血管閉塞性AIS患者具有較好的血管再通及臨床預(yù)后。血管內(nèi)治療可增加其生存率,提高生活質(zhì)量,且越早開通閉塞血管,預(yù)后越好,術(shù)后相關(guān)并發(fā)癥越少。此外,對死亡病例進(jìn)行簡單分析發(fā)現(xiàn),病死率與高齡(>80歲)、側(cè)支循環(huán)、術(shù)后護(hù)理、血管基礎(chǔ)、既往疾病史密切相關(guān)。相關(guān)研究發(fā)現(xiàn),腦血管側(cè)支循環(huán)代償好壞決定了術(shù)后高灌注、惡心腦水腫、出血轉(zhuǎn)化的風(fēng)險,直接影響其預(yù)后[28-30],提示要根據(jù)患者的具體情況,制定適合的個體化治療方案,不可盲目取栓。
對大血管閉塞性AIS患者行血管內(nèi)支架取栓治療的初步分析認(rèn)為,支架取栓治療是安全及有效的,可以很大程度改善患者臨床預(yù)后。因此,對于經(jīng)過嚴(yán)格篩選的病人,應(yīng)進(jìn)行取栓治療。由于本次研究為單中心回顧性研究,為描述性分析,而且樣本量相對較少,可能結(jié)果有偏差存在。

