鼻腔擴容術及內鏡下鼻中隔偏曲矯正術治療鼻中隔偏曲臨床對比研究
王啟祥 余朝陽 鮑柏林 潘甫軍 敖強勇
深圳市寶安區松崗人民醫院耳鼻喉科,廣東深圳 518105
鼻中隔偏曲即鼻中隔向單側或雙側突起或彎曲,導致患者鼻竇及鼻腔等功能出現異常情況,使患者出現鼻塞、鼻出血及頭痛等癥狀,進而嚴重影響其日常生活[1],有調查表明[2],患者出現該類癥狀主要與兒童時期伴有鼻息肉等癥狀及鼻部外傷史有關。臨床上對該類患者采用手術矯正治療,常規治療方法為內鏡下鼻中隔偏曲矯正術,但臨床經驗表明[3],該治療方法僅能夠對鼻中隔進行矯正,但對其他鼻腔異常結構的矯正效果不明顯,導致常無法達到預期效果。因此有學者指出[4],對該類患者進行鼻腔擴容術治療,能夠通過對鼻腔結構及功能進行調整,糾正其病理性結構,使兩側呼吸氣流逐漸對稱,使患者鼻中隔及鼻腔側壁等結構恢復正常,其效果更為顯著,為比較兩種治療方法的治療效果,選取2017 年7 月~2018 年10 月在我院進行鼻中隔偏曲矯正治療的94 例患者進行對比研究,現報道如下。
1 資料與方法
1.1 一般資料
選取2017 年7 月~2018 年10 月在我院進行鼻中隔偏曲矯正治療的94 例患者,其中男55 例,女39 例,年齡33 ~59 歲,平均(46.6±4.4)歲,病程1 ~ 6 年,平均(3.51±1.56)年,偏曲部位:前部29 例,中部40 例,下部25 例。納入標準:(1)患者入院時伴有鼻塞、頭暈及鼻出血等癥狀,經冠狀位CT 檢測,確診為鼻中隔偏曲;(2)患者對本研究知情,并簽署同意書。排除標準:(1)患者伴有其他呼吸系統疾病;(2)患者合并鼻炎、鼻息肉及鼻竇炎等癥狀;(3)患者心、肝、腎等內臟功能出現嚴重異常;(4)患者對本次手術治療不耐受或無法配合治療。經我院倫理委員會批準實施本研究。將其隨機分為擴容組及內鏡組,每組患者47 例,其中擴容組男28 例,女19 例,平均年齡(46.2±4.8)歲,平均病程(3.64±1.35)年,偏曲部位:前部15 例,中部19 例,下部13 例;內鏡組男27 例,女20 例,平均年齡(46.9±4.1)歲,平均病程(3.37±1.71)年,偏曲部位:前部14 例,中部21 例,下部12 例。兩組患者一般資料及鼻中隔偏曲情況比較,差異均無統計學意義(P >0.05)。
1.2 治療方法
對內鏡組患者進行內鏡下鼻中隔偏曲矯正術,即使患者保持平臥位,對其進行全身麻醉,并將其頭部墊高,在鼻內鏡(CAEMS;U-550)引導下,弧形切入患者鼻中隔左側黏膜交界處,分離黏骨膜,并切開其切口后方鼻中隔軟骨,之后分離其對側黏骨膜,該時期注意對患者黏膜進行保護[5],之后,對發生偏曲的軟骨進行切除,對偏曲部位為骨及后方軟骨限界處的患者,對其偏曲軟骨進行完全游離斌進行分段剪除;對偏曲位置在鼻中隔骨嵴處的患者,在其棘突前部作切口,對黏骨膜進行分離后,將偏曲骨性支架進行切除,另外,在治療過程中,應盡可能保護患者鼻腔黏膜,避免相應并發癥的發生[6],同時,在切除其偏曲結構后,應對患者鼻腔進行清洗,并將鼻腔黏膜進行復位處理,并對中隔軟骨進行修正,最后,對切口進行間斷縫合,并對其鼻腔進行填塞處理3d。
對擴容組患者在內鏡下鼻中隔偏曲矯正術基礎上行鼻腔擴容術治療,即根據患者具體情況,對其采取相應措施,即對下鼻甲的處理可采用下鼻甲骨折外移術、下鼻甲部分切除術或下鼻甲黏膜下部分切除術等;對中鼻甲息肉樣變的患者進行中鼻甲部分切除術治療,對泡狀中鼻甲患者,采用泡狀中鼻甲泡切除術治療,而對于中鼻甲反向彎曲的患者,則采用中鼻甲骨折內移術進行治療,對合并鉤突、篩泡肥大的患者,對其鉤突進行切除,并開放其篩泡,以達到擴寬鼻腔的效果。
1.3 療效評價
根據患者臨床癥狀改善情況及影像學檢測結果,將其療效分為:(1)顯效:患者鼻塞、頭痛等癥狀完全消失,其雙側鼻腔結構均無偏曲,且黏膜光滑;(2)有效:患者鼻塞及頭痛等癥狀顯著改善,雙臂側結構基本對稱,但其黏膜表面呈暗紅色,且光滑度稍差;(3)無效:患者仍存在鼻腔結構異常,通氣仍伴有一定障礙。
1.4 觀察指標
比較兩組患者治療效果,并在患者術后對其進行3 個月的隨訪,采用視覺評分法(VAS)[7]對患者鼻塞、鼻出血及頭痛等癥狀進行評價,評分越高表明患者相應癥狀越嚴重,另外,對其治療期間出現的并發癥進行比較。
1.5 統計學處理
采用SPSS18.0 統計軟件對數據進行分析,計量資料以()表示,采用t 檢驗,計數資料以[n(%)] 表示,采用χ2檢驗,P <0.05 為差異有統計學意義。
2 結果
2.1 兩組患者治療效果比較
擴容組患者顯效率及總有效率分別為53.19%及95.74%,均顯著優于內鏡組,差異有統計學意義(P <0.05),見表1。
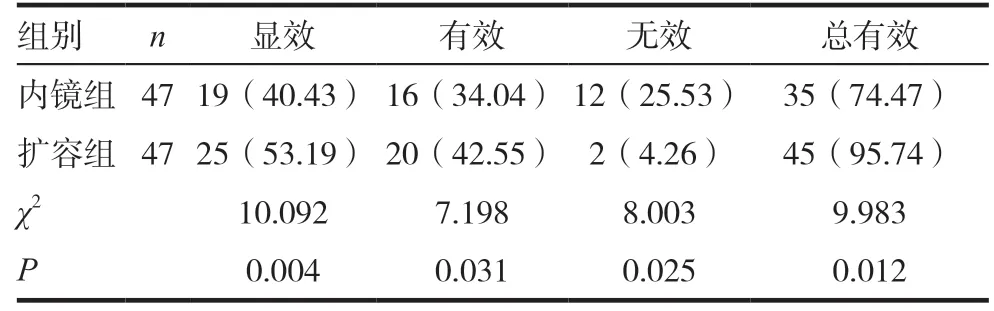
表1 兩組患者治療效果比較[n(%)]
2.2 兩組患者治療前后相應癥狀評分比較
兩組患者治療前,其鼻塞、鼻出血及頭痛等癥狀均差異無統計學意義(P >0.05),治療3 個月后,兩組患者相應癥狀均有顯著改善,且擴容組患者鼻塞、鼻出血及頭痛癥狀評分分別為(1.51±0.71)分、(1.76±0.67)分及(1.08±0.64)分,均顯著優于內鏡組,差異有統計學意義(P <0.05),見表2。
表2 兩組患者治療前后相應癥狀評分比較

表2 兩組患者治療前后相應癥狀評分比較
組別 鼻塞 鼻出血 頭痛治療前 治療3個月后 治療前 治療3個月后 治療前 治療3個月后內鏡組 6.54±1.68 3.38±0.75 4.32±2.05 3.51±0.74 6.27±1.23 4.11±0.82擴容組 6.37±1.72 1.51±0.71 4.41±1.97 1.76±0.67 6.34±1.15 1.08±0.64 t 0.982 10.983 2.092 8.874 1.873 8.642 P>0.05 <0.05 >0.05 <0.05 >0.05 <0.05
2.3 兩組患者治療期間并發癥情況比較
兩組患者治療期間發生的并發癥主要為鼻腔粘連,內鏡組發生率為3 例(6.38%),顯著高于擴容組0,差異有統計學意義(χ2=6.906,P=0.018 <0.05)。
3 討論
由于鼻中隔偏曲對患者生活質量存在嚴重影響,因此對其采取及時有效的治療意義重大,以往臨床上主要采用內鏡下鼻中隔偏曲矯正術對該類患者進行治療,但臨床經驗表明[8],由于多數該類患者在患有鼻中隔偏曲癥狀的同時,還伴有鼻腔側壁結構異常等情況,而單獨采用以上方法對其進行治療,由于對鼻腔結構代償性變化認知的缺乏[9],常導致療效無法達到預期效果,加之該類患者常伴有鼻腔炎及鼻竇炎等癥狀,進一步影響其治療效果[10],近些年,雖然該方法治療效果有所提高,但其療效仍不理想,且術后可導致患者出現鼻漏、鼻塌及鼻腔粘連等并發癥。鼻腔擴容術作為鼻中隔偏曲個體化治療方式應運而生。目前,鼻腔擴容術已成為處理上呼吸道阻塞的主要手段,尤其是在治療因鼻腔或鼻中隔結構障礙而造成的鼻腔阻塞方面具有顯著價值[11]。
針對以上情況,目前逐步采用鼻腔擴容術對該類患者進行治療,該治療方法能夠對鼻腔及鼻中隔結構異常等情況進行有效改善,其主要原因為,對患者進行鼻腔擴容術治療,能夠根據患者鼻腔內結構、功能及臨床表現等情況的變化對治療方法進行調整,以適應不同患者的需求[12],通過對患者鼻腔內病理結構進行糾正,對鼻腔兩側氣流的分布進行有效調節,僅為保證其通氣正常,達到改善鼻中隔偏曲及通氣困難等癥狀的目的[13],同時,采用該方法對患者進行治療,能夠顯著降低對患者鼻腔黏膜的損傷程度,進而能夠有效降低患者術后并發癥發生幾率。
本研究結果顯示,擴容組患者顯效率及總有效率分別為53.19%及95.74%,均顯著優于內鏡組,差異有統計學意義(P <0.05),同時,兩組患者治療前,其鼻塞、鼻出血及頭痛等癥狀均無顯著差異(P >0.05),治療3 個月后,兩組患者相應癥狀均有顯著改善,且擴容組患者鼻塞、鼻出血及頭痛癥狀評分分別為(1.51±0.71)分、(1.76±0.67)分及(1.08±0.64)分,均顯著優于內鏡組,差異有統計學意義(P <0.05),考慮其原因為鼻腔擴容術將鼻腔結構、功能及臨床癥狀之間的關聯充分考慮在手術方案中,通過對鼻腔內病理性變化進行糾正,調節兩側氣流分布,保持通氣正常功能,從而起到減輕因鼻中隔結構異常而造成的通氣困難以及臨床癥狀的作用[14]。另外,該術式經矯正術優化后,能夠明顯減少損傷鼻腔黏膜,預防并發癥[15]。而傳統手術局限于矯正偏曲的鼻中隔,未同步處理其他異常結構,進而導致雙側通氣對稱性欠佳,易形成鼻中隔結節、肥大的下鼻甲等并發癥。同時,采用鼻腔擴容術對患者進行治療,能夠有效改善單獨使用內鏡下鼻中隔偏曲矯正術治療時,因糾正部位存在局限性而導致的雙側通氣對稱性較差等情況,且能夠避免患者因繼發鼻中隔結節及下鼻甲肥大等情況導致的通氣障礙。另外,兩組患者治療期間發生的并發癥主要為鼻腔粘連,內鏡組發生率為3 例(6.38%),顯著高于擴容組0,差異有統計學意義(P <0.05)。證實了該治療方法能夠對患者鼻腔黏膜產生一定保護作用。
綜上所述,與內鏡下鼻中隔偏曲矯正術相比,采用鼻腔擴容術能夠進一步提高鼻中隔偏曲患者治療效果,能夠有效促進該類患者鼻通氣功能,改善其相應癥狀,且安全性較高,值得推廣。

