改良側向轉位瓣結合隧道術治療上頜單牙位軟組織缺損的臨床效果
范雅丹,龔 寅,董家辰,束 蓉
上海交通大學醫學院附屬第九人民醫院牙周病科,上海市口腔醫學重點實驗室,上海市口腔醫學研究所,國家口腔疾病臨床研究中心,上海200011
牙齦退縮是牙周炎最常見的伴發病變之一,患者會出現牙本質敏感、食物嵌塞等癥狀且影響美觀。Miller[1]于1993年提出牙周整形手術的概念、其中牙周軟組織增量手術特指用來增加牙齒/種植體周圍的附著齦/黏膜的厚度或寬度的手術,既有利于菌斑控制,阻止進一步的牙齦退縮,又能改善患者口腔美學效果及舒適度,因此一直以來都是牙周病領域的研究熱點[2]。上頜前牙美學區單牙位牙齦退縮的治療是臨床上的一大挑戰,常見的病因主要有牙齒扭轉、咬合創傷、牙齦瘤切除和不良正畸力等[3]。近年來,國內外的許多研究已經證實了冠向復位瓣技術(colonially advanced fl ap,CAF)與上皮下結締組織移植術(subepthelial connective tissue graft,SCTG)相結合,是一種適應性廣泛、預期性良好的術式[4]。但在患牙根方缺乏附著齦或前庭較淺時,側向轉位瓣術(lateral advanced fl ap,LAF)依然是一個可靠的選擇[5]。
LAF最早是由Grupe和Warren 2位學者提出,是治療單牙位軟組織缺損的經典術式,適用于生物厚型、鄰牙有廣泛附著齦的病患[6]。2004年,Zucchelli等[7]學者在此基礎上提出了改良側向轉位冠向復位瓣術(laterally moved and colonially advanced fl ap,LMCAF),術后獲得了80%的完全根面覆蓋率(root coverage rate,RC%)和96%的平均根面覆蓋率。文獻報道單純使用LAF治療單牙位牙齦退縮,在前牙區平均根面覆蓋率為77%[8],磨牙區為(74±8) %[9]。本研究擬探索一種新的改良術式,將改良LAF技術與隧道技術(tunnel technique,TUN)相結合,以隧道瓣代替原來的近中垂直切口,并聯合SCTG治療上頜單牙位大范圍的軟組織缺損,術后隨訪1年觀察其軟組織增量的效果。
1 對象與方法
1.1 研究對象
選擇就診于上海交通大學醫學院附屬第九人民醫院牙周病科的患者。納入標準:①年齡為18~65周歲。②Miller Ⅰ~MillerⅢ類上頜單牙位牙齦退縮,退縮高度(recession height,RH)≥5 mm。③鄰牙唇頰面無附著喪失。排除標準:①患者存在全身系統性疾病或正在服用影響牙周組織的藥物。②懷孕或哺乳期的患者。③吸煙。納入患者在術前均接受全面的牙周基礎治療和專業的口腔衛生指導,全口菌斑指數(full-mouth plaque score,FMPS)<25%,全口探診出血指數 (full-mouth bleeding score,FMBS) <10%。3位患者均在術前簽署知情同意書。
1.2 臨床指標
患牙唇側正中的探診深度(probing depth,PD);附著喪失(clinical attachment loss,CAL);RH,即平齊釉牙骨質界(cemento-enamel junction,CEJ)至牙齦退縮最根方處的距離;退縮寬度(recession weight,RW),即CEJ處根面暴露的寬度;牙齦厚度(gingiva thickness,GT),即唇頰側正中齦溝底處牙齦的厚度;角化齦寬度(keratinized tissue width,KTW),即齦緣到膜齦聯合處的距離。
手術當日由1位牙周專科醫師記錄,所有的測量均使用標準的牙周探針,測量值四舍五入至最接近的0.5 mm。術后1年隨訪,根據退縮高度計算根面覆蓋率。
1.3 手術方法
術前根據Zucchelli等[10]學者提出的理論,預測患牙最大根面覆蓋(maximal root coverage,MRC)的位置。于最大根面覆蓋水平處,向遠中做水平切口,擴展2個牙位,止于其遠中軸角處。于此處做向遠中的斜行垂直切口,達到膜齦聯合處做回切切口以減少張力。使用15號刀片(Hu-friedy,美國)緩慢進行遠中半厚瓣的分離、減張。向近中擴展1個牙位,做溝內切口,分離隧道瓣,充分減張。減張完成后,根據缺損的高度和寬度,于腭部取相應大小的上皮下結締組織,厚度約1 mm。將修整后的上皮下結締組織一側插入隧道瓣中,這樣既可以固定軟組織又可以為其提供血管床,提高其成活率,加快愈合。使用5-0可吸收縫線(VICRYL Rapide,VCP433H,美國)將軟組織嚴密縫合于受區,CEJ處。隨后將充分減張的遠中帶蒂瓣向近中、冠方轉位,無張力縫合于患牙CEJ冠方1 mm處。充分減張后的側向瓣可以達到供區的嚴密縫合以形成良好的一期愈合,減少術后瘢痕組織的形成和并發癥的出現(圖1)。
1.4 術后護理及隨訪
患者術后使用0.12%氯己定含漱液含漱(2周,每日2次,每次1 min)。必要時可服用布洛芬緩解疼痛(每4~6 h 1次,每次200~400 mg)。術后2周內避免術區機械性創傷,包括刷牙和使用牙線、沖牙器,日常注意飲食且避免牽拉術區。術后2周拆線,隨后可改為使用軟毛牙刷清潔術區。術后3個月可恢復正常習慣。術后3、6、12個月進行隨訪,觀察術區的恢復情況,并根據患者牙周情況進行必要的牙周維護治療。術后12個月,再次進行臨床牙周指標的檢查。
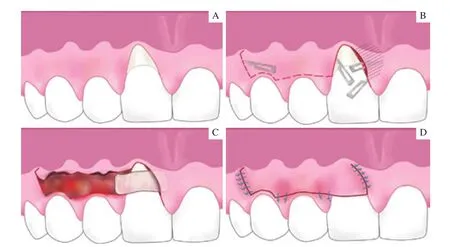
圖1 改良側向轉位瓣結合隧道技術的手術過程Fig 1 Schematic diagram of the modified lateral positioned fl ap combined with tunnel technique
2 結果
2.1 患者一般情況
本實驗共納入3例上頜單牙位的軟組織缺損患者,均為男性,年齡分別為25、32、29歲,無全身系統性疾病,無吸煙史。手術患牙為單牙位的軟組織缺損,鄰牙唇頰面無附著喪失。患牙診斷分別為:牙齦瘤(術后病理診斷為外周性骨化纖維瘤)、獲得性膜齦異常(Miller Ⅲ類)、獲得性膜齦異常(Miller Ⅲ類)伴骨下缺損。3例患者均存在≥5 mm的牙齦退縮。在經過完善的牙周基礎治療后,使用改良LAF結合TUN,對患牙進行軟組織增量手術,其中1例同期進行了骨增量。(表1)
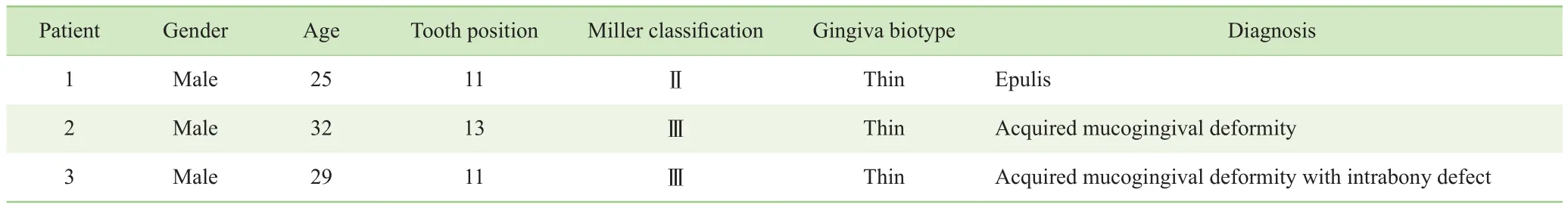
表1 上頜單牙位軟組織缺損患者一般情況Tab 1 General information of the patients with maxillary isolated soft tissue defect
2.2 患者手術及術后情況
2.2.1 病例1手術過程及術后效果 患者主訴發現上前牙牙齦增生1年有余。術前可見11唇側有直徑約7 mm的牙齦增生物,帶蒂、質韌,術前診斷為牙齦瘤。行齦瘤切除術后,唇側出現大面積的軟組織缺損,退縮深度為5 mm,且根方無角化牙齦,達到膜齦聯合,形成了MillerⅡ類牙齦退縮。術中同期使用改良LAF結合TUN進行了軟組織增量,手術過程及術后效果見圖2。術后1年獲得了完全根面覆蓋,美學效果良好。
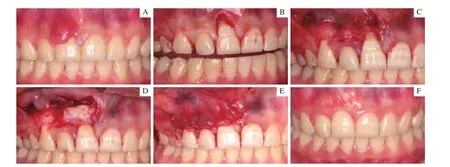
圖2 病例1手術過程及術后效果Fig 2 Surgical procedure and 1-year follow-up of case 1
2.2.2 病例2手術過程及術后效果 患者主訴上前牙牙齦萎縮數年。術前可見13唇側牙齦退縮,根方僅有1 mm的角化牙齦,并向唇側傾斜,形成Miller Ⅲ類牙齦退縮。使用改良側向轉位瓣結合隧道技術進行了軟組織增量,手術過程及術后效果見圖3。術后1年獲得了最大根面覆蓋。
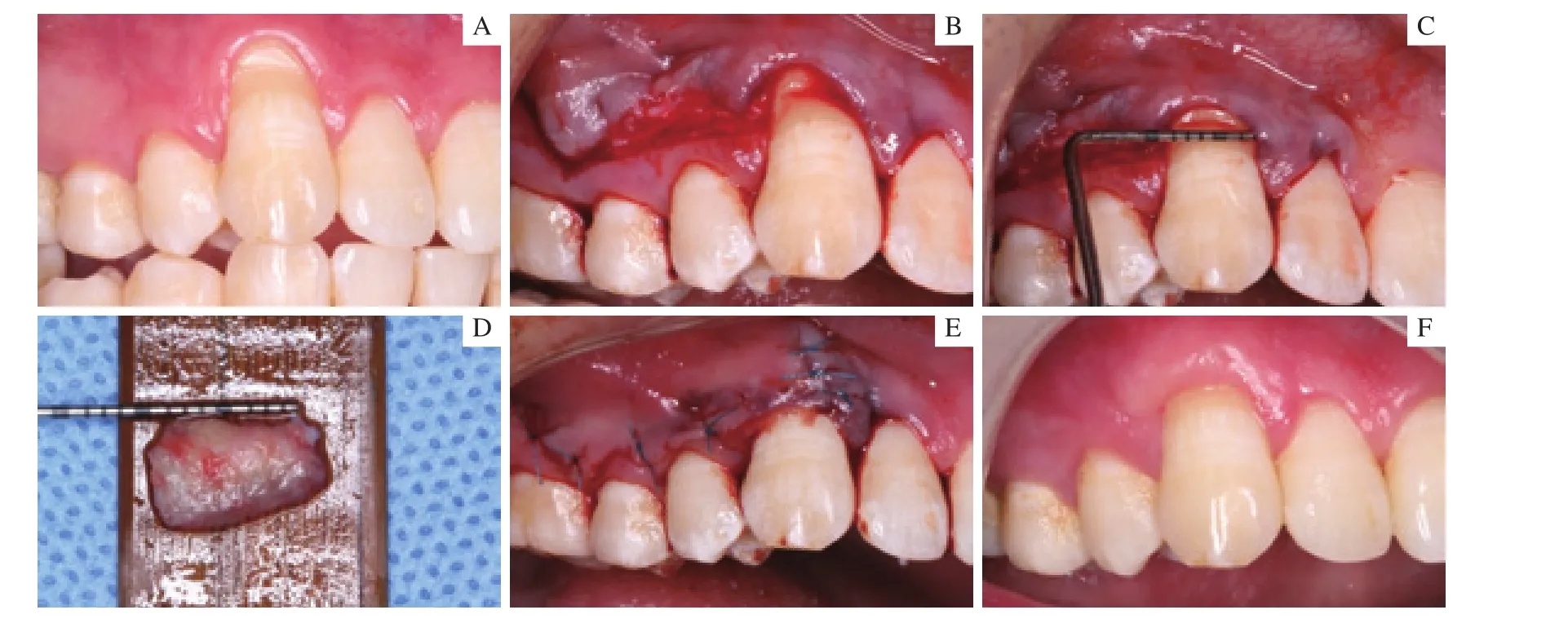
圖3 病例2手術過程及術后1年Fig 3 Surgical procedure and 1-year follow-up of case 2
2.2.3 病例3手術過程及術后效果 患者主訴上前牙牙齦退縮數年。術前可見11唇側遠中扭轉,唇側5 mm軟組織缺損,根方僅有1.5 mm角化牙齦,形成Miller Ⅲ類牙齦退縮。同時其近中PD為9 mm,根尖X線片可見#8近中牙槽骨角型吸收根長2/3,即患牙同時存在軟硬組織的缺損。首先對患牙進行骨增量,使用骨移植材料(Bio-Oss,Geistlich,Pharma AG)0.25 g進行牙周植骨術,同期使用改良LAF結合TUN技術進行了軟組織增量,SCTG覆蓋于骨移植材料之上,可穩定移植材料。手術過程及術后效果見圖4。術后1年獲得了良好的軟硬組織增量。
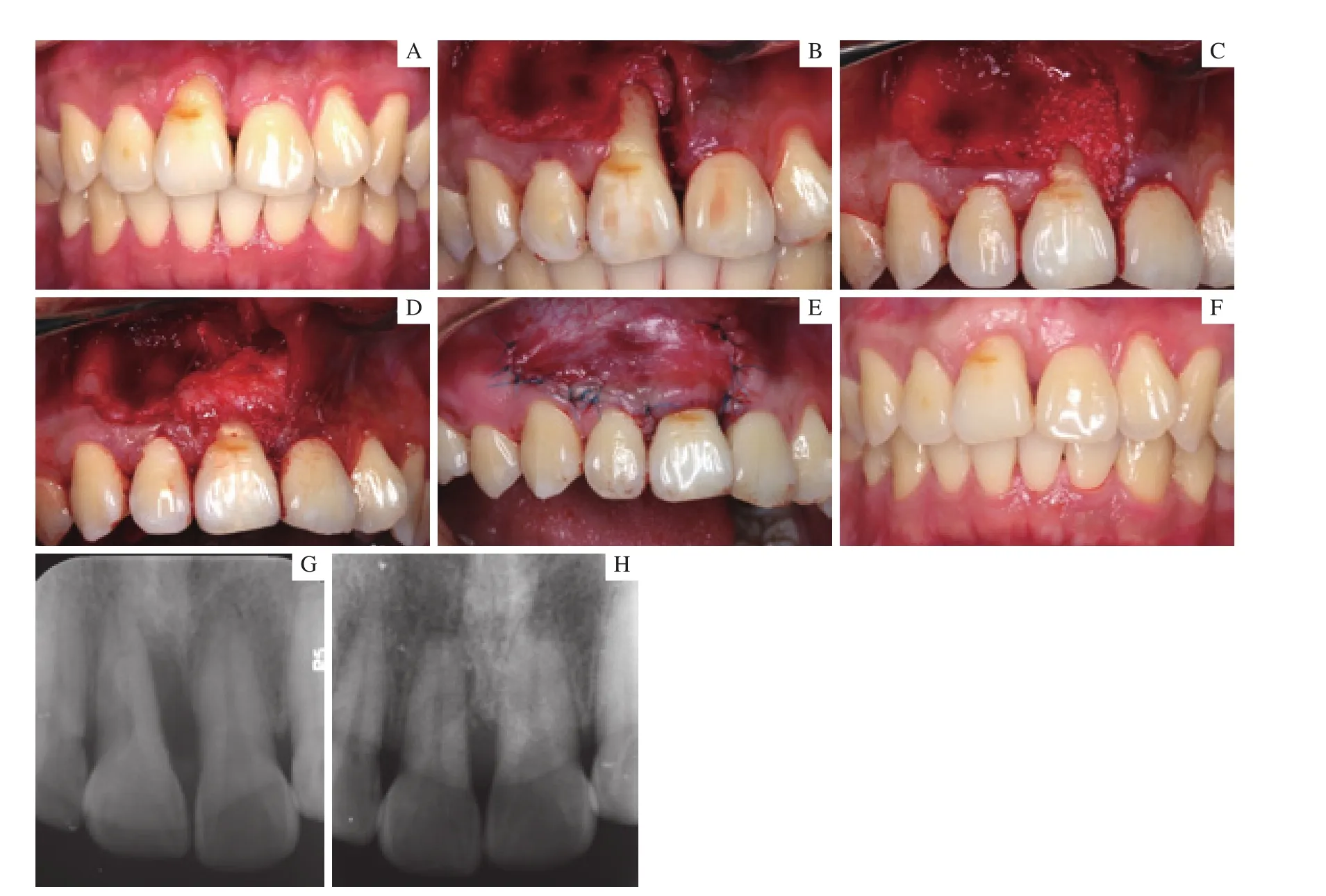
圖4 病例3手術過程及術后1年Fig 4 Surgical procedure and 1-year follow-up of case 3
2.2.4 臨床指標所有患者基線及術后1年的臨床參數見表2。共納入3例患者,其中Miller Ⅱ類1例、Ⅲ類2例,RC分別為100%、66.67%和70.00%,平均RC%為(78.89±18.36) %,完全RC%為33.33%。術后1年隨訪見表2。其中CAL、RH、GT和KTW均獲得了較大的改善,而RW則改善不明顯,這可能與2例Miller Ⅲ類病例未能獲得完全根面覆蓋有關。
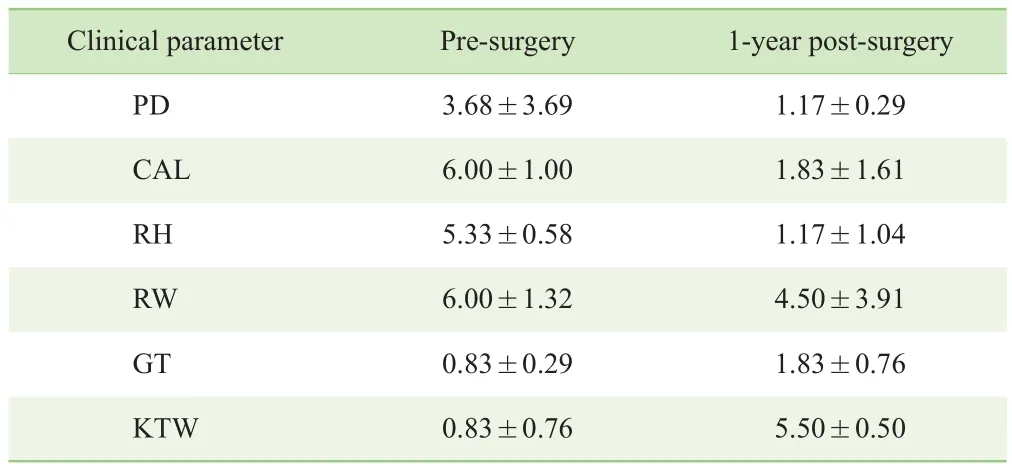
表2 上頜單牙位軟組織缺損患者手術后臨床指標比較(N=3,mm)Tab 2 Comparison of clinical parameters between pre-surgery and 1-year postsurgery in patients with maxillary isolated soft tissue defect (N=3, mm)
3位患者術后均常規護理,2周內沒有出現出血、感染、腫脹等并發癥,拆線時可見術區愈合良好,未見齦瓣穿孔撕裂、移植軟組織壞死、縫線脫落等愈合不良的情況。術后3、6、12個月隨訪,并根據患者的牙周情況對其進行口腔衛生宣教及牙周維護治療。3位患者均對治療效果表示滿意。
3 討論
牙周軟組織增量手術的成功與術式的選擇息息相關。現有許多成熟的術式可以用于牙齦退縮的治療,其中LAF至今仍然是治療單牙位牙齦退縮的一個可靠的選擇[11]。2015年發表的1篇5年隨訪的研究[12]中,證實了LAF治療下頜單牙位牙齦退縮的臨床效果,達到了97%的根面覆蓋率。作為帶蒂瓣的一種,LAF的優勢在于良好的血供和大量的附著齦寬度的增加[13]。Santana等[14]在一項5年隨訪的隨機對照研究中發現,LAF組根面覆蓋和角化齦增寬的效果優于冠向復位瓣組。因此我們選擇了改良LAF來治療上前牙單牙位RH≥5 mm的軟組織缺損,減少了近4 mm的RH,增加了KTW。
SCTG作為牙周軟組織增量中移植物的金標準,可以起到穩定血凝塊、增厚牙齦、改善牙齦生物型的作用[15]。本文3例患者均為牙齦生物薄型,GT的改變由(0.83±0.29) mm變為(1.83±0.76) mm,患牙的生物型得以改善。移植軟組織的穩定對于增量的成功與否至關重要[16]。本文采用新的術式,改良了傳統LAF近中的垂直切口,改為隧道瓣。隧道技術特征在于只做溝內切口,于齦溝內進行牙齦軟組織的分離,操作難度較高[17],但其優勢在于良好的血供、營養、美學和術后快速的愈合[18]。本文聯合近中隧道瓣技術,保留了患牙近中的角化牙齦組織,避免瘢痕在美學區的形成,也能起到穩定SCTG、提供血管床、加快組織愈合的作用。
本文納入的3例患者均為不同病因導致的軟組織缺損,缺損形式各不相同,其中1例在術中同期進行了骨增量。2例為Miller Ⅲ類,因患牙均存在不同程度的錯位,雖未獲得完全根面覆蓋,但均到達了術前預測的MRC的位置,1年隨訪的RC%分別為66.67%和70.00%。Lee等[19]學者使用改良LAF治療Miller Ⅲ類牙齦退縮獲得了(76.67±18.04) %的根面覆蓋率;2017年林智愷等[20]同樣使用改良LAF,獲得了93.00%的根面覆蓋率,其中Miller Ⅲ類缺損的根面覆蓋率為80.00%。本文病例RC%較低的原因可能與病例3的近中大范圍的骨缺損有關,也與本文納入病例較少有關,仍需后續研究證實。
本研究探索了一種新的術式,將改良LAF結合TUN技術,并聯合SCTG,治療上頜單牙位大范圍的軟組織缺損,1年隨訪獲得了78.89%的平均根面覆蓋率。本術式可用于不同病因導致的前牙區單牙位大面積軟組織缺損,臨床效果穩定,但仍需進一步的研究來證明其與傳統LAF的不同應用。

