高齡初產婦與高齡經產婦的妊娠結局比較
林 靜 ,劉 含 ,劉欣梅 ,陳小君,黃荷鳳
1. 上海交通大學醫學院附屬國際和平婦幼保健院,上海 200030;2. 上海胚胎源性疾病重點實驗室,上海 200030
中國政府在2013年提出“單獨二孩”政策,在2015年10月又進一步提出實行“全面二孩”政策[1-2]。由于計劃生育政策的改變以及生育觀念的轉變,中國高齡產婦的數量明顯增加。高齡產婦是指生育年齡≥35歲的產婦[3]。國內外大量研究[3-7]指出,高齡是孕產婦發生不良妊娠結局的關鍵危險因素,可導致妊娠期糖尿病、妊娠期高血壓、早產、低出生體質量兒及圍產期新生兒死亡的發生率增加。產次對于妊娠結局亦有重要影響,國內外開展的許多相關研究[8-10]的結果表明,初產婦不良妊娠結局的發生風險高于經產婦;而在經產婦中,不良妊娠結局的發生風險隨著產次的增加而升高[8,11]。因此,關注高齡產婦,尤其是高齡初產婦的生育健康,加強對高齡產婦的孕期及產后保健指導,幫助改善高齡產婦的妊娠結局,對于提高中國出生人口質量具有重要的社會現實意義。本研究擬通過比較高齡初產婦和高齡經產婦的妊娠結局及新生兒結局,探究高齡初產婦和高齡經產婦發生不良妊娠結局風險的差異,旨在為高齡產婦的孕期及產后的個性化保健提供指導。
1 對象與方法
1.1 研究對象
2014年1月—2016年12月共有6 292例高齡產婦于上海交通大學醫學院附屬國際和平婦幼保健院(以下簡稱國際和平婦幼保健院)進行單胎分娩,以產次=1的初產婦和產次=2的經產婦作為研究對象,排除了產次>2的產婦163例,最終納入6 129例高齡產婦作為研究人群。本項研究獲得國際和平婦幼保健院醫學科研倫理委員會的批準。
1.2 研究方法
1.2.1 數據收集 通過電子病歷系統獲取高齡產婦的病歷資料,包括分娩年齡、身高、孕前體質量、教育程度、居住地、受孕方式、孕次、產次、孕周、分娩時間、分娩方式、胎兒出生體質量、胎兒性別等。孕前體質量指數(body mass index,BMI)通過孕前體質量(kg)除以身高(m)的平方計算得到。
1.2.2 診斷標準 本項研究的結局指標分為母親結局和新生兒結局。母親結局包括胎膜早破、妊娠期高血壓、子癇前期/子癇、妊娠期糖尿病、前置胎盤、胎盤早剝、妊娠期肝內膽汁淤積綜合征、剖宮產;新生兒結局包括新生兒性別、早產、出生體質量、小于胎齡兒、大于胎齡兒。以上結局指標均根據國際疾病分類第10版(ICD-10)進行診斷。
1.3 統計學分析
應用SPSS 23.0統計軟件進行數據整理和分析。正態分布定量資料用x—±s表示,組間比較采用獨立樣本t檢驗;定性資料用頻數(百分比)表示,組間比較采用χ2檢驗。利用單因素回歸分析比較高齡初產婦和高齡經產婦發生不良妊娠結局的風險,通過多因素Logistic回歸分析,校正可能的混雜因素后,比較高齡初產婦和高齡經產婦發生不良妊娠結局的風險。所有P值均為雙側檢驗,以P<0.05表示差異具有統計學意義。
2 結果
2.1 2014—2016年國際和平婦幼保健院高齡產婦分娩情況
2014—2016年,共有6 129例符合納入標準的高齡產婦在國際和平婦幼保健院分娩,其中初產婦2 831例,經產婦3 298例。如圖1所示,高齡產婦的數量逐年增加,其中經產婦所占比例逐年增大。

圖1 2014—2016年高齡產婦中初產婦與經產婦的人數Fig 1 Numbers of primiparas and multiparas with advanced maternal age from 2014 to 2016
2.2 高齡初產婦與高齡經產婦的基本臨床資料
高齡初產婦和高齡經產婦的社會人口學資料如表1所示。初產婦的分娩年齡略小于經產婦,差異具有統計學意義。2組人群均以大學學歷為主要構成人群,2組在教育程度的構成比上差異有統計學意義。初產婦的孕前BMI與經產婦差異無統計學意義。初產婦中上海居住人口的比例高于經產婦,差異具有統計學意義。在受孕方式上,高齡初產婦采用輔助生殖技術的比例高于高齡經產婦,2組間的差異具有統計學意義。在經產婦中,前次分娩為剖宮產的比例為48.82%。
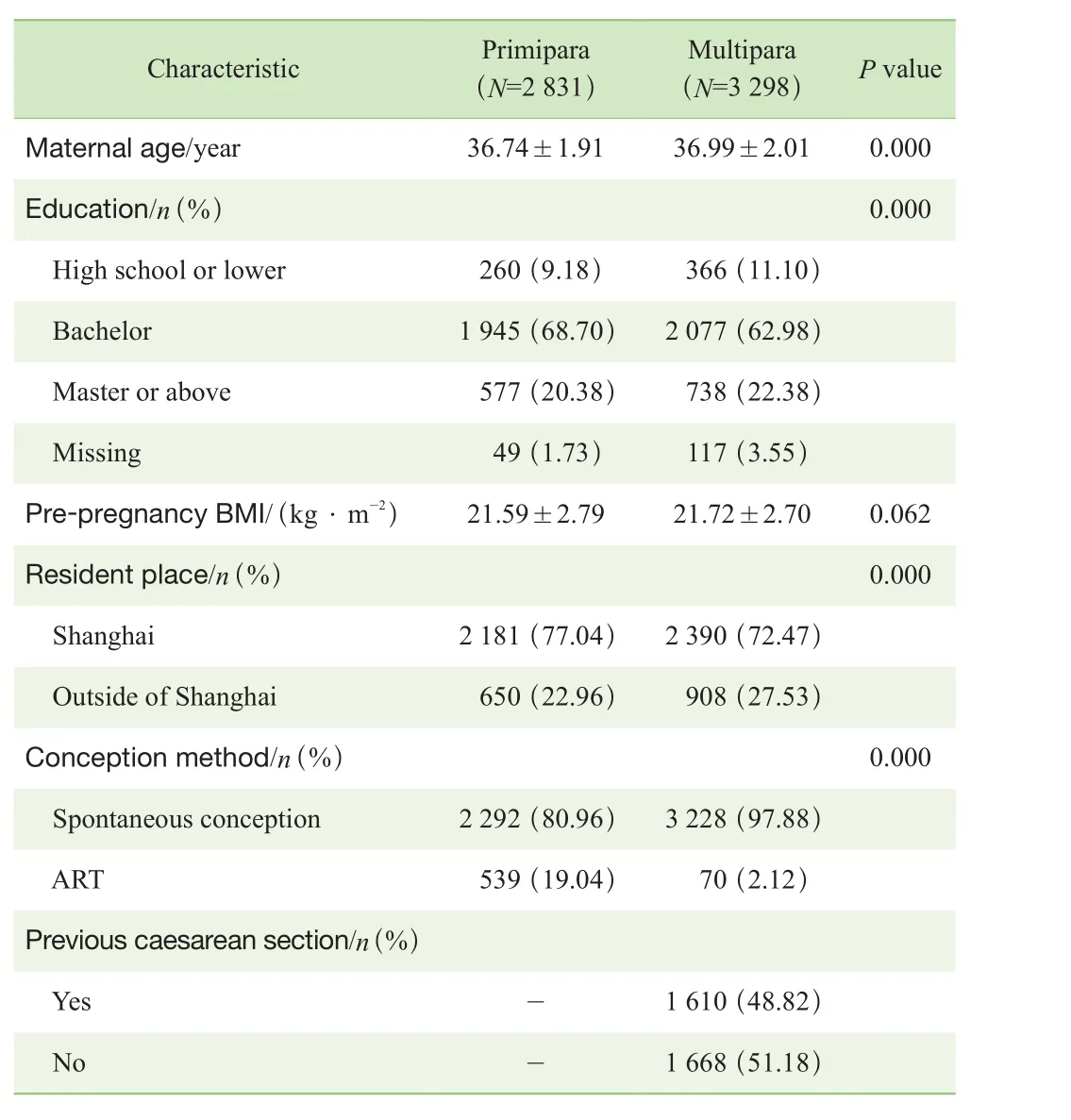
表1 高齡初產婦與高齡經產婦的基礎臨床資料特征Tab 1 Characteristics of basic clinical data of the primiparas and the multiparas with advanced maternal age
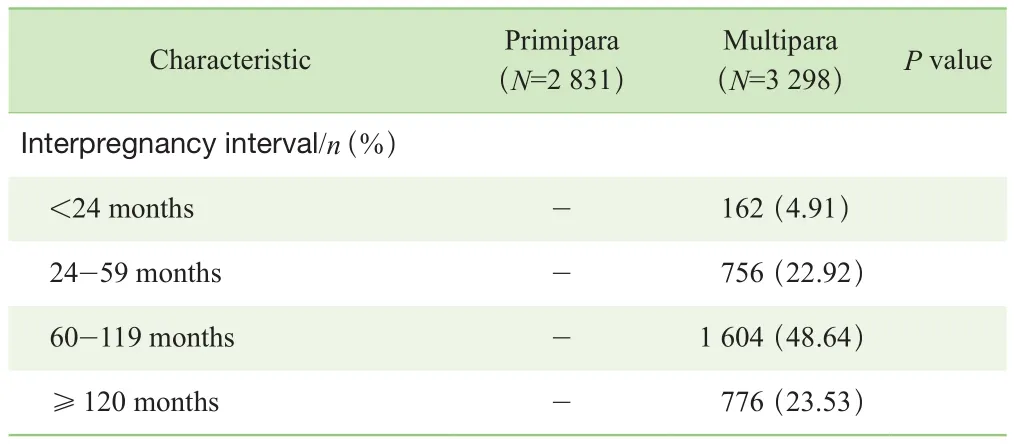
Continued Tab
2.3 高齡初產婦與高齡經產婦的妊娠結局的發生率
高齡初產婦和高齡經產婦的妊娠結局如表2所示。高齡初產婦的胎膜早破、妊娠期高血壓、子癇前期/子癇、妊娠期糖尿病等妊娠期并發癥的發生率高于高齡經產婦,差異具有統計學意義。而2組產婦在前置胎盤、胎盤早剝、妊娠期肝內膽汁淤積綜合征等結局發生率的差異不具有統計學意義。高齡初產婦的剖宮產率高于高齡經產婦,兩者的差異具有統計學意義。在新生兒結局上,2組人群分娩的新生兒在性別比例上差異無統計學意義;高齡初產婦分娩的新生兒的出生體質量略低于高齡經產婦,差異具有統計學意義。高齡初產婦分娩的新生兒中小于胎齡兒的發生率高于高齡經產婦,大于胎齡兒的發生率低于高齡經產婦,差異均有統計學意義。初產婦早產的發生率略高于經產婦,但差異無統計學意義。
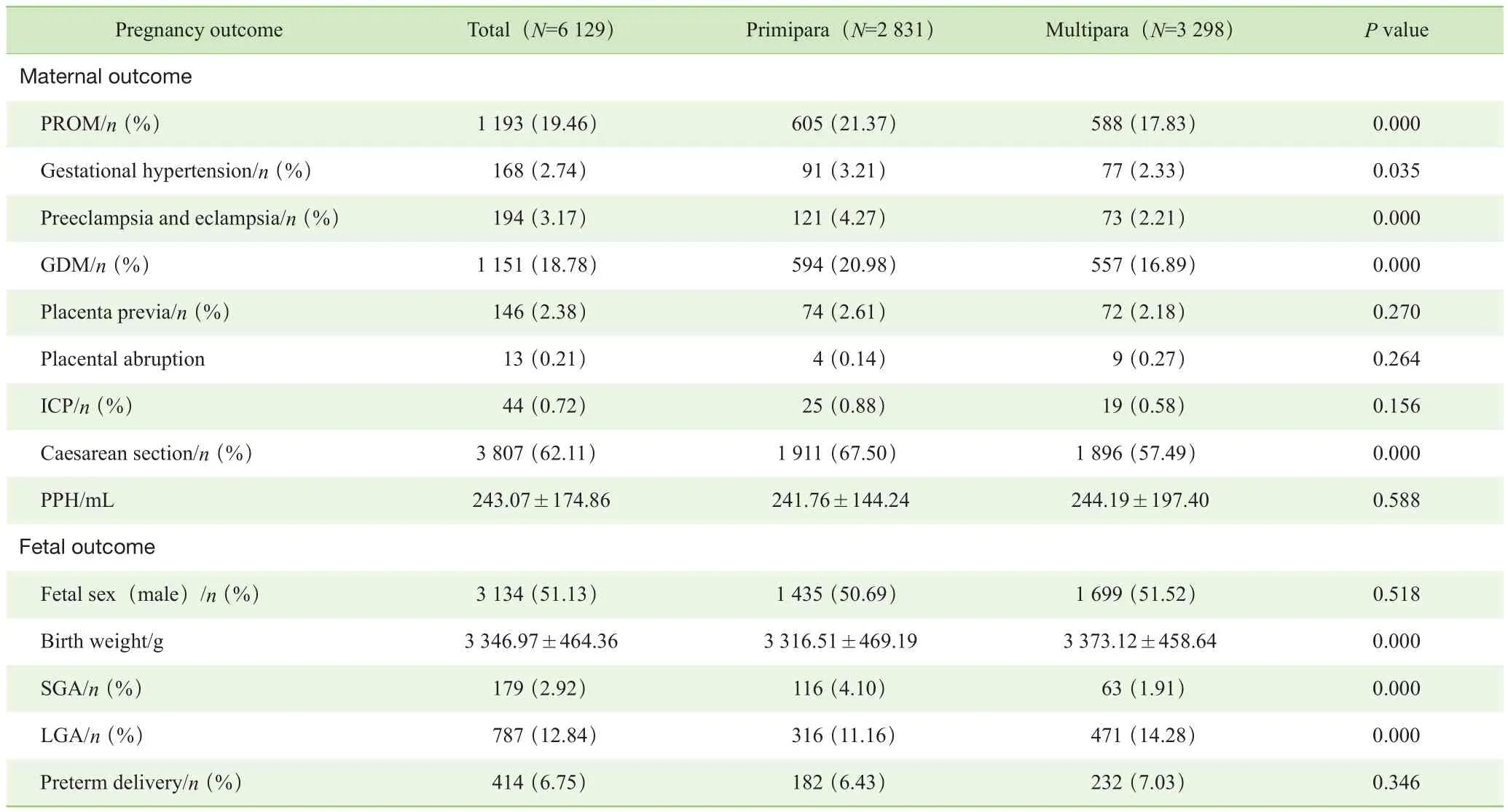
表2 高齡初產婦與高齡經產婦的妊娠結局的比較Tab 2 Comparison of pregnancy outcomes of the primiparas and the multiparas with advanced maternal age
2.4 高齡初產婦與高齡經產婦發生不良妊娠結局的Logistic回歸分析
以高齡經產婦作為對照,高齡初產婦發生不良結局風險的Logistic回歸分析結果如表3所示。在進行單因素分析后發現,高齡初產婦發生胎膜早破、子癇前期/子癇、妊娠期糖尿病、剖宮產、小于胎齡兒等結局的風險高于高齡經產婦;在校正年齡、教育程度、居住地和受孕方式等混雜因素后,上述結局的風險仍高于經產婦。高齡初產婦發生大于胎齡兒結局的風險低于高齡經產婦;在校正混雜因素后,初產婦發生大于胎齡兒結局的風險仍低于經產婦。高齡初產婦發生妊娠期高血壓的風險高于高齡經產婦;而在校正混雜因素后,2組間風險差異不再具有統計學意義。而2組的前置胎盤、胎盤早剝、妊娠期肝內膽汁淤積綜合征和早產的發生風險差異均無統計學意義。
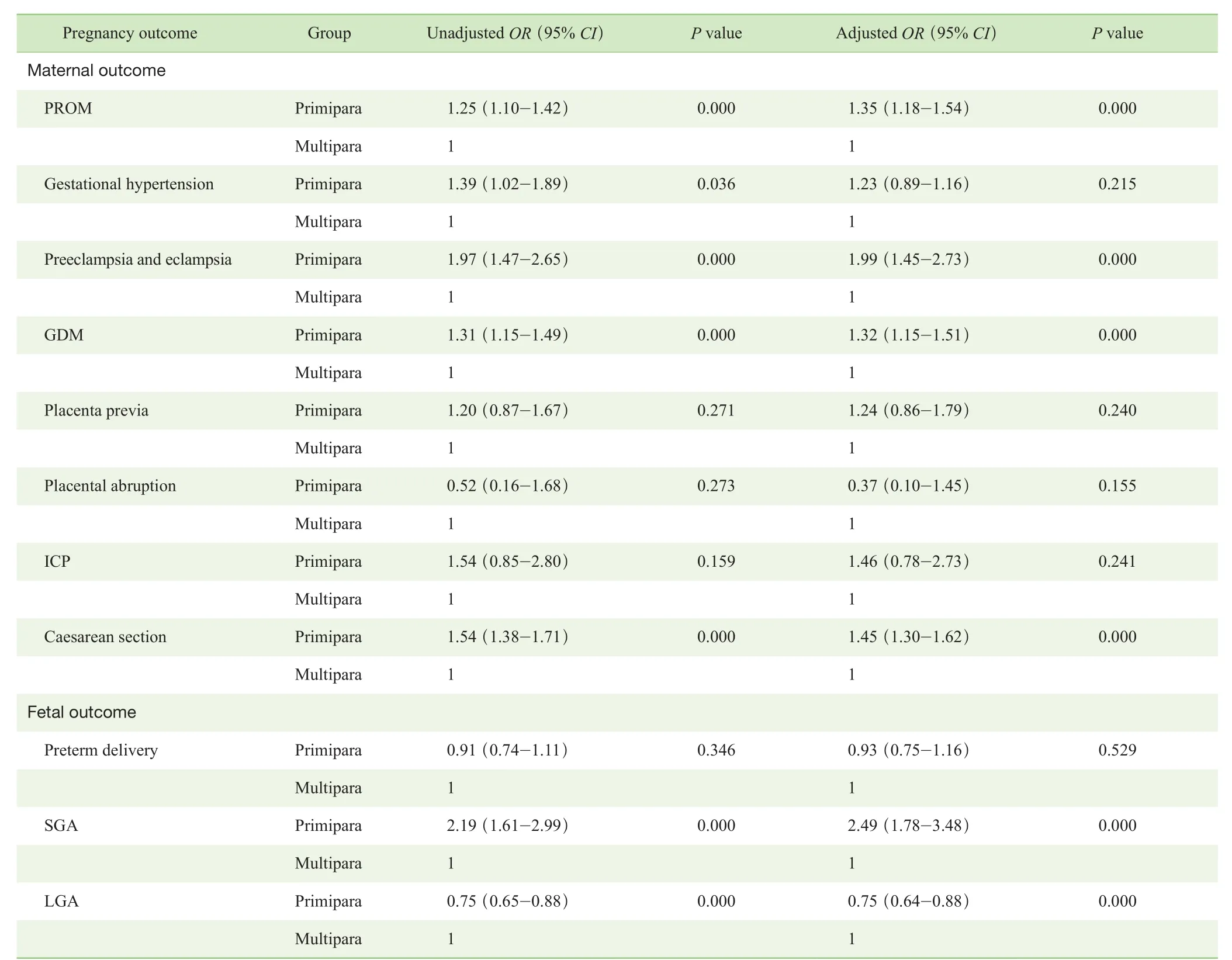
表3 高齡初產婦與高齡經產婦發生不良妊娠結局的Logistic回歸分析Tab 3 Logistic regression analysis of adverse pregnancy outcomes of the primiparas and the multiparas with advanced maternal age
而在通過輔助生殖技術妊娠的高齡產婦中,我們發現初產婦發生剖宮產的風險高于經產婦,但未發現2組其他的不良妊娠結局風險間差異具有統計學意義(表4)。
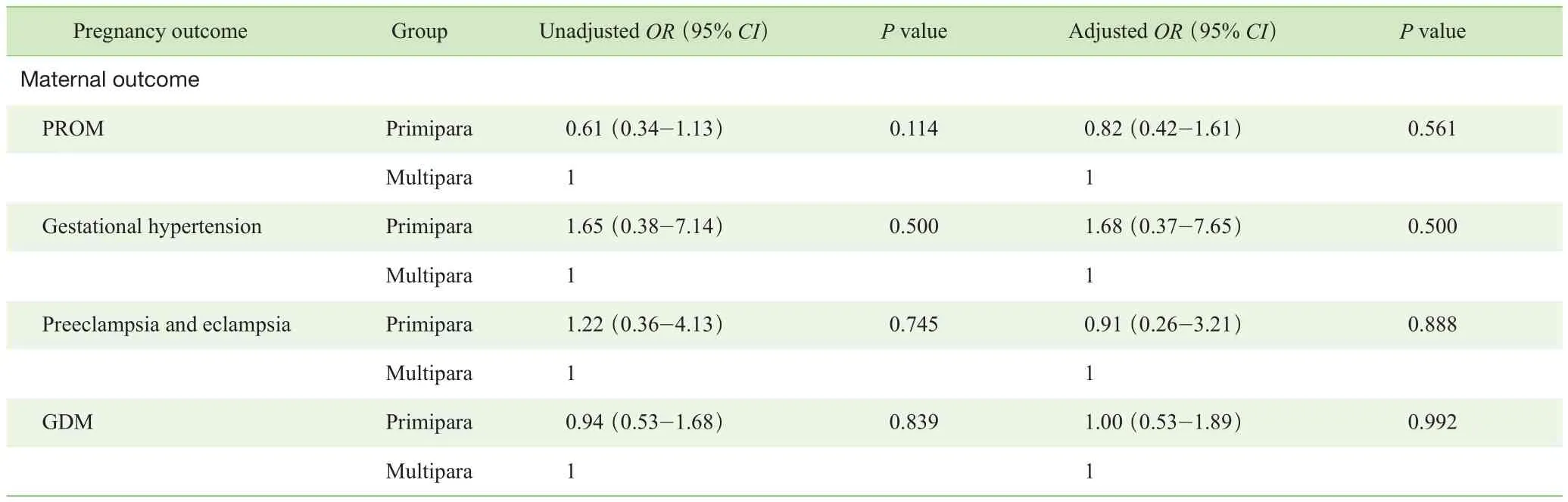
表4 通過輔助生殖技術妊娠的高齡初產婦與高齡經產婦發生不良妊娠結局的Logistic回歸分析Tab 4 Logistic regression analysis of adverse pregnancy outcomes of the primiparas and the multiparas with advanced maternal age conceived by assisted reproductive techniques
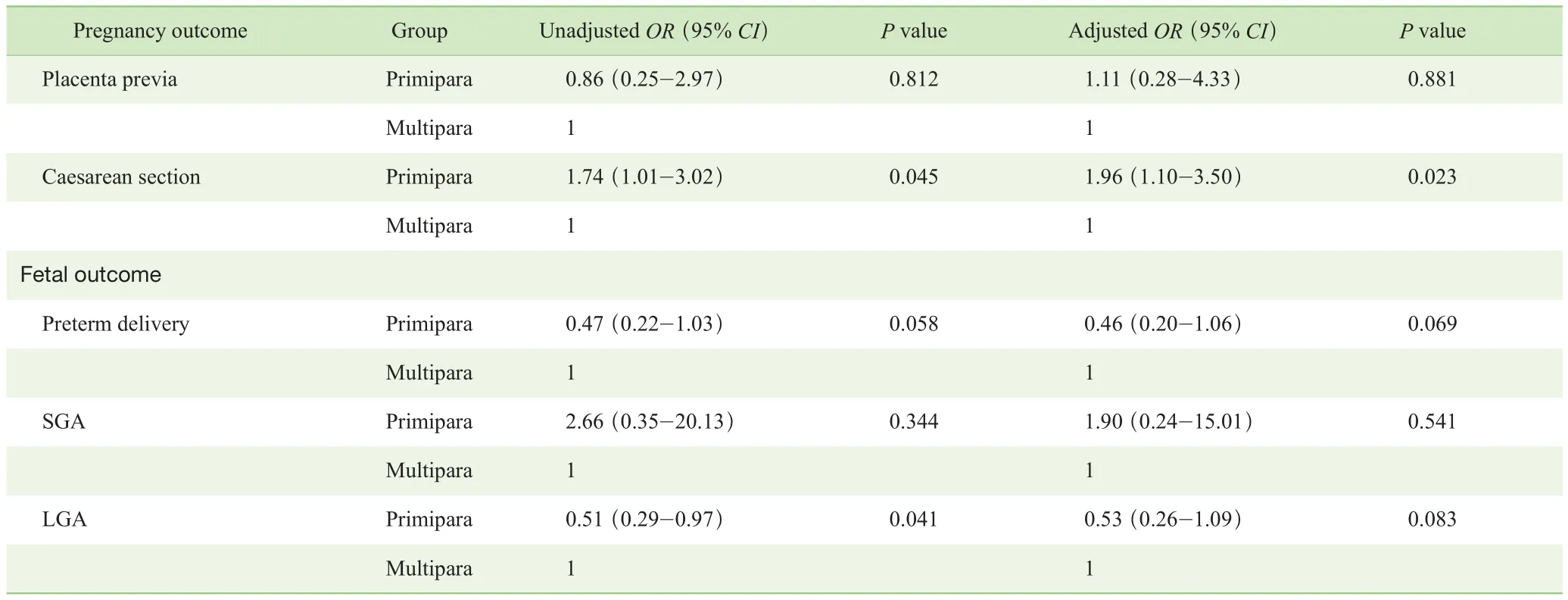
Continued Tab
3 討論
2014—2016年在國際和平婦幼保健院進行分娩的人群中,高齡產婦的人數逐年增加,其中高齡經產婦的比例逐年增大。通過比較高齡初產婦與高齡經產婦(產次=2)的妊娠結局,我們發現高齡初產婦發生胎膜早破、子癇前期/子癇、妊娠期糖尿病、小于胎齡兒、剖宮產等不良妊娠結局的風險高于高齡經產婦,初產婦的新生兒出生體質量略低于經產婦。
根據國內外的研究報道,高齡與一系列妊娠并發癥有關,包括胎兒生長受限、胎盤早剝、早產及死產等[7,12]。Frederiksen等[13]在分析2008—2014年丹麥全國產婦的妊娠結局后發現,與育齡期(20~34歲)產婦相比,35~39歲產婦發生胎兒染色體異常、流產、早產、死產等不良結局的風險升高,而40歲及以上的產婦發生上述不良結局的風險進一步升高。此外,一項meta分析[14]的結果表明,高齡導致死產的風險升高90%,早產的風險增加20%,妊娠期糖尿病的風險升高了1.9倍,子癇前期的風險增加了1.1倍。
國內外開展的許多流行病學研究表明,產次對妊娠結局具有重要影響[8-10],大致可概括為初產婦不良妊娠結局的發生風險高于經產婦,而在經產婦中,不良妊娠結局的發生風險隨著產次的增加而升高[8,11]。Bai等人[11]的研究發現,初產婦發生不良妊娠結局的風險高于經產婦,初產婦的妊娠期并發癥、新生兒發病率及死亡率高于經產婦,不良妊娠結局的發生率與產次的關系曲線呈“J”形或者“U”形。Prechapanich等[15]進行的一項回顧性隊列研究發現,初產婦發生胎膜早破、子癇前期、早產的風險高于經產婦。Ananth等[16]的研究通過分析初產婦、既往足月分娩史經產婦和既往早產史經產婦的妊娠結局發現,初產婦發生早產的風險介于后兩者之間,既往早產史的經產婦再次妊娠時發生早產的風險最高,較既往足月分娩史的經產婦風險升高1.5倍。一項關于產次與不良妊娠結局之間關系的meta分析[8]表明,與低產次的經產婦(產次=2~4)相比,初產婦發生新生兒低出生體質量及小于胎齡兒的風險分別升高41%和89%。
以往的研究表明,高齡和產次均是影響妊娠結局的重要因素,但分析兩者共同對妊娠結局的作用的研究目前仍比較缺乏。我們的研究將研究對象限定于高齡產婦,通過分析高齡初產婦和高齡經產婦的新生兒結局,我們發現高齡初產婦的新生兒出生體質量略低于經產婦,且高齡初產婦中小于胎齡兒的發生率和發生風險高于經產婦,而大于胎齡兒的發生率和發生風險低于經產婦。Prefumo等人[17]通過多普勒超聲發現產次對子宮動脈阻力指數和子宮動脈血流波形具有重要影響,提示前次妊娠可能使得母體子宮、血管保留了某些永久性的結構變化,這些生理結構的改變使得女性再次妊娠時的血流動力學也發生了改變,更有利于母體與胎兒之間進行物質交換,從而對經產婦的妊娠結局產生了積極影響。
由于本項研究為回顧性隊列研究,我們的工作仍存在一些不足之處。首先,本項研究中獲得的所有臨床數據來自于國際和平婦幼保健院一家醫療機構的數據,不足以代表中國產婦的總體情況。其次,一些可能的混雜因素未能納入到Logistic回歸分析中,如吸煙、飲酒、孕期用藥情況等,可能會對本項研究的結果有一定的影響。因此,有必要在將來開展多中心、前瞻性隊列研究以探究我國高齡產婦的妊娠現狀及發生不良妊娠結局的風險。
綜上所述,在高齡產婦人群中,初產婦發生胎膜早破、子癇前期/子癇、妊娠期糖尿病、小于胎齡兒和剖宮產等不良妊娠結局的風險高于經產婦。根據此研究結果,我們建議,在女性懷孕后,醫務人員應注意識別高齡產婦,尤其是高齡初產婦,加強對高齡產婦的孕期和產后的個性化管理,并采取相應的干預措施以改善妊娠結局。

