加速康復外科理念在椎體后凸成形術圍術期的應用效果分析
干旻峰,程敏,陸英杰,周峰,高艷
(蘇州大學附屬第一醫院 骨科,江蘇 蘇州 215008)
當今社會人口老齡化日益嚴重,骨質疏松帶來的危害越發引起人們的關注。從流行病學統計數據看,骨質疏松性骨折患者逐年增加,尤其是椎體壓縮性骨折,我國每年大概有1 110 000例新發椎體骨折病例。椎體后凸成形術(KP)因其手術創傷小、快速減輕疼痛、防止后凸畸形等優勢而得以廣泛應用[1-3]。
加速康復外科(enhanced recovery after surgery, ERAS)于1997年由Kehlet[4]首次提出,其科學內涵是:遵守循證醫學證據,應用多學科協作于圍術期,以改善手術患者心理、生理應激反應為出發點,降低并發癥風險和住院時間,加速治療成功率。康復理念貫穿從住院前到出院后整個階段,當前ERAS理念應用的科室主要是外科和婦產科(其中外科包括骨科、普外科和胸外科),成績斐然。2019年8月,《中華骨與關節外科雜志》發布了《椎體成形術和椎體后凸成形術加速康復實施流程專家共識》[5]。本科室嚴格遵守共識要求,逐步將ERAS理念應用于KP圍術期,現將相關體會及效果報道如下。
1 資料與方法
1.1 納入及排除標準
納入標準:(1) 明確的胸腰椎單個節段骨折;(2) 無明顯神經損傷表現;(3) 符合KP的手術指征。排除標準:(1) 基礎情況較差,不能耐受手術或麻醉;(2) 病理類型骨折;(3) 既往接受過脊柱手術。
1.2 一般資料
回顧性分析2019年9月至2020年2月間我科收治的91例骨質疏松性胸腰椎骨折患者的資料。與患者溝通并告知ERAS理念的圍術期管理辦法,患者簽署知情同意書后入組,分成ERAS組和常規治療組:ERAS組43例,平均年齡(67.3±2.3)歲;常規治療組48例,平均年齡(66.2±3.3)歲。術前根據臨床表現、X線片及MRI明確診斷,并確定疼痛責任椎。所有患者術前均常規測定骨密度。
1.3 手術方法
與麻醉師評估患者全身健康狀況及疾病嚴重程度,所有患者無明顯手術禁忌證,均能耐受全身麻醉,故均行全麻,分別由兩個治療組醫師完成手術。患者全麻成功后,C臂機透視定位患椎,選取合適的穿刺點采用經椎弓根或椎弓根外途徑穿刺,建立工作通道后行球囊擴張復位骨折椎體,透視監視下灌注骨水泥。術后第1天給患者拍片復查并在腰圍支持下完成下床活動。
1.4 圍術期管理
常規治療組按照常規進行圍術期管理。ERAS組按照專家共識[5]實施圍術期管理,具體如下:(1) 入院前評估血糖、凝血功能、心肺功能、營養狀況等并予以糾正,并進行多學科宣教;(2) 術前6 h不禁食,術前2 h 予我院自制的營養液,術后麻醉清醒后予自制開胃湯;(3) 采用預防性及多模式鎮痛,術前多使用選擇性COX-2抑制劑,穿刺部位術中皮下注射羅哌卡因,術后不用鎮痛藥物;(4) 采用健康狀況問卷-9(PHQ-9)、廣泛性焦慮自評量表-7(GAD-7)進行抑郁和焦慮自評,請精神科醫師會診是否存在譫妄易感因素并予干預;(5) 術后進行惡心、嘔吐風險評估及干預;(6) 進行尿潴留風險評估及干預;(7) 進行下肢深靜脈彩超篩查,行早期功能鍛煉及使用術后氣壓泵預防血栓形成;(8) 術中保溫毯保溫,監測體溫;(9) 在康復醫師指導下術后盡早開始康復鍛煉;(10) 進行骨質疏松癥嚴重程度評估及正規治療,預防跌到、再骨折。
1.5 觀察指標評估
術前、術后第1天及末次隨訪時,采用視覺模擬評分法(VAS)及Oswestry功能障礙指數(ODI)確定疼痛程度和日常活動功能情況。記錄術前住院天數、住院時間以及患者滿意度,同時記錄術后相關并發癥如惡心嘔吐、術后譫妄等的發生情況。
1.6 統計學處理
應用SPSS 19.0統計軟件對收集的數據資料進行分析處理。計量資料以均數±標準差表示,選擇重復測量方差分析進行組內比較,獨立樣本t檢驗進行組間比較;計數資料以頻數表示,選擇卡方檢驗或者Fisher’s精確檢驗進行分析比較。P<0.05為差異具有統計學意義。
2 結 果
2.1 兩組患者基本資料
ERAS組與常規治療組術前相關資料見表1。兩組患者年齡、性別、骨密度、術前VAS及ODI評分差異均無統計學意義(P>0.05)。
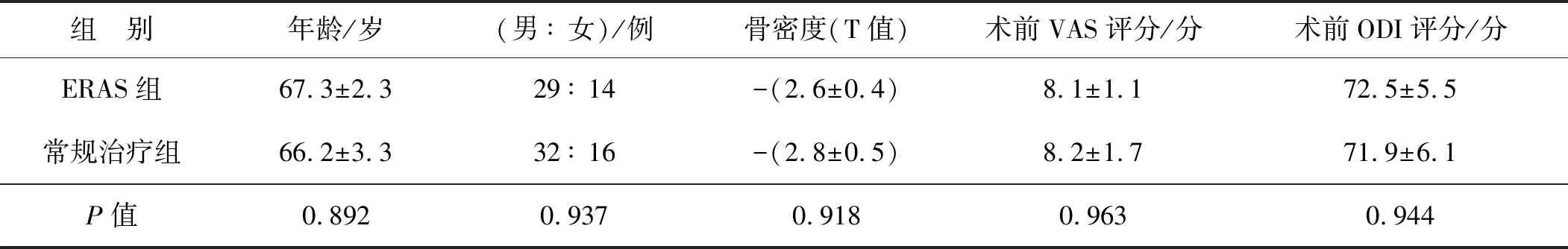
表1 ERAS組與常規治療組患者術前基本資料比較
2.2 兩組患者VAS評分和ODI評分比較
兩組患者均順利完成手術,術后隨訪VAS評分和ODI評分較術前明顯降低(P<0.001);ERAS組隨訪期VAS評分和ODI評分較常規治療組差異無統計學意義(P>0.05)。見表2、3。
表2 ERAS組與常規治療組患者VAS評分比較(±s)

表2 ERAS組與常規治療組患者VAS評分比較(±s)
組 別VAS評分/分術 前術后第1天末次隨訪時F值P值ERAS組8.1±1.1a2.7±0.8a2.9±0.9a454.6<0.001常規治療組8.2±1.72.8±1.13.0±0.7294.1<0.001
a 與常規治療組比較,P>0.05

表3 ERAS組與常規治療組患者ODI評分比較
2.3 兩組患者術前住院天數、住院天數及滿意度比較
如表4,與常規治療組相比,ERAS組術前住院天數更短,患者滿意度更高(P=0.032)。
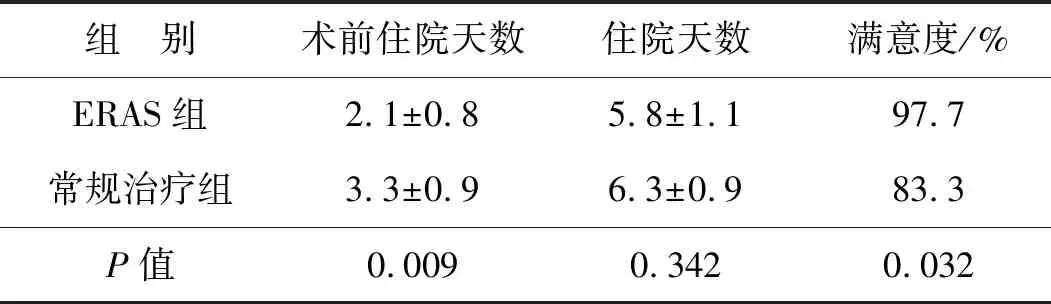
表4 ERAS組與常規治療組患者術前住院天數、住院天數及滿意度比較
2.4 并發癥
ERAS組術后有1例出現惡心嘔吐,1例出現尿潴留,總并發癥發生率為4.7%(2/43)。常規治療組術后有5例出現惡心嘔吐,3例出現尿潴留,總并發癥發生率為16.7%(8/48)。兩組術后總并發癥發生率差異無統計學意義(P=0.054)。
3 討 論
骨質疏松性骨折嚴重威脅老年人的健康。胸腰椎是骨質疏松性骨折的好發部位之一,臨床表現以疼痛、脊柱畸形為主。我科于2001年在國內最早報道了KP治療骨質疏松性胸腰椎骨折,能有效減輕疼痛,有利于患者早期康復,防止脊柱畸形。本研究兩組患者在術后疼痛緩解、生活質量改善方面的滿意度數據與文獻報道[1-3]基本相同。
骨質疏松性胸腰椎骨折患者往往高齡,常合并其他內科疾病,除骨折所致疼痛外,也有文獻[6-8]報道此類患者還常常合并心理疾患如焦慮、抑郁等,故患者往往出現心理、生理的雙重應激反應。如何緩解骨質疏松性胸腰椎骨折患者的高應激狀態,提高手術效果、增加患者康復率、降低術后并發癥是亟待解決的醫療難點。
ERAS理念以循證醫學為指導,在患者圍術期甚至出院后加強管理,降低患者心理、生理應激情況及并發癥發生率,提高患者術后滿意度。經全國脊柱外科專家組多次討論,最后形成專家共識[5]。我科逐漸在麻醉科、精神科、營養科、康復科等支持下按專家共識指導逐步將ERAS理念應用于KP圍術期。
ERAS理念管理始于入院前,我們對ERAS組患者在門診時即評估其血糖、血壓、凝血功能、心肺功能等,并對不正常者予以糾正。本研究ERAS組術前住院天數明顯短于傳統治療組,提示ERAS理念的應用可以減少KP術前準備時間;不過KP本身是微創手術,患者住院時間短,這是本研究兩組患者住院時間無顯著差異的可能原因。入院后多學科綜合宣教是ERAS非常重要的內容[9]。我科積極與麻醉科、精神科、營養科、康復科合作完成宣教、工作評估,使患者對骨折及合并的內科疾病有充分的認知,對治療過程、預期效果有充分的了解,早期即在康復師指導下進行康復鍛煉。骨質疏松性胸腰椎骨折患者行KP后再骨折臨床常見,其可能與本身骨質疏松有關[10],因此對ERAS組病例我們全程尤其是出院后加強患者抗骨質疏松治療以及預防跌倒的宣教,本研究兩組病例反饋均無再骨折發生者,這有待長期隨訪比較,以明確全程抗骨質疏松管理對減少再骨折發生是否有幫助。
手術后并發癥如惡心嘔吐、譫妄、尿潴留等是影響患者滿意度的重要因素[11-13]。我們術前對ERAS組患者可能的并發癥進行危險因素分析并予以干預。惡心嘔吐為術后常見并發癥[14]。我們對ERAS組患者術前6 h不禁食,術前2 h口服營養液,術中、術后應用止吐藥物,術后麻醉清醒后口服開胃湯,減少阿片類藥物的使用。加強飲食管理不僅能減輕患者術前的應激狀態,還能降低胃腸道系統并發癥的發生率[15]。對術后譫妄的預防,我們主要分析評估可能的危險因素并予以干預。深靜脈血栓形成(DVT)是骨科手術后常見的并發癥,我們采用Caprini評分評估血栓風險,進行下肢深靜脈彩超篩查,術后鼓勵患者早期主動活動,采用氣壓泵等物理手段預防DVT。總之我們提前評估手術完成后可能出現的并發癥,并積極干預以降低發生風險,因而本研究ERAS組并發癥發生率低于常規治療組(兩組差異尚無統計學意義,有待擴大樣本量進一步比較),患者術后滿意度高于常規治療組。
疼痛被認為是第五生命體征,骨質疏松性骨折患者遭受疼痛的困擾,甚至會導致焦慮、抑郁,患者處于高應激狀態[16-17]。我們對ERAS組術前采用VAS評分評估患者的疼痛程度,遵循預防性、多模式鎮痛原則[18],入院后即開始口服選擇性非甾體類消炎止痛藥,以起到抑制中樞、外周敏感度及抗炎癥作用,術后予羅哌卡因穿刺位置切口處皮下注射,同時囑患者暫停使用止痛藥。KP的優勢之一是患者術后疼痛感明顯減輕。本研究兩組患者術后疼痛均迅速緩解,兩組患者術后VAS評分比較差異無統計學意義,但ERAS組患者滿意度要高于常規組,這可能與ERAS組患者應激狀態降低有關。
綜上所述,KP應用于骨質疏松性胸腰椎骨折康復療效佳;采用ERAS理念進行圍術期管理可提高患者滿意度、減少并發癥。但本研究ERAS理念應用時間短,且為回顧性比較,有待長期、隨機、多中心研究來明確ERAS理念應用于KP圍術期管理的效果。

