早期十全大補湯聯合腸內營養乳劑治療胃癌術后(氣血兩虛證)喂養不耐受臨床評價*
劉 博,王玉梅,張 莉,霍 雙,陳志飛,孫偉濤
(1.河北省邯鄲市中心醫院,河北 邯鄲 056008;2.河北省邯鄲市第一醫院,河北 邯鄲 056002)
腸內營養(EN)能促進胃癌患者的術后康復,縮短治療時間,提高療效及改善生活質量[1]。中西醫結合EN治療胃癌術后患者具有一定優勢[2-3],但在臨床實施過程中很多患者因喂養不耐受(FI)而導致EN暫停或中止,臨床表現為嘔吐、腹脹、腹瀉、腹痛等,影響了治療的早期實施及目標喂養量,甚至臨床結局[4]。中醫學認為,胃癌患者因長期癌腫耗傷正氣、脾虛失運、氣血生化無源,術后多為氣血兩虛,治療原則為補益氣血[5],可選十全大補湯。本研究中觀察了早期十全大補湯聯合腸內營養乳劑(TP)治療胃癌術后(氣血兩虛證)發生FI的影響因素,以及對患者營養指標、中醫證候積分的影響。現報道如下。
1 資料與方法
1.1 一般資料
診斷標準:西醫診斷按2016年國際抗癌聯盟相關標準[6]。中醫診斷參照《中醫診斷學》[7]及文獻[8]中氣血兩虛診斷標準,主癥,頭暈目眩,少氣懶言,神疲乏力,心悸失眠;次癥,面色少華,畏寒肢冷,自汗盜汗,唇甲色淡;舌脈,舌淡苔白,脈細無力;滿足主癥2項加次癥2項以上,結合舌脈,辨證即可成立。
納入標準:符合上述西醫診斷標準和中醫診斷及辨證標準,且術前經胃鏡和病理檢查確診;術后早期以十全大補湯聯合TP治療;入院時生命體征平穩,無惡病質;術前未進行放射治療或化學治療;依從性好。本研究經醫院醫學倫理委員會批準,患者簽署知情同意書。
排除標準:不同意中西醫結合腸內營養治療;入院時有嚴重器質性疾病或合并其他嚴重慢性疾病;術前發現有腫瘤遠處轉移及行姑息手術;胃癌術后復發再次手術;依從性差不配合治療;死亡或轉院。
病例選擇與分組:選取邯鄲市中心醫院2016年1月至2018年6月確診為胃癌并接受手術治療后中醫辨證為氣血兩虛證的患者80例,按患者是否出現FI,判斷標準為出現反流、嘔吐,嚴重腹脹、腹瀉、腹痛等癥狀,或目標熱量在72 h內不能達到20 kJ/(kg·d)的喂養量;或營養液連續輸注時每隔6 h回抽胃殘留量大于200 mL[4,9],分為耐受組(34例)和不耐受組(46例)。兩組患者一般資料比較,差異無統計學意義(P>0.05),具有可比性。詳見表1。
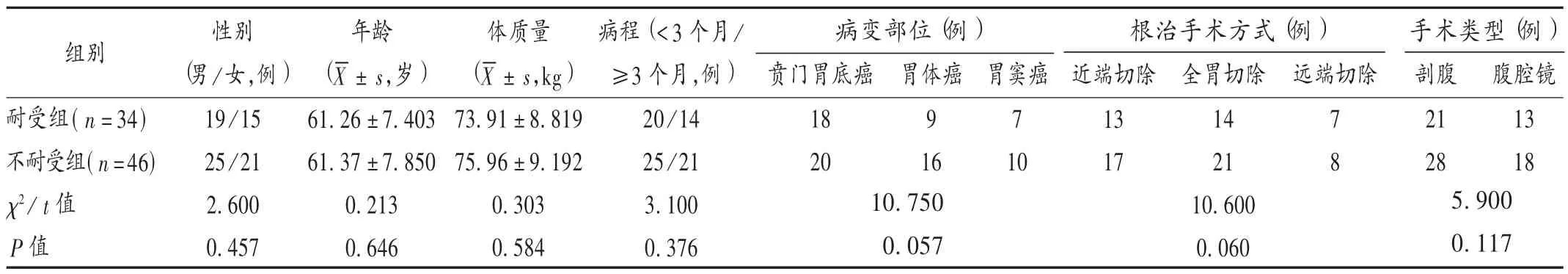
表1 兩組患者一般資料比較
1.2 方法
兩組患者均予胃癌術后規范化治療:留置空腸營養管,禁食禁飲,胃腸減壓,預防感染,維持水、電解質平衡,腸外營養(PN)支持治療。術后24~48 h開始使用TP(商品名瑞素,費森尤斯卡比華瑞制藥有限公司,國藥準字H20020588,規格為每瓶500 mL),500 mL/d,滴速30 mL/h;聯合十全大補湯(組方:人參6 g、熟地12 g、茯苓9 g、白術9 g、黃芪12 g、當歸9 g、白芍9 g、川芎6 g、肉桂6 g、甘草6 g,300 mL沸水濃煎至100 mL),與瑞素間隔1 h;2 d內瑞素過渡到1 500 mL/d,滴速100~120 mL/h。10 d為1個療程,治療1個療程,逐步經口進食半流質飲食后停用瑞素及十全大補湯。如治療期間發生FI,停用瑞素及十全大補湯,EN供給熱量不足部分由PN補充,供給熱量為30 kcal/(kg·d)。
1.3 觀察指標
臨床資料:病歷資料,包括性別、年齡、體質量、病程、病變部位、手術方式、手術類型、術后第1天下床活動時間(≥2 h/<2 h);醫囑信息,包括EN開始時間(術后24 h/術后48 h)、早期灌腸(否/是)、使用營養泵(否/是);實施EN后胃腸道癥狀。胃腸道癥狀從EN實施之日起連續收集并記錄10 d,研究者不采取任何干預措施。
營養指標:使用貝克曼AU5400全自動生化分析儀及配套試劑檢測白蛋白(Alb)水平,使用希森美康血液分析儀及配套試劑檢測血紅蛋白(Hb)水平。均按儀器操作規定及試劑盒說明書要求進行。
中醫證候積分:將主癥及次癥同樣分為正常和輕、中、重度,分別計0,2,4,6分和0,1,2,3分。舌苔脈象分為有和無,分別計1分和0分。制訂中醫證候積分表,由臨床醫師判斷、填寫、計算。
1.4 統計學處理
采用SPSS 22.0統計學軟件分析。計數資料以率(%)表示,行χ2檢驗;計量資料以±s表示,行t檢驗;以二元Logistic回歸模型進行風險因素分析,納入單因素分析中P≤0.1的所有自變量,并賦值;重復測量數據資料采用方差分析。P<0.05為差異有統計學意義。
2 結果
結果見表2至表6。80例患者中共發生FI 46例(57.50%)。單因素分析結果顯示,術后第1天下床活動時間(<2 h/≥2 h)、EN開始時間(術后24 h/術后48 h)、使用營養泵(否/是)、早期灌腸(否/是)與患者發生FI密切相關(P=0.007,0.022,0.000,0.009)。Logistics回歸分析結果顯示,術后第1天下床活動時間≥2 h及使用營養泵是FI的獨立危險因素(P=0.001,0.000)。進一步分析發現,治療后患者兩組營養指標較治療前均明顯增長(P<0.05),耐受組患者增長幅度明顯優于不耐受組(P<0.05)。兩組患者中醫證候積分呈逐漸降低趨勢,耐受組優于不耐受組,差異有統計學意義(F組間=7.694,P組間=0.007),有隨時間變化的下降趨勢(F時間=813.623,P時間=0.000),分組與時間有交互效應(F交互=4.367,P交互=0.023)。
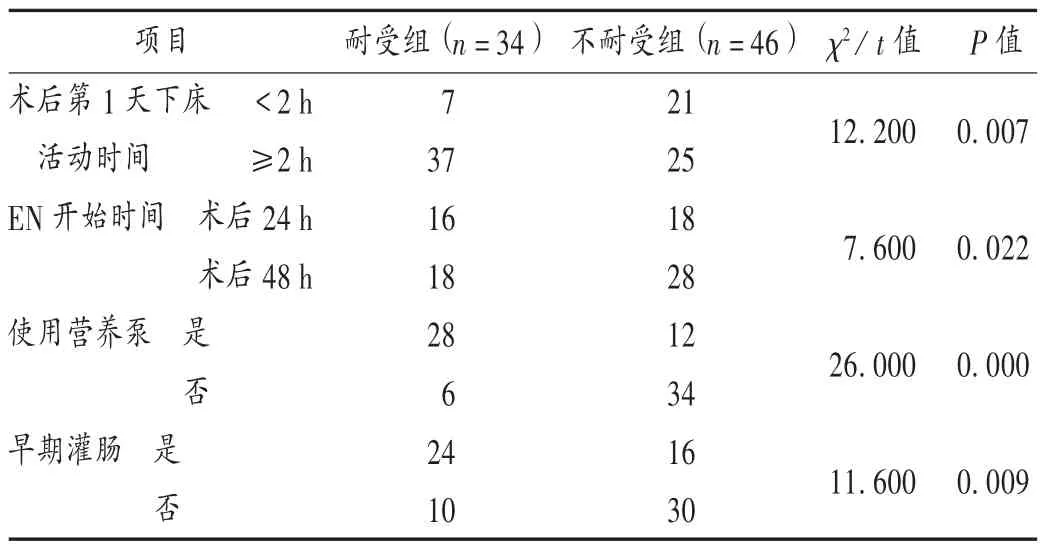
表2 兩組患者臨床治療資料比較(例)

表3 各影響因素的Logistics回歸分析變量賦值
表4 兩組患者中醫證候積分比較(±s,分)

表4 兩組患者中醫證候積分比較(±s,分)
表6 營養不耐受對患者營養狀況的影響(±s,g/L)
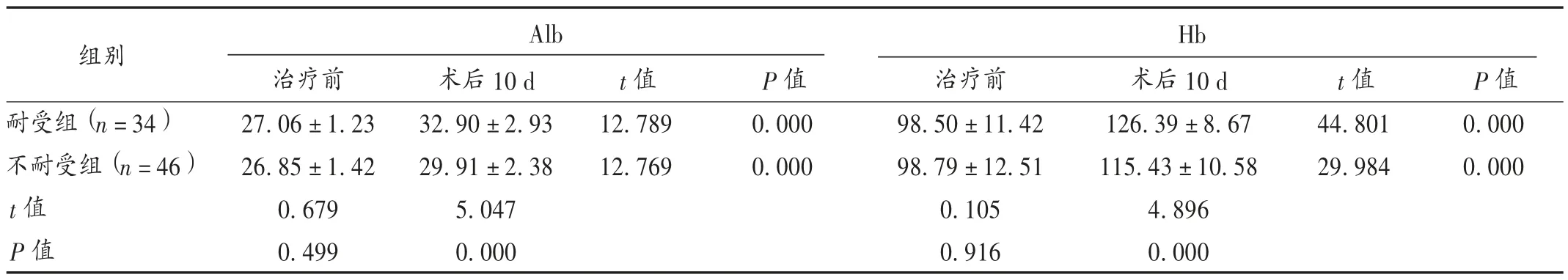
表6 營養不耐受對患者營養狀況的影響(±s,g/L)
3 討論
胃癌臨床采用以手術為主的多學科綜合治療,但手術切除會引起分解代謝增加,出現不同程度的營養不良及并發癥,使預后變差[10]。加速康復外科理念推薦患者術后早期應用EN,同時中醫營養在營養支持中也扮演著越來越重要的角色,廣泛配合應用于EN,是臨床營養治療的重要組成部分[11]。李現雷[12]研究發現,中藥輔助營養方案應用于胃癌術后可有效改善患者營養狀況,提高免疫功能,有利于術后腸功能恢復,促進患者康復。劉英志等[13]研究發現,予胃癌術后患者健脾益氣中藥與EN,能更好地提升患者Hb、Alb及前白蛋白水平,更好地改善營養狀況。茅偉達等[14]研究發現,中醫藥聯合早期EN可抑制炎性反應,提高免疫功能,促進患者胃癌根治術后康復。
胃癌屬中醫“胃脘痛”“痞滿”“反胃”范疇,中醫藥在治療胃癌方面療效顯著[15]。《素問·靈蘭秘典論》云“脾胃者,倉廩之官,五味出焉”,指出脾胃為氣血生化之源,“后天之本”。胃癌患者長期因情志失調、飲食不節等病因致脾胃功能失調,則氣血生化乏源,易出現氣血兩虛證;加之胃癌手術中耗氣失血,使氣血更虛;氣虛則神疲乏力,氣短懶言,畏寒肢冷,自汗;氣血不能上榮于頭面則頭暈目眩、面色無華;人體皆需血液濡養,血虛肢體失于濡養則形體消瘦;血屬陰,血虛則盜汗;唇甲淡白、舌淡苔白,脈細無力皆為氣血兩虛之象[16]。胃癌患者術后氣血虛弱,脾胃功能失司,胃的受納作用受損,出現惡心、嘔吐等癥狀;脾失運化,出現腹脹、腹瀉等癥狀[17]。十全大補湯方中,人參大補元氣、生津養血、補脾益肺,熟地歸肝腎經、養血滋陰、補精益髓,為補血要藥,兩藥益氣養血,共為君藥;茯苓利水滲濕、健脾寧心,白術益氣健脾,黃芪補氣升陽,三藥協助人參益氣補脾,當歸補血養肝和血、白芍養血柔肝和營,共同合營助熟地補益陰血,均為臣藥;川芎活血行氣、調暢氣血,使諸藥補而不滯;肉桂溫運陽氣,能助人參、黃芪補益之力;甘草益氣和中,調和諸藥,共為使藥。
十全大補湯聯合TP的治療過程中,相當一部分患者使用EN的量并未達標。其中最常見的原因是發生了FI。本研究結果顯示,部分患者予十全大補湯聯合瑞素進行EN后超過50%發生FI。耐受組與不耐受組患者的性別、年齡、體質量、病程并無明顯差異,這些并非影響FI的因素,這與翁延宏等[18]的結論類似。另外,病變部位、根治手術方式、手術類型也不影響FI的發生。有研究顯示,全胃切除術的患者更易耐受EN,可能與迷走神經干切斷等因素有關[19]。本研究中發現,術后第1天下床活動時間、EN開始時間、使用營養泵、早期灌腸與患者發生FI密切相關。多因素分析證實,術后第1天下床活動時間是影響FI發生的獨立危險因素,與文獻[18]的研究結果相似。在營養實施因素方面,使用營養泵可控制輸注速度、緩慢加量,也是影響FI發生的獨立危險因素。譚敏等[20]認為,通過營養泵控制滴速,采用緩慢持續滴入的方法可提高對EN的耐受,從而減少FI發生。治療10 d后,耐受組患者營養指標改善程度明顯優于不耐受組(P<0.05);兩組患者中醫證候積分均呈降低趨勢,耐受組顯著低于不耐受組(P<0.05)。
綜上所述,患者第1天下床活動不足(<2 h)及未使用營養泵是胃癌術后(氣血兩虛證)患者早期十全大補湯聯合瑞素治療發生FI的風險因素,影響了患者的營養狀態及臨床癥狀改善,延緩術后康復。

