血清學CA724、CA125檢測聯合ROMA值在卵巢癌診斷中的價值1
郭 融,蔡鈺峰,王茂淮,張慧娟
(贛南醫學院第一附屬醫院:1.婦產科;2.檢驗科,江西贛州 341000)
卵巢癌是婦科最常見的惡性腫瘤之一,發病率較高,僅次于宮頸癌和子宮內膜癌,但病死率最高,具體發病機制目前仍不明確[1]。卵巢癌患者早期診斷較為困難,其起病隱匿,癥狀不典型,進展迅速,盆腹腔種植轉移早,2/3的患者就診時已處于晚期,晚期患者預后極差,總體5年生存率低(20%~30%),難以有效治療[2]。目前,卵巢惡性腫瘤的最佳治療方式為腫瘤細胞減滅術聯合術后化學治療,卵巢癌早期患者的預后相較于晚期患者具有明顯的優越性,5年生存率從Ⅰ期或Ⅱ期(80%~93%)降低至Ⅲ期或Ⅳ期(<30%),選擇適當的治療時機對患者的預后相當重要[3],如何在早期診斷卵巢惡性腫瘤是提高患者生存率和生活質量的關鍵。
為了能更精確地檢測卵巢癌早期患者,大量學者對患者血液中腫瘤標志物進行了研究,并提出使用腫瘤標志物可以提高卵巢癌患者的診斷效率[4-6]。在臨床應用中發現,單項腫瘤標志物對卵巢癌和卵巢良性病變的鑒別診斷有局限性,通過對不同生物學來源的卵巢癌腫瘤標志物聯合應用可以彌補其單獨應用的缺陷[6-7],本研究旨在探討血清糖類抗原(CA)724、CA125檢測聯合ROMA值在診斷卵巢癌患者中的臨床價值。
1 資料與方法
1.1一般資料 采用回顧性分析,收集2017年10月至2018年7月在贛南醫學院第一附屬醫院就診的患者及同期的受檢者共216例為研究對象。包括卵巢惡性腫瘤患者(卵巢癌組)63例,平均年齡(49.06±13.86)歲;卵巢良性腫瘤患者(卵巢良性腫瘤組)72例,平均年齡(47.00±12.68)歲;與卵巢無關其他原因入院患者(對照組)71例,平均年齡(45.63±11.44)歲。3組的年齡構成差異無統計學意義(P>0.05)。全部患者均經過病理學診斷證實。本研究中患者的絕經標準為:(1)年齡≥50歲;(2)年齡<50歲,自然閉經≥12個月。本研究經本院倫理委員會通過。
1.2標本的收集 采集研究對象清晨空腹肘靜脈血5 mL,待血液室溫自然凝固,經4 000 r/min離心10 min后吸取血清待測。
1.3檢測方法與試劑 采用羅氏 Modular E600電化學發光方法檢測血清CA724、CA125和人附睪蛋白4(HE4)水平,操作需嚴格按照說明書進行。CA724、CA125和HE4試劑盒參考區間分別為0~6.9 ng/mL,0~35 U/mL 和0~140 pmol/mL。運用HE4和CA125的檢測值計算出卵巢癌風險預測模型的ROMA值,計算公式如下:絕經前預測指數(I)=-12.023 8×LN(HE4)+0.062 6×LN(CA125);絕經后預測指數(PI)=-8.09+1.04×LN(HE4)+0.732×LN(CA125);其中LN表示自然對數,ROMA值=exp(PI)/[I+exp(PI)]×100;計算后患者ROMA值評價標準為:特異度75%時,絕經前女性的ROMA值>11.4%表示該患者患卵巢癌風險高;絕經后女性ROMA值>29.9%表示該患者患卵巢癌風險高。
1.4觀察指標 通過計算各項指標及聯合檢測指標對診斷卵巢癌的靈敏度、特異度、陽性預測值、陰性預測值等,繪制受試者工作曲線(ROC曲線)對聯合檢測在卵巢癌中的診斷價值進行評價。
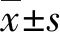
2 結 果
2.1患者年齡與絕經狀態在3組間的比較 卵巢癌組、良性腫瘤組及對照組患者年齡構成比和絕經狀態比較,差異均無統計學意義(P>0.05)。見表1。

表1 不同組別患者年齡及絕經狀態的比較
2.2血清CA724、CA125檢測結果及ROMA值在3組間的比較 卵巢癌組中血清CA724、CA125、ROMA值均明顯高于卵巢良性腫瘤組(P<0.05);卵巢癌組血清CA724、CA125及ROMA值均明顯升高(P<0.001);卵巢良性腫瘤組血清CA125水平明顯高于對照組(P<0.001),CA724水平及ROMA值相比,兩組間差異無統計學意義(P>0.05)。見表2。

表2 血清CA125、CA724檢測結果及ROMA值計算結果在3組間的比較
注:卵巢癌組與卵巢良性囊腫比較,aP<0.05;卵巢癌組與對照組比較,bP<0.05;卵巢良性腫瘤和對照組比較,cP<0.05。
2.3血清CA125、CA724水平、ROMA值單獨及聯合檢測診斷卵巢癌的效能評價 以卵巢良性腫瘤組及對照組為對比參照,診斷卵巢惡性腫瘤的靈敏度、特異度、假陰性率及假陽性率的結果顯示,三者聯合檢測卵巢癌靈敏度最高,CA724單獨檢測特異度最高,見表3。

表3 血清CA724、CA125、ROMA值及聯合檢測在卵巢癌診斷中的效能評價(%)
2.4血清CA724、CA125、ROMA值單獨及三者聯合檢測ROC曲線下面積(AUC)比較 以對照組與卵巢良性腫瘤組為對比參照,繪制ROC曲線,計算不同腫瘤標志物AUC來判斷其診斷價值的大小。CA724、CA125、ROMA值、CA125+CA724、CA724+ROMA值、CA125+ROMA值、CA724+CA125+ROMA 值聯合檢測的 AUC分別為0.801、0.630、0.735、0.831、0.875、0.787、0.893。其中三者聯合檢測AUC最高;單項指標檢測中,CA724指標AUC最高,見圖1。
2.5相關性分析 將卵巢癌組、卵巢良性腫瘤組及對照組與血清CA724、CA125、ROMA值分別進行相關性分析,結果顯示卵巢癌、卵巢良性腫瘤及對照組與血清CA724水平呈顯著正相關(P<0.05),與血清CA125水平呈顯著正相關(P<0.05),與血清ROMA值呈顯著正相關(P<0.05)。

圖1 血清CA724、CA125、ROMA值單獨和聯合檢測指標的ROC曲線
3 討 論
卵巢癌是女性生殖系統最常見的惡性腫瘤之一,發病率僅次于宮頸癌和子宮內膜癌[1],但病死率卻最高。早期卵巢癌患者生存率高,可達90%,但因其發病隱匿、進展迅速,且早期卵巢癌的臨床癥狀并不明顯,容易漏診,使其易于擴散及轉移,故70%~80%的卵巢癌患者待確定診斷時已是晚期,生存率僅為20%~30%[2]。故提高卵巢癌患者的早期診斷率對提高患者生存率及改善預后有重要意義[3]。
CA125是一種由體腔上皮細胞分泌的跨膜高分子糖蛋白,因其對卵巢癌患者的診斷意義明確,已被廣泛用于卵巢癌的臨床診斷和術后風險預測,是目前臨床上應用最多的卵巢癌血清標志物[8],近年來也開始應用于早期卵巢癌患者的輔助診斷[9]。MEDEIROS等[10]研究結果顯示,CA125對卵巢癌患者篩查的靈敏度和特異度分別為80%、75%,但在健康婦女、良性卵巢腫瘤和其他非卵巢相關良性疾病的女性患者體內也檢測到血清CA125水平升高[3],故假陽性率偏高。由于卵巢癌患者組織的生物學多樣性,體內常檢測到多種腫瘤標志物的表達同時升高,不同的腫瘤標志物表達水平差異較大[11],導致CA125測定卵巢癌的靈敏度有限,易發生漏診,且對早期卵巢癌診斷的靈敏度和特異度均不高[12]。即單純使用CA125作為卵巢癌的標志物假陰性率和假陽性率都偏高。此時,應用CA125與其他腫瘤標志物聯合檢測,以補充單一腫瘤標志物檢測的局限性,對于更早診斷及發現卵巢癌顯得尤為重要[13]。
CA724在健康人群的絕大多數組織中不表達,而在結直腸癌、卵巢癌、胰腺癌、乳腺癌組織中出現強表達[14]。因CA724在卵巢癌中表達特異度較高,特別是在黏液性卵巢癌患者的組織中有較高的表達,現在也較為廣泛地用于卵巢癌的早期診斷[15]。吳能龍等[16]的研究結果表明,CA724在卵巢癌患者檢測中特異度較高,為92%。本研究結果顯示,在CA724、CA125及ROMA值3項腫瘤標志物單獨檢測卵巢癌患者過程中,CA724的特異度最高,假陽性率最低,大幅度降低了卵巢癌的漏診率。朱振寧等[17]的研究發現,CA724在診斷卵巢癌時的靈敏度和特異度分別為23%、95%,靈敏度較低。為解決其靈敏度低的問題,在臨床實踐中多項腫瘤標志物常聯合應用,有助于提高卵巢癌患者的診斷率[18]。BIAN等[19]在研究中指出,應用CA724與癌胚抗原聯合檢測,可以顯著提高卵巢癌組診斷的陽性率。而采用CA724、HE4及CA125三項聯合檢測,靈敏度則大幅提升,減少了卵巢癌患者的漏診率[20]。故CA724與CA125聯合檢測既可彌補CA125檢測卵巢癌患者特異度低的不足,又可以提高CA724檢測的靈敏度。
近年來,研究提示ROMA值可以有效地評估盆腹腔腫瘤的患者患上皮性卵巢癌的風險[7],本研究表明,ROMA值在卵巢癌患者診斷中特異度較高,ROMA值與其他卵巢癌腫瘤標志物聯合檢測可以進一步提高卵巢癌患者的診斷率。
本研究發現,在惡性卵巢腫瘤中CA724、CA125水平及ROMA值3個指標均高表達,其中CA125水平最高;而CA724預測腹盆腔腫塊良惡性的靈敏度、特異度和陽性似然比值最高,分別為73.43%、87.71%、5.52;ROMA值預測腹盆腔腫塊惡性的特異度較高,為81.11%。為了獲得更高的靈敏度,研究采用CA724+CA125+ROMA值聯合檢測,其靈敏度為89.06%,漏診率為10.9%,可以較好地區分卵巢惡性腫瘤患者。為了進一步判斷CA724、CAl25和ROMA值三者聯合檢測診斷卵巢癌的診斷效率,以卵巢良性腫瘤組和對照組為參照對象,分別繪制CA724+CA125+ROMA值、CA724+CA125、CA724+ROMA值、CA125+ROMA值、CA724單獨、CA125單獨及ROMA值單獨指標的ROC曲線,6項檢測指標中CA724+CA125+ROMA值聯合檢測的AUC最高。
4 結 論
本研究采用CA724、CA125及ROMA值三者聯合檢測,提高卵巢癌患者的陽性檢出率及特異度,降低漏診率,是一組較科學、合理的腫瘤標志物檢測群。在臨床工作中能夠幫助臨床醫生更準確地評估患者罹患卵巢癌的風險。然而,本研究屬于回顧性分析,由于研究者水平及研究數據來源于一個中心的回顧數據,受研究時間短、樣本量較小等因素的影響,可能會對研究結果造成偏差,還有待進一步多中心、大樣本的研究加以驗證。

