全膝關節置換術后患者的體力活動水平與其影響因素分析
郁嘉嫻 周凱云
隨著人口老齡化的加劇,醫學技術的快速發展,全膝關節置換術(total knee arthroplasty,TKA)廣泛開展,主要用于治療各種膝關節疾病,以達到緩解疼痛、固定關節、改善關節功能的目的[1]。國內外接受TKA者逐漸增多,膝關節假體10年生存率可達95%,15年生存率可達93%左右[2-4],其中患者的活動量是影響假體存活率的重要因素[5]。目前盡管有文獻探究不同的干預方式對膝關節置換術后功能鍛煉的影響[6-7],但很少有文獻報道膝關節置換術后的患者活動量。因而,本研究調查全膝關節置換術后患者活動量,并分析其影響因素,為制定更加合理、科學的干預方案,改善肢體功能提供參考依據。
1 對象與方法
1.1 研究對象
2017年6月至2018年9月,于某三級綜合醫院骨科招募研究對象。納入標準:①膝關節骨性關節炎患者;②行全膝關節置換術患者;③意識清楚、無溝通障礙;④自愿參加。排除標準:①類風濕性膝關節炎、創傷性膝關節炎;②感染;③合并心腦肺等嚴重并發癥者;④有精神疾病或溝通障礙者。
1.2 研究方法
采用方便抽樣的方式選取研究對象。依據Kendall對多元線性回歸的要求,樣本量為自變量數的10倍,考慮20%失訪率,樣本量設為120例[8]。在患者住院期間由同一名研究者收集一般資料,入組患者充分知情同意。6個月后患者復診時,研究者收集患者體力活動等資料,采用統一的指導語,指導研究對象填寫所有調查問卷,填寫時間為15~20 min,并當場檢查是否填寫完整,對于填寫不完整的問卷,由研究對象予以補充。
1.3 研究工具
一般調查量表:包括人口學特征、文化程度、嗜好、疾病狀態等。其中飲酒一項分為不飲酒、少量飲酒(<3 天/周)、中量飲酒(3~5 天/周)和大量飲酒(>5 天/周);吸煙一項分為從不吸煙、已戒煙(戒煙≥1年)、仍吸煙(過去12個月仍吸煙)。
體力活動量表:采用國際體力活動量問卷(International physical activity questionnaire,IPAQ)[9],從工作、交通行程、家務勞動、閑暇活動這四項體力活動記錄平均每次活動的持續時間(h/d)以及活動的頻率(天/周)。依據能量代謝當量(Metabolic equivalent of energy,MET)對體力活動進行強度分級,<3 METs為低強度體力活動,3~6 METs為中等強度體力活動,>6 METs為重度強度體力活動。本研究中,持續時間少于10 min的活動不列入計算范圍內。
體育活動自我調控問卷:采用體育活動自我調控問卷[10],共14個條目,分為3個維度,Cronbach’α系數0.912,且具有良好的區分度和鑒別度。該問卷采用Like 7級評分方式,分數越高表明個體動化水平越高。
膝關節功能評分:采用美國特種外科醫院膝關節評分量表(Hospital for special surgery knee score,HSS)[11],分別從疼痛、功能、活動度、肌力、屈膝畸形、穩定性、支具使用等7個項目進行評分,總分100,評分≥85分為優,70~84分為良,60~69分為中,評分≤59分為差。
1.4 統計學分析
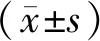
2 結果
2.1 一般資料
本研究共發放120份調查問卷,有效112份,有效率為94.75%。其中,男43例,女69例;城鎮45例,農村67例;文化程度:小學及以下48例,初中32例,高中或中專18例,大專及以上14例;不飲酒23例,少量飲酒38例,大量飲酒51例;全膝關節置換術單側72例,雙側40例;已婚81例,離異/喪偶31例;自費82例、醫保30例;從未吸煙25例,已戒煙36例,仍在吸煙51例;無合并疾病21例,合并1種疾病40例,合并2種及以上疾病51例;和配偶居住51例,獨居30例,和子女或他人居住31例。平均年齡為(66.53±5.79)歲,體重指數為(25.89±2.17)Kg/m2,病程(6.14±0.89)年。
2.2 體力活動、體力活動動機和關節功能現狀
本研究中,112名研究對象平均體力活動量為(5 087.39±2 234.21),低、中、高強度的活動量分別為(1 612.89±340.89)、(1 009.31±818.23)和(267.76±49.89);運動形式以步行、家務活動、廣場舞、太極拳為主,極少數研究對象進行騎行、打排球、游泳等運動,總體來說體力活動水平以低、中強度為主,高強度活動相當局限。體力活動的動機為(41.89±11.78),其中自主性動機得分為(29.18±8.87)、外在調節得分為(6.59±2.01)、內攝調節得分為(5.43±1.48)。自我效能總分為(39.21±7.01),其中癥狀維持(22.18±5.24)、功能維持(17.33±3.01)。HSS評分為(71.33±13.01)。
2.3 體力活動水平與體力活動動機、膝關節功能之間的相關性
根據Pearson相關分析,研究對象體力活動水平與體力活動動機成正相關(P<0.001),其中,中、高強度活動與體力活動動機成正相關(P<0.001),體力活動水平與膝關節功能(HSS評分)成正相關(P<0.001)。
2.4 全膝關節置換術后體力活動水平的影響因素
本研究以體力活動量為因變量,性別、年齡、BMI、居住地、婚姻狀況、文化程度、合并疾病、全膝關節置換術數量、體力活動動機(含自主性動機、外在調解、內攝調節)作為自變量,其中年齡、BMI、體力活動動機(含自主性動機、外在調解、內攝調節)作為連續變量納入模型,其余變量以分類變量納入模型,進行有序多類Logistic回歸分析,變量納入水準為0.05,剔除標準為0.10。回歸分析結果表明,年齡、BMI、居住情況、體力活動動機和膝關節功能均進入了回歸模型。
3 討論
3.1 全膝關節置換術后體力活動水平較低,體力活動動機不足
全膝關節置換術后應盡早開展規律的體力活動,以盡早恢復膝關節肢體功能。本研究結果表明,膝關節置換術后體力活動水平較低,且局限在輕體力活動。其原因可能是:①患者未認識到全膝關節置換術后適當運動對肢體康復的重要性;②患者過分擔心術后恢復及功能情況,不敢進行體力活動。研究發現,全膝關節置換患者術后恐動癥發生率約為20%[12]。本組患者年齡偏大,對疼痛的耐受程度較差;另外,學歷水平較低,多為初中及以下學歷,對術后運動康復的認識存在誤區,更恐懼運動,也更容易感到疲乏。因此,臨床醫護人員應加強全膝關節置換術后體力活動的指導,增加運動的安全保障措施,鼓勵患者盡早進行鍛煉[13]。本組患者在全膝關節置換術后體力活動動機水平亦較低,自主性動機水平略高于外在調節、內攝調節動機水平。動機水平將直接影響患者的體力活動水平,動機水平愈高,體力活動水平愈高。該結果提示,在臨床工作中應充分了解患者的動機水平,采取針對性的引導策略以調動患者的動機,加強家屬、社會支持等,鼓勵患者積極進行體力活動[14]。基于全膝關節置換術后低自我動機的情況,應加強患者對自主性動機的認識,主動關注、準確評估、篩查出低行為動機的患者,采用適宜的針對性教育或干預方式調度患者的自我動機,建立積極體力活動的習慣。總之,膝關節置換術后患者膝關節的關節活動和功能狀態均有待進一步提高。研究表明,認知行為療法可以通過改變患者的信念和行為,以糾正患者對術后康復運動的認識,消除其消極情緒和行為[15],從而改善患者的肢體功能。
3.2 全膝關節置換術后體力活動的影響因素分析
本組中,患者年齡越大,其術后體力活動水平越低。這可能是由于隨著年齡增長,肌肉力量和質量逐漸下降,更傾向于步行、散步等活動方式。BMI對體力活動水平有一定的消極作用,這可能由于BMI愈高,患者接受全膝關節置換術后假體使用年限越低,從而導致研究對象越害怕進行體力活動,因而,其體力活動的水平和強度愈低。這提示醫護人員應充分重視新入患者的一般資料,基于一般資料的特征,綜合性地采取適宜的健康教育、支持策略等,加強患者對疾病的認識,對體力活動的認識,充分指導患者盡早開展體力活動,對于全膝關節置換術后患者,可在院內指導患者進行關節被動、主動活動等,引導患者逐步增加體力活動量,建立規律的運動習慣[16]。體力活動動機正向影響全膝關節置換術后患者的體力活動水平。本研究中,體力活動水平與體力活動動機總分、自主性調節、外在調節和內攝調節得分呈正相關,體力活動動機在一定程度上能夠預測患者的體力活動水平。在膝關節術后的長期綜合管理中,可階段性評估患者的體力活動動機,根據患者的動機水平,采取一對一、同伴教育等不同形式的健康教育方式或小組功能鍛煉等干預方式調動患者的動機水平,從而提高患者的體力活動水平[17]。膝關節功能狀態也影響患者的體力活動水平,膝關節功能越好,患者活動水平越高,又進一步鍛煉了患者的膝關節功能,如此良性循環。根據本研究結果,應進一步關注患者的功能維持,功能維持需要長期的鍛煉才能逐步改善,更需要不斷鼓勵并采取一定的干預手段,提升患者的自主動機。體力活動動機是體力活動水平的正向預測因素,在臨床工作中應引起重視。
4 小結
本研究結果顯示,全膝關節置換術后患者的體力活動水平、活動動機均處于較低水平,自我效能處于一般水平;一般資料中的年齡、居住地、BMI、關節功能和體力活動動機對體力活動水平均有一定的影響。醫護人員應根據患者的具體情況,主動積極地關注、識別患者的體力活動水平、動機,采取適宜的針對性的方式進行宣教,并引導患者積極開展體力活動。

