改進低位負壓引流法在糖尿病足創面修復中的應用效果觀察
馮 崢,古婷婷,譚向陽
(南陽市中心醫院,河南 南陽,473000)
糖尿病足常常遷延不愈,是臨床難愈創面的一種,往往單純藥物治療效果不佳,手術清創是清除創面壞死組織的主要手段,配合加強換藥,對創面愈合具有一定促進作用[1],但對于Wagner分級為3、4級的深度創面,感染率較高,效果不理想[2]。負壓引流可有效提高創面滲出液排出,改善感染,對創面新鮮肉芽組織生長提供有利條件,在臨床應用廣泛;但受糖尿病足創面較深、形狀不規則、引流液成份復發等因素影響,傳統負壓引流管易堵塞,增加引流管護理工作量,同時還影響引流效果,增加創面感染風險[3]。對此,我院在傳統負壓引流基礎上進行改進,在創面低位增加引流管,形成低位負壓引流與傳統引流相結合,同時配合定期沖洗和引流管護理工作,有效降低了引流管堵塞率和創面感染率,促進創面愈合,收到良好臨床效果,現報道如下。
1 資料與方法
1.1 一般資料
選取2016年5月至2019年7月我院收治的62例糖尿病足患者為研究對象。納入標準:①符合糖尿病足診斷標準;②按照Wagner創面分級標準[4]為3、4級創面;③無腫瘤及其他實質性病變;④對本研究知情,自愿參與本研究,且簽訂知情同意書。排除標準:①合并多系統功能紊亂;②合并精神疾病,不能配合治療;③伴有全身性感染癥狀。采用隨機數字表法將研究對象分為觀察組和對照組,其中觀察組31例,男16例,女15例;年齡51~87歲,平均(60.5±8.3)歲;創面潰瘍病程47~93d,平均(63.7±9.9)d;Wagner分級:3級18例,4級13例;創面位置:足面8例,足跟9例,踝關節9例,趾跖關5節例;創面面積(43.8±18.9)cm2。對照組31例,男14例,女17例;年齡49~86歲,平均(58.9±8.8)歲;創面潰瘍病程41~89d,平均(61.3±10.8)d;Wagner分級:3級17例,4級14例;創面位置:足面10例,足跟7例,踝關節8例,趾跖關6節例;創面面積(42.3±20.7)cm2。兩組患者一般資料比較差異無統計學意義(P<0.05),有可比性。本研究經醫院醫學倫理委員會批準。
1.2 方 法
密切監測兩組患者空腹血糖及產后2h血糖水平,根據患者病情給予胰島素注射控制血糖,應用血管擴張劑,擴張血管,改善循環,對于合并有急性動脈栓塞或微血栓患者,給予抗凝劑避免微血管血栓形成。幫助患者指導科學膳食,指導患者合理飲食,既保證機體營養攝入,又盡可能避免食物導致血糖升高;加強患者心理疏導,向其講解清創和負壓引流的作用及機制,消除患者恐懼感,提升配合度。對照組實施徹底清創后封閉負壓引流,清創去除壞死組織并充分止血后,選用武漢維斯第醫用有限公司生產的一次性VSD敷料套裝制作封閉負壓引流,根據創面形狀及大小,將套裝中的一次性乙烯乙醇水化海藻巖泡沫材料裁剪成創面形狀,面積略大于創面,各邊緣超長創面3~5cm,將醫用硅膠管放置于創面中央,覆蓋裁剪好的一次性乙烯乙醇水化海藻巖泡沫材料,外層貼透明通透性敷貼,特別注意敷貼大于泡沫材料邊緣5~7cm,使其充分與創面周圍皮膚貼合,使創面完全封閉,引流管外端接負壓,設置負壓在-150~-350mmHg之間,對于過度消瘦、凝血功能差的患者適當降低負壓值。引流期間密切觀察封閉敷料及敷貼性狀,若表現為凹陷,說明封閉完好,若無凹陷,則說明負壓未到達創面,及時排除負壓設置、引流管連接點、敷料邊緣與皮膚粘結點,排查漏氣點,給予相應處理,以保證負壓持續有效作用于創面;同時觀察引出液顏色及性狀,若引流出較多新鮮血液,則提示有活動性出血點,應立即采取止血措施,必要者拆除負壓裝置止血,妥善固定引流管,避免其受壓、受牽拉、打折等,造成引流不暢,預防引流管意外脫落等[5]。觀察組在對照組基礎上改進引流技術,運用傳統封閉負壓引流與低位引流相結合,清創及封閉負壓引流操作同對照組,同時在創面低位(遠心端,重心靠下點)皮膚做一小切口,鈍性分離,使其與創面打通隧道,將一細無菌硅膠管從隧道穿入,前端放置于創面低位,縫合固定細引流管。將原封閉負壓引流管外端及細引流管外端分別接一三通導管,三通導管另兩通路分別作為沖洗側和負壓側,每6h更改三通,關閉上端負壓,打開沖洗側,用0.3%的聚維酮碘溶液沖洗創面,再通過低位負壓引流抽出,每次沖洗持續10min,再改為負壓引流,再隔6h,將低位改為沖洗側,使沖洗液從低位沖進創面,從上端負壓引流管排出,如此反復。
1.3 評價指標
統計兩組創面愈合情況、換藥次數、住院時間、治療費用、引流管堵塞率及創面感染率。創面完全愈合,局部皮膚無發涼、發紫等血運不良現象為顯效,創面愈合達治療前80%以上,局部有輕微血運不良表現為有效,創面愈合較治療前不足40%,局部存在明顯血運不良現象為無效,顯效+有效/組例×100%=總有效率。引流管前內有明顯沉積物及絮狀物,無引流液流出,判定為引流管堵塞;創面分泌物送微生物室進行細菌培養,結果為陽性者判定為創面感染。
1.4 統計學方法
采用SPSS 20.0統計學軟件進行統計學分析,計量資料以均數±標準差()表示,采用獨立樣本t檢驗,計數資料以百分率表示(%)表示,采用2檢驗,P<0.05表示差異有統計學意義。
2 結果
2.1 兩組療效比較
觀察組總有效率為93.55%,高于對照組的77.42%,差異有統計學意義(P<0.05),見表1。
2.2 兩組換藥次數、住院時間、治療費用比較
觀察組換藥次數、住院時間、治療費用均較對照組少,差異有統計學意義(P<0.05),見表2。
2.3 兩組患者創面感染率及引流管堵塞率比較
對照組創面感染率及引流管堵塞率明顯高于觀察組,組間比較差異有統計學意義(P<0.05),見表3。
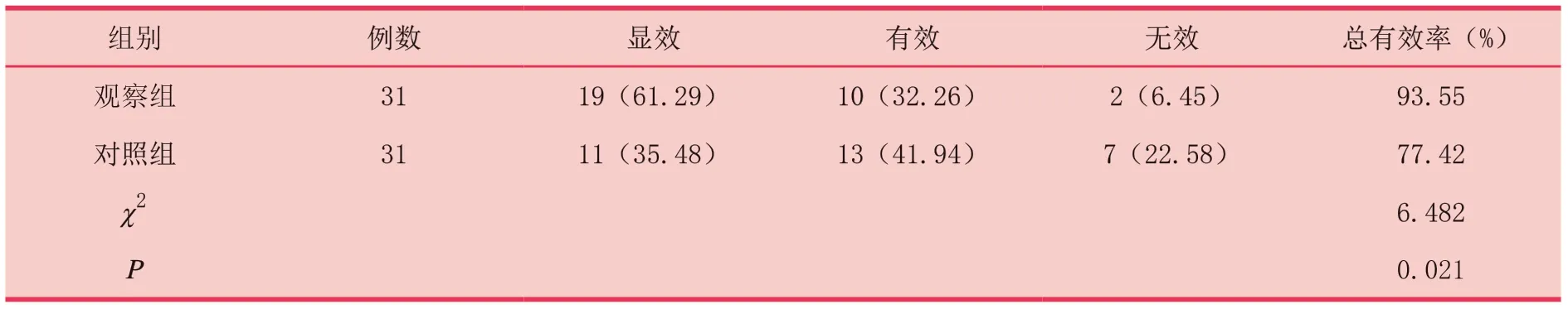
表1 兩組患者療效比較 [例(%)]
表2 兩組換藥次數、住院時間、治療費用比較()

表2 兩組換藥次數、住院時間、治療費用比較()
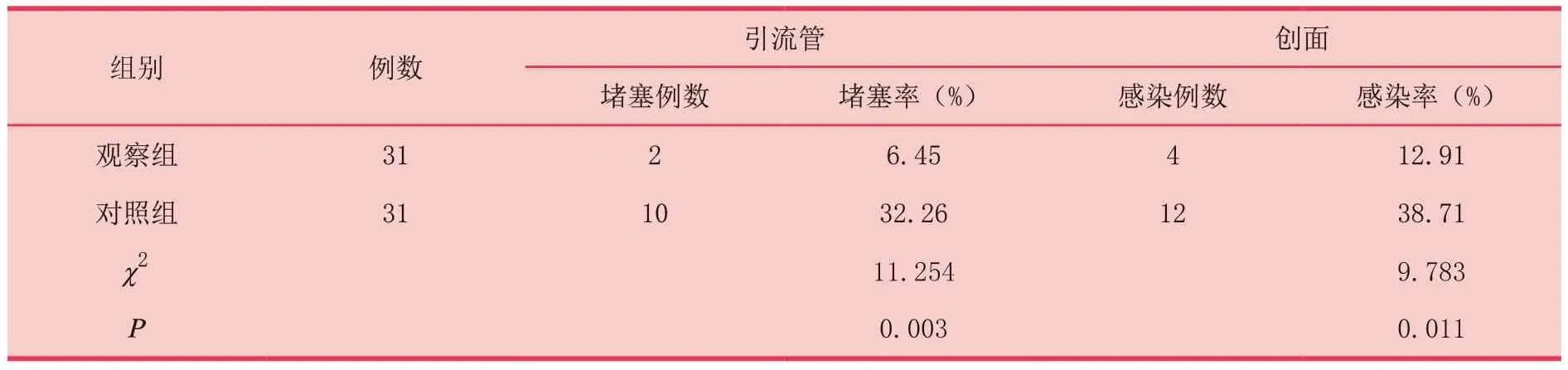
表3 兩組患者創面感染率及引流管堵塞率比較
3 討論
糖尿病足發病機制復雜,最主要原因為機體內分泌系統紊亂,長時間高糖水平導致神經病變和血管壁病變,特別是肢體末端微血管病變,局部組織缺血缺氧,發生潰瘍和壞死,而感染是加重糖尿病足進展的主要影響因素[6]。因此,促進糖尿病足創面愈合,在積極開展機體血糖水平的前提下,采取綜合治療方法,包括全身營養支持、抗感染治療、擴張局部血管、改善局部血液循環等,但徹底清創,去除壞死組織和炎性分泌物是不可或缺的重要治療方法,但傳統清創換藥往往治療時間長,創面愈合慢,若感染加重,甚至可導致創面繼續擴大,治療效果較差,并且給患者身心和經濟造成嚴重負擔。有研究表明[7],密閉負壓引流技術可有效改善創面組織水腫,降低創面感染發生率,促進組織愈合,臨床效果明顯,被廣泛應用于難愈性創面。
糖尿病足創面是典型的難愈性創面,但由于糖尿病患者高血糖水平,創面滲出液含有大量蛋白,不僅成為細菌侵入后繁殖的良好培養基,增加感染風險,而且蛋白易凝固造成引流管堵塞;另外,糖尿病足創面壞死組織較多,在引流管腔內易產生絮狀物,加重引流管堵塞,導致創面炎性液體不能及時排出,造成創面感染、患者腫脹感[8]。因此,負壓引流管的的維護和護理是負壓引流的重點,也是難點。本研究結果顯示,實施傳統負壓引流的對照組,一兩個堵塞率和創面感染率高達32.26%和38.71%,與劉巖等[9]研究結論一致,說明傳統負壓引流在糖尿病足創面治療中存在一些影響療效的重要不良因素。本研究在傳統負壓引流技術的基礎上進行一系列改進,將傳統負壓引流與低位引流相結合,同時設定雙側沖洗與引流組織,定期使沖洗液從創面一端沖向另一端,并相互交替進行,有效提升了沖洗液與創面的接觸面積,增加沖洗液在創面的流動性,進而提升創面壞死組織及炎性滲出液的清洗作用,提高引流效果。選擇0.3%的聚維酮碘為沖洗液,具有良好的殺菌、抑菌作用,對壞死細胞具有一定溶解作用,使其隨引流液排出。有研究顯示[10],0.3%的聚維酮碘對金黃色葡萄球菌、綠膿桿菌、大腸桿菌等院內感染細菌具有良好滅活作用,在創面沖洗過程中,使創面表面形成一層薄薄的保護膜,提升創面消毒作用,還可抵御外界細菌侵入,有效降低創面感染率。本研究結果顯示,改進低位引流的觀察組引流管堵塞率及創面感染率明顯降低,創面愈合率、明顯高于對照組,換藥次數、住院時間、治療費用均明顯較對照組低,充分說明改進有效性和安全性,值得臨床推廣應用。

