隆鼻整形術后急診視網膜中央動脈阻塞的護理搶救體會
陳詩君,程曉容,韓霞君
(深圳市眼科醫院、暨南大學附屬深圳眼科醫院、深圳市眼科學重點實驗室,廣東深圳 518040)
視網膜中央動脈阻塞是由于各種栓子、血栓形成或動脈痙攣等因素導致視網膜中央動脈主干或主要分支血流中斷,引起視網膜組織缺血、缺氧、變性、壞死的致盲性疾病,是一種嚴重的眼科急癥[1]。也稱“眼中風”,是眼科病中的“心肌梗塞”,病情來勢洶洶,多數患者初診時視力在指數與光感之間[2],如搶救不及時。可能導致永久性的視力損害。現將我科收治的一例隆鼻整形術后視網膜中央動脈阻塞患者搶救成功的治療、護理體會報告如下。
1 臨床資料
患者,女,24歲,因9小時前在外院局部麻醉下行“假體隆鼻術”后左眼視力急劇下降。無頭暈、頭痛、眼紅、眼痛,無耳鳴、耳痛等不適。于 2019年2月22日急診以“左眼視網膜中央動脈阻塞”收入院。入院查體:體溫 36.8C,脈博 85次/min,呼吸18次/min,血壓129/80mmhg,血糖6.1mmol/L;發育正常,營養中等。
專科情況:右眼視力0.8矯正1.0,左眼視力HM/50cm,顳側及下方光定位不準,右眼眼壓19 mmhg,左眼眼壓14mmhg。右眼結構無陽性體征發現;左眼結膜無充血,角膜透明,前房軸深4CT,房水清,瞳孔圓,直徑4*4mm,對光反射消失,晶體透明,玻璃體輕度混濁,視盤鼻側邊界欠清,血管擴張,后極部視網膜蒼白水腫,黃斑區見櫻桃紅色。診斷:左眼視網膜中央動脈阻塞。
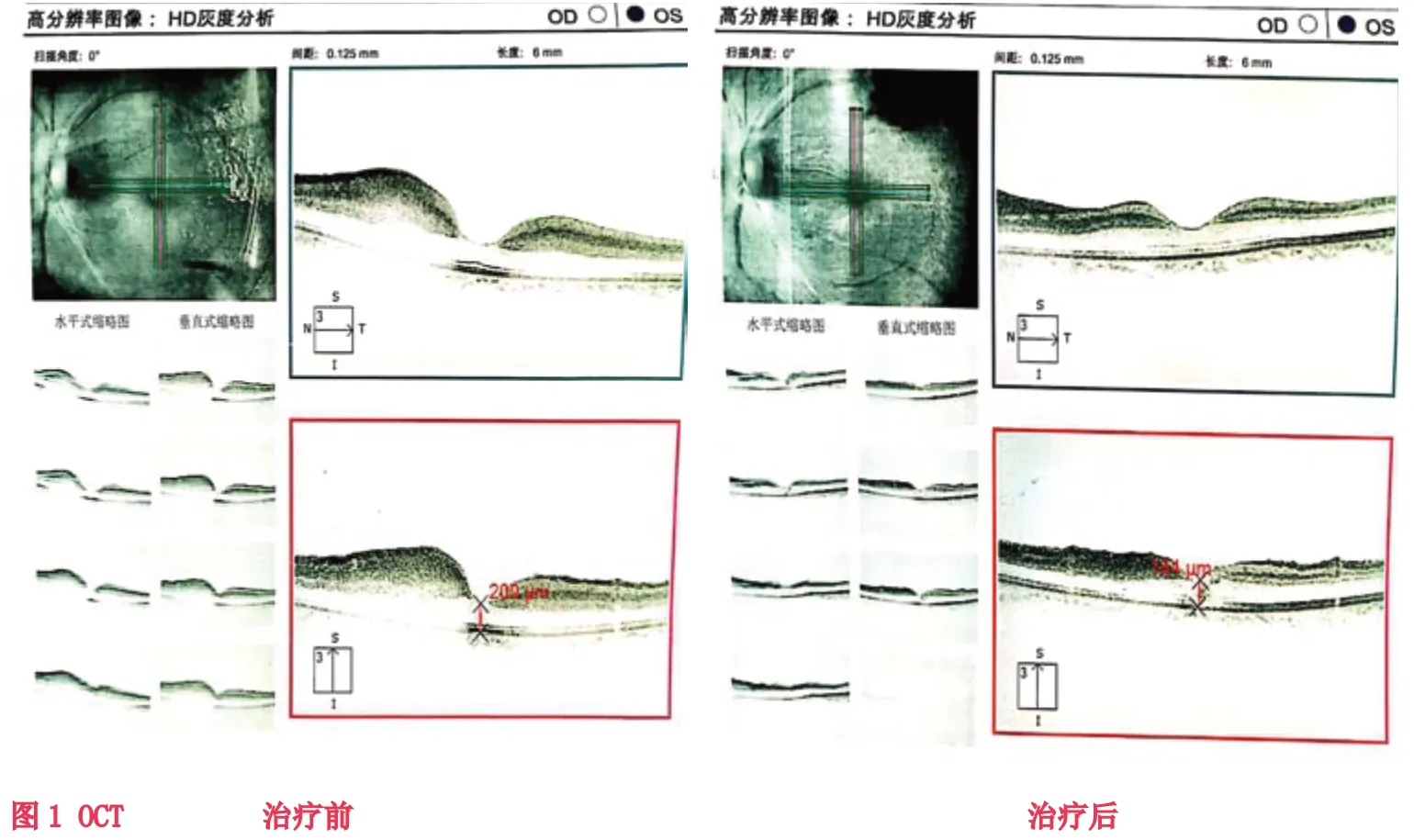
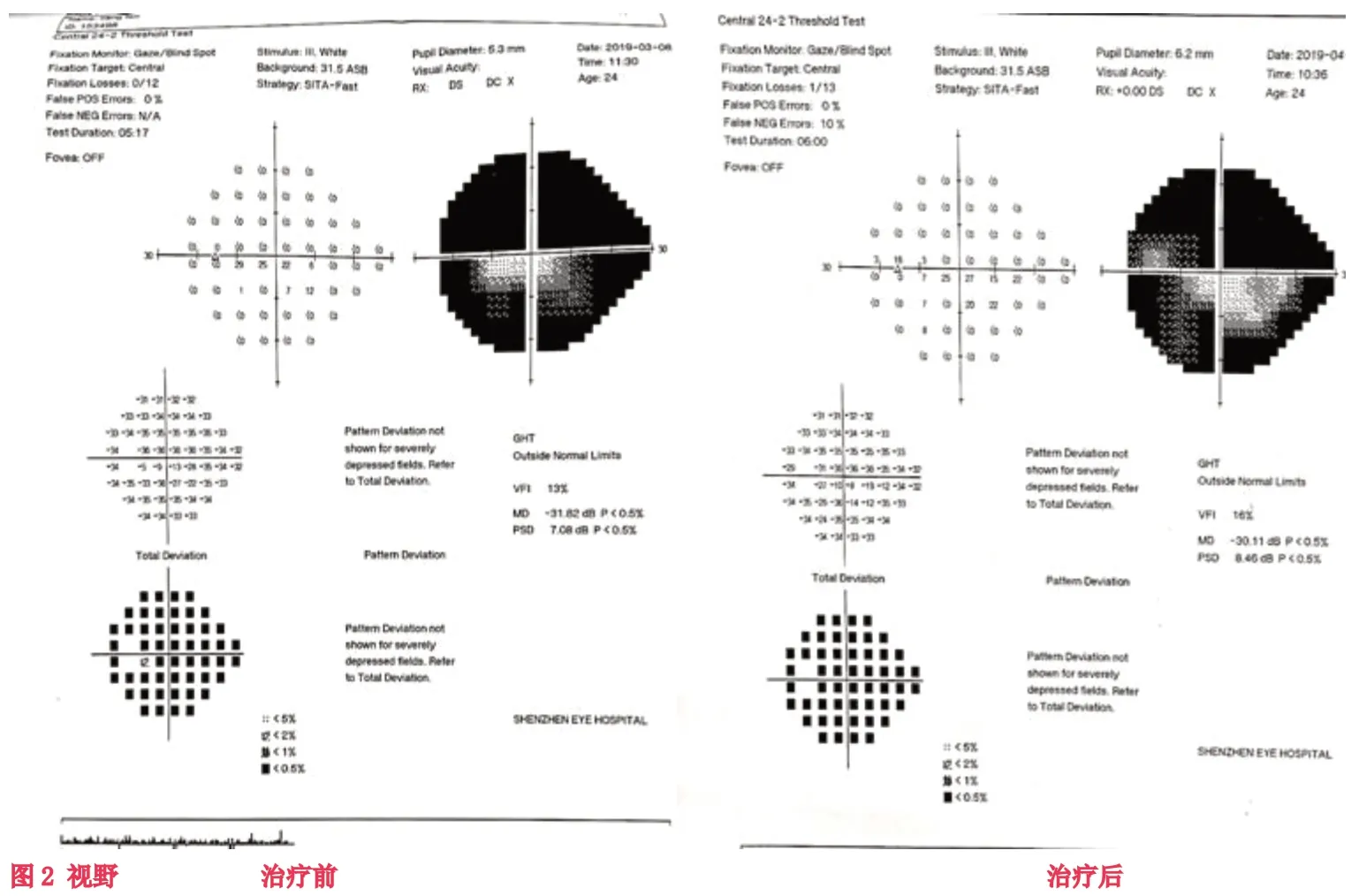
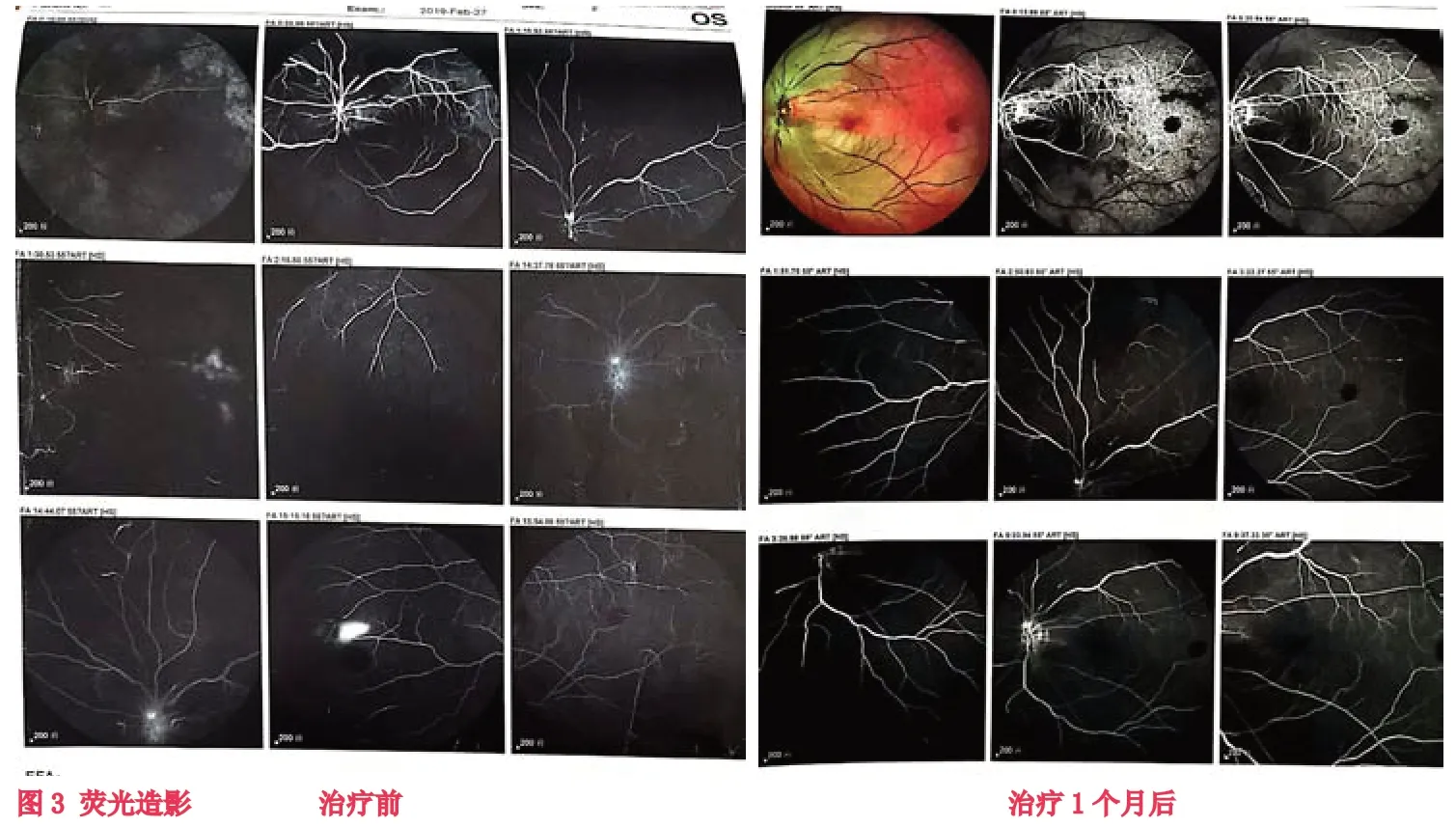
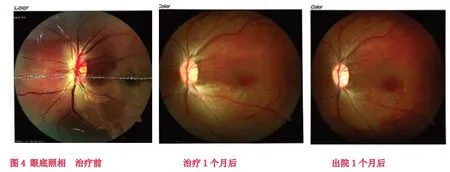
入院后立即予中流量吸氧,硝酸甘油片0.5mg舌下含服,眼球按摩。緊急行前房穿刺術,術中放出少量房水。復方樟柳堿 2ml 顳淺動脈旁皮下注射,1次/d,尿激酶5萬U溶于生理鹽水250ml中靜脈滴注,2次/d,丹參川芎嗪10ml注射液溶于生理鹽水250ml中靜脈滴注,1次/d,甲鈷胺片500ug,3次/d,邁之靈片300mg,2次/d。派立明滴眼液點眼 Bid,阿法根滴眼液點眼 Bid。高壓氧治療,1h/次,2次/d。經過14天精心的治療護理,患者中心視力達到0.2,中心視野10-15°。于2019年3月8日出院,門診隨訪繼續康復治療,行雙眼單視功能訓練及后象治療,出院后一個月中心視力達到 0.4。影像學資料見圖1-4.
2 護 理
2.1 心理護理
患者自訴視力0.8,突然降至手動視力;加之剛剛完成第二次的隆鼻手術,擔心鼻部的手術也不成功,心理恐懼、緊張、焦慮,這些不良的心理應激反應疊加,會引起高級神經系統紊亂、血管活性物質分泌增加,可能誘發更多小動脈痙攣,在視網膜中央動脈阻塞后進一步加重視網膜缺血,加重病情。因此,我們在緊張搶救的同時,以同理心的態度耐心傾聽患者的擔憂,感受她的悲傷,給予安慰與正確的疏導[3]。患者為青年女性,對外形有較高的要求,告知眼科搶救不需去除其鼻部手術整形材料,不影響其鼻部外形。
2.2 專科護理
眼球按摩:入院立即反復進行眼球按摩,并指導患者用手指以中等力度加壓按摩眼球10~15s,然后突然松開5~10s秒,如此重復按摩至少15min,使眼壓下降,加強視網膜動脈擴張程度[4]。栓子前移行到更小的遠端小動脈,減少視網膜缺血范圍。
2.3 用藥護理
2.3.1 硝酸甘油指導患者舌下含服硝酸甘油,給藥時要反復確認患者掌握舌下含服的方法,以免病人不理解而吞服。含服時最好躺在床上,以防血管過度擴張,造成暈厥。同時叮囑患者,服藥后,動作要輕柔,不要動作過猛及劇烈運動[5]。
2.3.2 尿激酶使用前要檢查患者的凝血功能,確保在凝血功能正常下使用,注意觀察患者的皮膚、粘膜、牙齦有無出血。少數患者可出現支氣管痙攣、皮疹、食欲不振、惡心、嘔吐。用藥期間密切監測患者的生命體征,出血傾向。靜脈給藥使用留置針,避免多次穿刺造成局部出血。
2.3.3 復方樟柳堿使用前詢問患者過敏史,若對普魯卡因過敏者禁止注射復方樟柳堿。為顳淺動脈旁皮下穿刺,反復注射同一部位易產生硬結,從而影響藥物的吸收,可于注射后12-24 小時進行局部熱濕敷。告之患者注射后可出現口干,面紅等不良反應,屬正常現象,一般 20 分鐘能自行緩解。
2.4 吸氧護理
給予中流量吸氧,為 95%的氧氣與 5%的二氧化碳混合,以增加脈絡膜毛細血管內血液的含氧量,改善視網膜的缺氧狀態[5]。向患者講解吸氧對于治療的重要性,提高患者的依從性。本患者及其陪伴人員均為年青人員,生活隨意,有吸煙習慣,護理人員耐心反復宣教,在吸氧過程中,遠離明火,以免發生爆炸。該患者堅持每天到外院高壓氧治療,效果顯著。
2.5 飲食護理
合理膳食,飲食宜清淡易消化,富有營養的食物,多吃蔬菜水果,禁辛辣、刺激、過硬食物,禁煙酒,尼古丁是制造血栓的原料,飲酒過量可使血壓升高。
2.6 出院指導
告之患者出院后定時定量用藥,詳細講解藥物的用法、劑量、時間及注意事項,注意觀察血壓的變化及全身情況。出院后要養成良好的生活習慣,作息規律,保持樂觀的情緒,切忌情緒波動大。門診低視力康復科隨訪。
3 討論
視網膜中央動脈阻塞是眼科的急癥,發病率約為 1/10000~1/5000[6],臨床上常見于老年患者,特別是伴有心血管疾病者。對于視網膜中央動脈阻塞患者的預后取決于患者就診時間以及梗阻的部位,同時也取決于到院后醫護人員的緊急處理,醫學上有一個公認的“黃金搶救時間”:務必在90分鐘內治療!錯過黃金搶救時間的4小時以后,視力的損失將完全不可恢復。本例為 24 歲青年女性,在錯過黃金搶救時間,9個小時后才來到本院救治。患者曾行玻尿酸隆鼻手術,此次發病時因不滿意第一次隆鼻手術效果而進行二次假體隆鼻手術,術畢突然發現左眼視力喪失,患者產生極大的恐懼、焦慮心理,而這些因素又導致血管再度發生痙攣,加重視網膜持續缺血,此例患者接診過程中,護理人員耐心的勸導及急診醫療手段,使得患者情緒穩定,配合治療起了至關重要的作用。其次,在用藥過程中,按時按量給藥,密切觀察藥物反應,確保沒有并發癥的發生。再加上細致耐心的宣教,提高患者的依從性。
隨著整形的愈發普遍,在面部除皺,隆鼻,注射輔助材料如玻尿酸、自體脂肪,因其無法溶解于血液而形成栓子,由此導致的“眼中風”不時發生。我們應該積極開展健康教育工作,普及健康知識,鼻部手術有可能誘發視網膜中央動脈阻塞,圍手術期治療應加強多學科協助,眼部有異常及時行眼科檢查,及早發現,盡最大程度挽救患者的視力[7];同時教會患者急救現場按摩眼球的方法,規范用藥,定期隨診,一旦發現視力下降應及時就診,進入眼科急診“綠色通道”搶救,降低致盲率,提高生活質量。

