椎弓根釘內固定聯合椎體內植骨治療胸腰椎爆裂性骨折的臨床分析
馬曉東,馬曉松,孫宏橋,鄧祖國
(湖北省公安縣中醫醫院骨1科,湖北 公安 434300)
胸腰椎爆裂性骨折是脊椎骨折中常見類型,椎弓根釘內固定治療已取得長足進步,但矯正度丟失以及傷椎再次塌陷發生率較高,嚴重者發生內固定斷裂,再次治療增加了患者的痛苦[1]。楊勇等[2]報道認為,同種異體骨椎體內植骨能夠獲得更為滿意的遠期矯正效果。但目前關于是否給予植骨仍具有一定的爭議,問題主要集中在植骨材料與組織相容性方面。為此,筆者現通過病歷資料回顧性分析探討椎弓根釘內固定聯合椎體內植骨治療胸腰椎爆裂性骨折的臨床療效,報道如下。
1 資料與方法
1.1 一般資料
納入標準:經CT、MRI、X線等影像診斷確診為胸腰椎爆裂性骨折;脊髓神經功能ASIA分級為B-E級,骨塊占椎管內體積>50%,合并神經壓迫癥狀;Denis分類為骨折脫位或屈曲牽張型;單節段骨折;年齡18~80歲。排除標準:合并手術部位疾病史、外傷史;隨訪資料缺失;合并嚴重全身疾病。納入2014年1月~2016年1月于本院骨科行手術治療的83例胸腰椎爆裂性骨折患者,將采用常規椎弓根釘內固定治療的36例患者設為對照組,此基礎上聯合椎體內植骨治療的47例患者設為觀察組。觀察組中,男27例,女20例;年齡21~67歲,平均(35.23±3.11)歲;傷椎分布:T11、T12、L1、L2、L3、L4、L5分別為1例、3例、15例、14例、6例、5例、3例。對照組中,男22例,女14例;年齡22~65歲,平均(34.22±3.87)歲;傷椎分布:T11、T12、L1、L2、L3、L4、L5分別為1例、2例、13例、12例、4例、3例、1例。兩組性別、年齡、骨折位置等差異無統計學意義(P>0.05),有可比性。
1.2 手術方法
觀察組采用椎弓根釘內固定聯合椎體內植骨治療,全麻后取俯臥位,適當墊高兩側髂前上嵴,懸空腹部,明確傷椎位置采取后正中入路,充分顯露傷椎及臨近椎體節突、椎板及橫突基底部位置,確定是否合并后側韌帶復合體受損。選擇上關節突1/3處與橫突中線偏上交界處作為進針點,位置位于 “人”字嵴頂點。進行傷椎及其臨近椎體的椎弓根螺釘固定,找準進針點用開孔器開孔,軸向沿椎弓根挺入,C臂機透視觀察進釘位置是否滿意,探棒準確探查后將規格適宜椎弓根釘擰入。螺釘深度以進入椎體但未觸及椎體骨折處為宜,長度30~35 mm。傷椎一側出現椎弓根斷裂情況時,可只進行單側椎弓根固定,固定連接棒后采用器械對傷椎做適當撐開處理,對于椎管內占位明顯或合并神經壓迫癥狀者,應適當進行椎管減壓。減壓同時可進行前方壓迫骨塊探查,觀察是否復位。減壓所得骨塊適當修剪為顆粒狀,以用于植骨。再次透視確保椎體復位良好后將一側椎弓根釘擰出,該通道作為植骨通道。如椎體上終板骨折處凹陷,可將角度刮匙通該通道插入骨折處,C 型臂X線機輔助下對凹陷終板行撬拔復位,位置良好后插入植骨漏斗,用頂棒將減壓骨顆粒或同種異體骨推入傷椎椎體,緩慢逐顆推入,確保骨塊完全填入椎體,每次確保頂棒插到底,并采用錘子適當打實。完成植骨后將螺釘再次擰入。對照組患者除不進行植骨外與觀察組手術步驟基本一致。
1.3 觀察指標
(1)術后1個月、6個月、1年進行疼痛VAS評分;(2)傷椎前緣高度比值,為傷椎前緣與正常椎體前緣的高度比值;(3)X線片測量Cobb角;(4)ASIA分級[3]: A級:完全損傷;B:不完全感覺損傷;C:不完全運動損傷;D:部分運動損傷;E:神經功能正常;(5)記錄手術及住院指標以及并發癥發生情況。
1.4 統計學分析
2 結果
2.1 兩組手術、住院指標比較
觀察組手術時間、手術出血量顯著高于對照組,差異有統計學意義(P<0.05),住院時間差異無統計學意義(P>0.05),見表1。
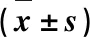
表1 兩組手術、住院指標比較
2.2 治療前后預后指標比較
兩組手術前后VAS評分、Cobb角、傷椎前緣高度比值差異具有統計學意義(P<0.05),術后各時間點VAS評分組間比較差異無統計學意義(P>0.05);術后1年觀察組Cobb角顯著低于對照組,觀察組傷椎前緣高度比值顯著高于對照組,差異有統計學意義(P<0.05),見表2。
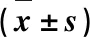
表2 治療前后預后指標比較
注:與手術前比較aP<0.05,與手術1月比較bP<0.05,與手術6月比較cP<0.05,與對照組比較*P<0.05
2.3 治療前后ASIA分級比較
兩組治療后ASIA分級均顯著優于治療前,且治療后組間比較差異無統計學意義(P>0.05),見表3。

表3 兩組患者治療前后的ASIA分級比較
注:與手術前比較aP<0.05
2.4 并發癥發生率比較
觀察組發生2例切口感染,并發癥發生率4.26%;對照組發生1例切口感染,1例固定物松動,并發癥發生率5.66%,組間差異無統計學意義(χ2=0.132,P=0.789)。
3 討論
近年來隨著外科技術的逐漸進步,絕大多數學者均主張對胸腰椎爆裂性骨折進行手術治療。但報道認為,采用單純后路復位內固定容易發生術后椎體高度丟失情況[4]。通過椎弓根短節段內固定治療能夠起到撐開復位并對傷椎起到良好的固定效果,胸腰椎恢復即刻穩定性,但釘骨界面承受較大負荷,容易發生應力疲勞,影響內固定效果導致骨折椎體無法維持正常的解剖位置導致椎體塌陷、椎體高度丟失,嚴重者出現斷棒、斷釘情況[5]。
本研究結果顯示,對照組患者術后1年較術后1個月、6個月的Cobb角增加,傷椎前緣高度比值降低(P<0.05),表明單純椎弓根釘內固定治療存在一定的矯正丟失現象。而觀察組雖然也存在一定的椎體高度丟失但矯正效果明顯優于對照組(P<0.05),與Versteeg等[6]報道一致。Keorochana等[7]研究認為,單純椎弓根釘內固定后,影像學檢查顯示傷椎高度得到有效恢復,但受到壓縮破壞的骨小梁尚未達到良好的復位效果,傷椎椎體內表現為“蛋殼樣”。由于傷椎前中柱結構支撐丟失,內固定負荷增加,矯正角度丟失以及傷椎塌陷風險較高[8]。雖然關于是否植骨仍存在一定爭議,但支持者認為骨缺損的出現主要因椎體松質壓縮所致,難以有效避免,植骨很有必要性。綜合相關文獻[9~11]與本研究結果,筆者認為椎弓根釘內固定聯合椎體內植骨治療胸腰椎爆裂性骨折主要有以下優點:(1)骨顆粒或同種異體骨推入傷椎后,脊柱后柱結構保持了相對完整,有助于脊柱長期穩定性的維持;(2)骨缺損填充后傷椎解剖形態得以重建,可加速骨性愈合;(3)未使用后路融合,使脊柱運動節段得到保留;(4)椎間盤髓核組織與凹陷的椎體終板得到有效復位,有助于防止椎間盤塌陷進椎體,還起到脊柱神經間接減壓作用。不足之處在于,自體骼骨取骨以及骨粒修建耗時以及損傷較大,因此觀察組手術時間、手術出血量顯著高于對照組,差異有統計學意義(P<0.05),與李益明等[12]報道一致。
綜上所述,胸腰椎爆裂性骨折椎弓根釘內固定聯合椎體內植骨治療在椎體高度重建、后凸畸形矯正以及矯正效果維持方面效果顯著,且手術安全有效。

