超聲引導下腰叢-坐骨神經阻滯聯合丙泊酚在股骨粗隆間骨折手術中的應用
何維海,戚洪亮
(中國人民解放軍聯勤保障部隊第901醫(yī)院麻醉科,安徽 合肥 230031)
老年股骨粗隆間骨折行閉合復位髓內釘內固定術是骨科常見的手術。老年人常合并心血管系統、呼吸系統、內分泌系統等疾病,因此麻醉風險高。研究表明,麻醉方式已成為髖部手術后患者死亡率的獨立影響因素[1]。目前常用的麻醉方法有全身麻醉、椎管內麻醉、神經阻滯等,老年人往往合并基礎疾病,無形中增加了全麻的風險,術后易發(fā)生肺部感染、術后鎮(zhèn)痛不全等并發(fā)癥。椎管內麻醉效果好,不良反應少,對呼吸系統影響小,但是易出現低血壓、惡心嘔吐、尿潴留等不良反應。此外,股骨粗隆間骨折手術常規(guī)需要抗凝,抗凝藥物會增加硬膜外出血的風險,限制了該藥物的臨床應用。本研究著重探討超聲引導下腰叢-坐骨神經阻滯聯合丙泊酚在股骨粗隆間骨折手術中的可行性和安全性。
1 資料與方法
1.1 一般資料
選擇本院自2016年1月-2017年9月開展的股骨粗隆間骨折手術患者50例,采用隨機數表法將患者分為A組和B組各25例。A組行腰硬聯合麻醉,男10例,女15例,年齡65-91(77.7±7.6)歲;受傷原因:不慎摔傷20例,5例車禍傷;合并糖尿病12例,高血壓21例。B組行坐骨神經阻滯聯合異丙酚靜脈麻醉,男11例,女14例,年齡66-94(74.8±6.1)歲;受傷原因:不慎摔傷22例,3例車禍傷;合并糖尿病15例,高血壓18例。兩組患者的年齡、性別、骨折原因、并發(fā)癥等一般資料比較,差異無統計學意義(P>0.05)。納入標準:影像學檢查提示單側股骨粗隆間骨折,年齡>65歲;排除標準:病理性骨折、多發(fā)傷、患者身體差不能耐受手術。
1.2 麻醉前準備
術前禁食8 h、禁水6 h,術前30 min肌注苯巴比妥鈉0.1 g鎮(zhèn)靜,靜脈滴注抗生素預防感染。
1.3 麻醉方法
A組患者取側臥位,穿刺部位選擇L2-3,準確定位后以硬膜外穿刺針順利刺入硬膜外腔,用腰穿針通過硬膜外穿刺針刺破蛛網膜,抽出針芯后見腦脊液流出,注入0.75%布比卡因2 ml,抽出腰穿針,通過硬膜外穿刺針向頭側置入硬膜外導管,退出硬膜外穿刺針,根據術中情況注入適量的利多卡因。B組患者仰臥位,超聲輔助下明確L4橫突、腰大肌、豎脊肌的位置,超聲引導下在L4間隙旁開脊柱正中位置進針,進入L4神經根旁,回抽無血后注入1%利多卡因20 ml,超聲輔助下確定坐骨結節(jié)和股骨大轉子的中點,于半腱肌及半膜肌外側探及坐骨神經,穿刺針進入坐骨神經旁,回抽無血后注入1%利多卡因20 ml。術中異丙酚1.5-5.0 mg/(kg.h)靜脈維持。
1.4 觀察指標
①記錄2組患者術后0、3、6、12、24 h的VAS評分[2],分值為0~10;②觀察患者術后嘔吐、呼吸系統疾病、尿潴留等并發(fā)癥的發(fā)生情況;③比較兩組患者術中平均動脈壓、心率情況。
1.5 統計學方法
采用SPSS 17.0統計學軟件進行分析。計量資料以均數±標準差表示,連續(xù)計量資料比較采用方差分析,率的比較采用x2檢驗。P<0.05為差異有統計學意義。
2 結果
2.1 VAS評分比較
兩組患者麻醉效果良好,其中B組有1例改為全麻。術后0、3 h的VAS評分比較,兩組差異無統計學意義(P>0.05);但術后6、12、24 h比較,B組的VAS評分顯著低于A組,差異有統計學意義(P<0.05)。見表1。
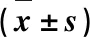
表1 2組患者術后不同時間的VAS評分比較
注:與相同時間點的A組比較,*P<0.05
2.2 不良反應
A組患者中出現惡心、嘔吐9例,B組出現3例,B組少于A組,差異有統計學意義(P<0.05); A組出現尿潴留10例,B組為4例,差異有統計學意義 (P<0.05);呼吸系統并發(fā)癥,A組出現肺炎或者肺不張2例,B組出現3例,差異無統計學意義(P>0.05),見表2。尿潴留14例予以導尿處理,留置1 d后拔出導尿管,患者可自解;肺炎患者予以抗感染治療2周后治愈;惡心、嘔吐者予以止吐、護胃處理后好轉。

表2 兩組患者術后并發(fā)癥比較
注:與相同時間點的A組比較,*P<0.05
2.3 術中血壓變化
麻醉前后兩組患者心率和平均動脈壓無明顯差異,B組麻醉后血壓顯著高于A組,心率顯著低于A組,差異有統計學意義(P<0.05),見表3。

表3 兩組患者平均動脈壓、心率比較
注:與相同時間點的A組比較,*P<0.05
3 討論
神經阻滯是指局部麻醉藥被注射到神經周圍的組織,阻斷或抑制神經細胞膜表面的鈉離子通道,從而阻斷神經傳導功能,以達到鎮(zhèn)痛作用。神經阻滯因為阻滯神經少,所以對患者生理影響和運動神經的影響小,有助于減少麻醉、手術的應激反應,促進早期進行康復鍛煉[2-3]。
運用神經阻滯前,首先要熟悉掌握髖關節(jié)的解剖。髖關節(jié)囊前內側受閉孔神經支配,關節(jié)囊前側受股神經支配,后內側受坐骨神經支配,后外側受臀上神經支配。全髖關節(jié)置換時,手術切口的近端可達髂前上棘水平,遠端達大粗隆以遠10 cm。腰叢聯合坐骨神經阻滯平面可達T12-L1水平,可以滿足髖關節(jié)置換術后的鎮(zhèn)痛要求。
本研究中兩組患者均能順利完成手術,說明坐骨神經阻滯聯合異丙酚鎮(zhèn)靜和腰硬聯合麻醉都能為手術提供良好的麻醉,術后后期VAS評分B組低于A組,說明神經阻滯較腰硬聯合能提供較長時間的術后鎮(zhèn)痛,與樂婷等[4]的研究一致。神經阻滯麻醉對交感神經的阻滯小,不會對內臟血管造成影響,對血壓的影響小,降低了圍術期心腦血管意外的概率,提高了患者的安全性;且該方案不會影響骶叢和腹腔神經叢,對胃腸道功能及排尿功能無明顯影響。謝林碧等[5]研究表明,神經阻滯組麻醉前、麻醉中及手術結束患者的血壓、心率無明顯變化,生命體征平穩(wěn),而腰硬聯合麻醉組患者麻醉中的血壓、心率較麻醉前及手術后,明顯變化,表明神經阻滯麻醉對血流動力學影響較小。本研究也得到相似的結果,從麻醉前、麻醉后30 min、麻醉后60 min、術畢這4個時間點比較,可看出B組患者的血壓及心率更平穩(wěn),說明神經阻滯麻醉對患者的血流動力學影響較小,更適合老年患者行髖部手術。王洪等[6]對3例股骨粗隆間骨折應用神經阻滯麻醉,麻醉效果良好,術后未出現惡心、嘔吐、尿潴留等并發(fā)癥。本研究中,神經阻滯組術后惡心、嘔吐、尿潴留等并發(fā)癥的發(fā)生率明顯低于腰硬聯合麻醉組,而并沒有發(fā)生與神經阻滯相關的神經系統并發(fā)癥,說明本研究方法安全可靠。張曉琛等[7]的研究也表明,神經阻滯麻醉組心率、血壓、氧飽和度較腰硬聯合組更平穩(wěn),惡心、嘔吐、尿潴留等并發(fā)癥方面,神經阻滯組亦明顯少于腰硬聯合組,該結論與本文保持一致。
綜上所述,超聲引導下神經阻滯聯合丙泊酚麻醉應用于老年患者粗隆間骨折閉合復位內固定術,具有良好的麻醉效果,術中血流動力學穩(wěn)定,同時能提供較長時間的術后鎮(zhèn)痛,與此同時,麻醉的并發(fā)癥少,具有較好的臨床應用價值。

