電子支氣管鏡下球囊擴張術用于良性支氣管狹窄患者的護理
胡曼曼 倪 芳
華中科技大學同濟醫學院附屬武漢中心醫院呼吸內科 湖北省武漢市 430024
1984年,COHEN等報道電子支氣管鏡下球囊擴張術治療氣管、支氣管狹窄的案例。近年來,隨著該技術的發展,使得越來越多的良性支氣管狹窄患者接受電子支氣管鏡下球囊擴張術。電子支氣管鏡下球囊擴張術技術難度大,對護士護理技術提出較高要求。為此本文擬收集我院電子支氣管鏡下球囊擴張術的良性支氣管狹窄患者,分析圍手術期護理的要點。
1 資料與方法
1.1 資料
收集2017年3月~2018年8月我院電子支氣管鏡下球囊擴張術的良性支氣管狹窄的患者,臨床表現為咳嗽、咯血、發熱、胸痛及呼吸困難,通過肺部影像學發現部分患者伴有阻塞性肺不張。將上述患者按隨機數字表法分為:研究組和對照組。兩組基礎護理均相同,研究組采取優質圍手術期護理。研究組男17例,女13例,年齡42歲~69歲,平均年齡57.49±16.28歲。對照組男15例,女15例,年齡43歲~72歲,平均年齡56.21±17.09歲。兩組性別和年齡比較無差異。
1.2 入選標準
(1)以“良性支氣管狹窄”為第一出院診斷者,病因為肺結核造成。
(2)支氣管鏡下表現為管腔粘膜疤痕改變。
1.3 排除標準
(1)重要臟器功能不全者。
(2)臨床資料不完整缺項者。
1.4 優質護理方法
1.4.1 術前護理
(1)肺結核病程長、恢復慢,且病情易反復,使患者產生急躁、懼怕心理,護理人員應耐心講解疾病知識,給予患者幫助與支持;
(2)纖支鏡是一種侵入性操作,容易引起患者的恐懼感,做球囊擴張的患者,通常已經有纖支鏡檢查的經歷,基本了解纖支鏡的插入過程,可能有檢查的痛苦記憶;而且做球囊擴張所使用的支氣管鏡直徑粗于普通纖支鏡,且纖支鏡需進出多次,增加患者的心理負擔。了解患者的心理活動后,根據個 體差異進行有針對性的健康教育。護理人員講解相關知識,做好解釋工作,告知檢查的目的、方法、經過、所需時間、安全性及不適感,取得患者的配合。
1.4.2 術中護理
(1)觀察患者的脈搏、呼吸、神志、血氧飽和度及治療情況,根據SpO2檢測值給予適當氧流量;
(2)護士需熟練掌握操作規范,與醫生默契配合,準確快捷操作,在最短的時間內完成手術;
(3)纖支鏡經鼻插入時,將患者的眼睛用眼罩蒙上,并握緊患者雙手給予心理依托,指導患者張口深呼吸,叮囑做深呼吸。
1.4.3 術后護理
(1)密切觀察患者體溫變化,了解有無呼吸困難、口唇發紺、咳嗽、咯痰加重、胸痛劇烈等情況,觀察有無咯血及咯血量,如發生及時通知醫生;
(2)實施體位引流聯合叩背排痰護理:對支氣管結核氣道狹窄患者在纖支鏡下行球囊擴張術后,實施叩擊背部排痰法,并叮囑患者深吸氣和慢呼氣交替。
1.5 觀察指標
對比兩組電子支氣管鏡下球囊擴張術手術時間;兩組電子支氣管鏡下球囊擴張術后不良并發癥發生情況;兩組術后臨床癥狀改善情況。
1.6 統計學
采用SPSS17.0軟件,計數資料X2檢驗,計量資料t檢驗,P<0.05為差異有意義。
2 結果
2.1 兩組電子支氣管鏡下球囊擴張術手術時間
研究組電子支氣管鏡下球囊擴張術手術時間短于對照組,兩組結果比較有差異(P<0.05),見表 1。

表1 :兩組電子支氣管鏡下球囊擴張術手術時間
2.2 兩組電子支氣管鏡下球囊擴張術后不良并發癥發生情況
研究組電子支氣管鏡下球囊擴張術后不良并發癥發生情況低于對照組,兩組結果比較有差異(P<0.05),見表2。
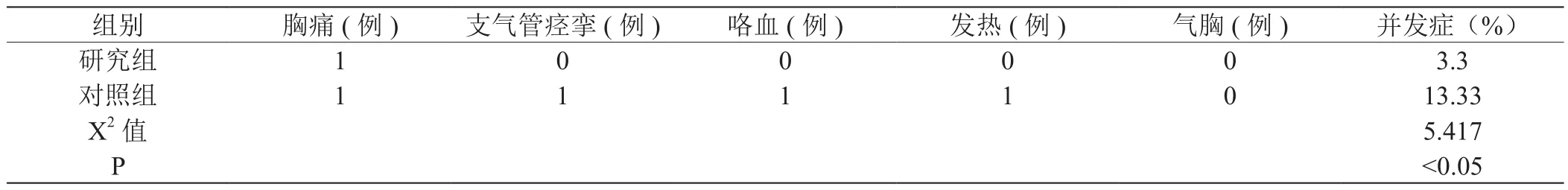
表2 :兩組電子支氣管鏡下球囊擴張術后不良并發癥發生情況
2.3 兩組術后臨床癥狀改善情況
研究組胸悶改善和喘息改善率高于對照組,兩組結果比較有差異(P<0.05),見表3。

表3 :兩組術后臨床癥狀改善情況
3 討論
結核分支桿菌可侵犯全身各組織器官,以肺部感染最常見。結核性支氣管狹窄是支氣管結核的常見嚴重并發癥[1]。病理下表現為結核分枝桿菌侵襲支氣管黏膜破壞肌層及全軟骨,最終瘢痕愈合導致支氣管狹窄。此類病人以20-40歲中青年多見。以往臨床治療中主要以抗結核藥物、霧化吸入為主,但是治療費用高、治療效果差[2]。
本次研究中發現研究組電子支氣管鏡下球囊擴張術手術時間短于對照組,這與優質護理密切相關。在優質護理中,護士幫助患者熟練介入手術的適應癥,同時幫助患者提高心理水平,減少對手術的恐懼,使得患者更好的配合醫務人員[3-6]。本文還發現研究組電子支氣管鏡下球囊擴張術后不良并發癥發生情況低于對照組。這說明通過優質護理,可以提高電子支氣管鏡下球囊擴張術的療效,使得手術更加微創、安全、有效[7]。本文還發現研究組胸悶改善和喘息改善率高于對照組。這主要與通過術后的優質護理,讓護士更加注重患者生命體征,實施體位引流聯合叩背排痰護理,更好的促進患者的康復。
因此,本文認為優質護理用于電子支氣管鏡下球囊擴張術用于良性支氣管狹窄患者后,可以縮短手術時間,減少術后并發癥的發生,改善患者臨床癥狀。

