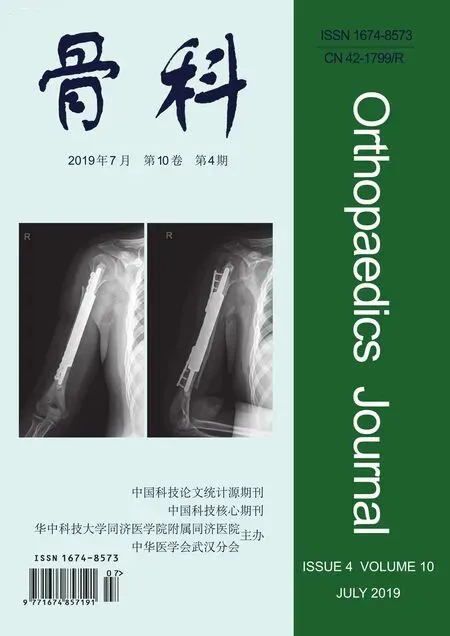
以問題為基礎的教學模式與講授式教學模式在骨科醫學影像學教學中的效果對比
陳威 陳媛 徐勇 胡軍武 方忠 李鋒
醫學影像學對骨科疾病的臨床診斷和治療及其重要,扎實的閱片基礎是骨科臨床醫生必須具備的技能。對于實習學生而言,正確掌握骨科影像學資料的讀片方法,培養臨床思維能力,才能適應醫療事業的快速發展。在教學過程中,如何高效地讓實習學生掌握醫學影像學知識,提高教學質量,滿足工作需要,是諸多教學單位廣泛關注的問題。
以問題為基礎的教學模式(problem based learning,PBL)的教學目標是通過讓學習者解決具體真實的問題,學習隱含于問題背后的科學理論知識,培養和提高解決真實問題的能力[1-3]。醫學影像學作為臨床醫學的基礎,在以往的教學中,主要采用傳統的講授式教學模式(lecture based learning,LBL),其弊端越來越明顯。而近年來熱門的PBL教學模式在各大學院校開展,取得了較好的教學效果[4-7]。目前,我國醫學影像學教學對PBL教學模式應用仍處于起步和探索階段,本研究對比了PBL教學模式和LBL教學模式在骨科影像學教學過程的應用效果,以期為醫學影像學的教學工作提供參考。
資料與方法
一、一般資料
將進入我院放射科實習的2016級5年制醫學影像專業的106名學生納入研究,其中男44名,女62名,年齡為(21.0±0.4)歲(19~24歲)。以隨機數字表分為兩組,即研究組(以PBL教學模式教學)和對照組(以LBL教學模式教學)。研究組53名,其中男23名,女30名,年齡為(21.0±1.2)歲(20~24歲);對照組53名,其中男21名,女32名,年齡為(21.0±0.2)歲(19~24歲)。兩組之間的年齡、入學成績、上學期班級排名等一般資料差異均無統計學意義(P均>0.05),具有可比性。
二、研究方法
(一)授課內容
以人民衛生出版社2008年出版,郭啟勇主編的第6版《放射診斷學》第6章(骨骼系統)作為教學內容,共6學時。
(二)PBL教學模式
PBL教學方法是教師提出問題后,以學生為主導的啟發式教育。采用學生自學和小組討論結合的形式(學生按自愿原則自由組合分組,6~7人一組,共8組。每組選出一名小組長及記錄員,其余為組員)。分為問題提出、資料收集、討論病例和教師總結4個階段。以頸椎病為例:①問題提出:教師在授課前1周,從PACS中選取1例典型頸椎病病人在放射科進行檢查后的影像學資料,提出相關問題,如頸椎病的病理生理、臨床表現、鑒別診斷、診斷依據等。②資料收集:學生利用1周的時間查閱資料、文獻了解頸椎的解剖結構,從PACS中查找頸椎病的臨床資料、其他影像學檢查資料以及實驗室檢查結果等。③討論病例:先進行分組討論,然后由一名學生代表回答教師提出的問題并總結匯報同學們的疑惑,最后對頸椎病病人的影像學特征進行現場分析,給出診斷結果。④教師總結:帶教教師針對學生的疑惑和無法自主解決的問題進行答疑,并從臨床表現、影像學特征表現、診斷及鑒別診斷方面對頸椎病進行總結和歸納。從案例的分析到問題的解決,都由學生自主完成,教師最后做總結評價,在必要時,給予學生新知識,豐富學生學習內容。
(三)LBL教學模式
由帶教老師按照教學大綱,按學時講解相關的內容,采用傳統的課堂授課的形式。
三、教學效果考核
采用閉卷考試聯合問卷調查的方式對教學效果進行綜合評估。閉卷考核采用統一命題、集中理論考試和讀片能力測評的形式考核兩組學生對知識的掌握程度。理論考試和讀片技能測評分別為50分,總分為100分。問卷調查采用自制的不記名方式,問卷內容包括能否培養團隊協作能力和影像診斷思維、提高臨床解決問題的能力和主動學習能力、幫助知識點的記憶和總體滿意情況6方面進行評估,選項包括滿意、一般和不滿意3個等級。
四、統計學分析
應用SPSS 18.0統計軟件(IBM公司,美國)進行數據分析。兩組之間性別、滿意度等計數資料應用χ2檢驗。兩組的年齡、考核成績等應用獨立樣本t檢驗。P<0.05為差異有統計學意義。
結 果
一、試卷及讀片考核
研究組讀片技能測評成績、總成績[(40.57±6.58)分、(76.46±13.54)分]高于對照組[(37.01±7.67)分、(71.67±11.75)分],差異有統計學意義(P<0.05);而兩組理論考試成績[(35.89±9.51)分 vs.(34.66±10.17)分]的之間差異無統計學意義(P>0.05),詳見表1。
二、問卷調查
所有學生均參與問卷調查,結果顯示研究組學生在培養團隊協作能力和影像診斷思維、提高主動學習能力和臨床解決問題的能力以及總體滿意情況方面均高于對照組,差異均有統計學意義(P均<0.05);而兩組之間有助于知識點記憶的差異無統計學意義(P>0.05)。詳見表2。
討 論
一、醫學影像學在骨科中的應用
隨著我國醫療事業的快速發展、先進醫療檢測設備的引進、醫學影像學技術的更新(其中包括:CR、普通X線片、CT平掃、三維CT重建、B超、MRI、血管造影等),骨科學與醫學影像學的關系愈發密切。骨科疾病的術前診斷、手術方案的制定、術后隨訪臨床療效的評估都需要借助醫學影像學資料。所以,醫學影像學檢查也是骨科教學中的重點內容。同時在骨科學知識的學習過程中,需要有效地將骨科疾病的病理、解剖基礎、臨床表現與影像學資料聯系在一起,加深對骨科疾病的理解。其次,影像學檢查可以對骨科疾病進行更進一步的評估,制定最佳的手術方案[8]。如X線片能夠很好顯示骨解剖,對松質骨及皮質骨進行很好地區分,能夠獲得病變部位、范圍以及程度;CT三維重建能加強圖像立體感,對骨組織及軟組織分辨力較高,有利于骨科疾病尤其是脊柱疾病診斷中病灶的定位,及明確病變與周圍組織的關系;MRI則有多個成像參數,能提供豐富的診斷信息,而且在軟組織成像中遠遠優于其他影像學檢查。再者,在骨科術后臨床療效的評估及隨訪過程中,亦需要使用影像學資料進行輔助,判斷其預后情況。
表1 兩組學生考試成績比較(±s,分)
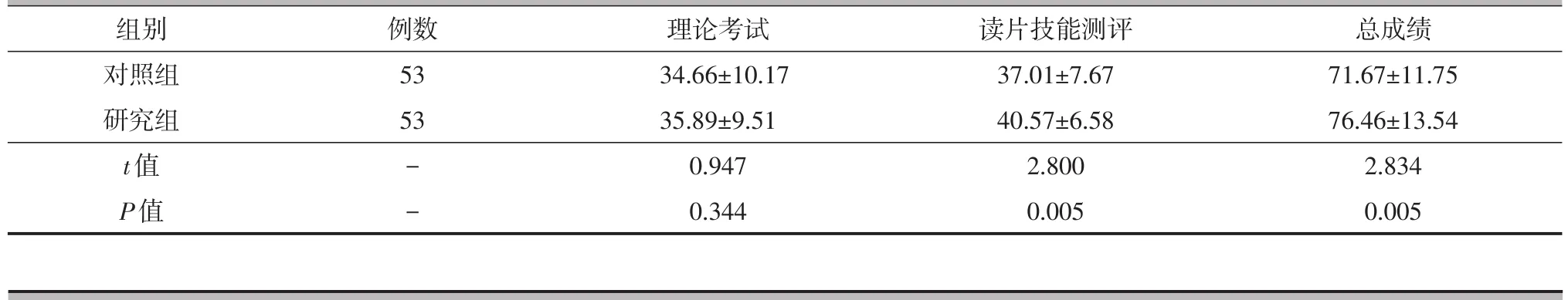
表1 兩組學生考試成績比較(±s,分)
組別對照組研究組t值P值例數53 53--理論考試34.66±10.17 35.89±9.51 0.947 0.344讀片技能測評37.01±7.67 40.57±6.58 2.800 0.005總成績71.67±11.75 76.46±13.54 2.834 0.005
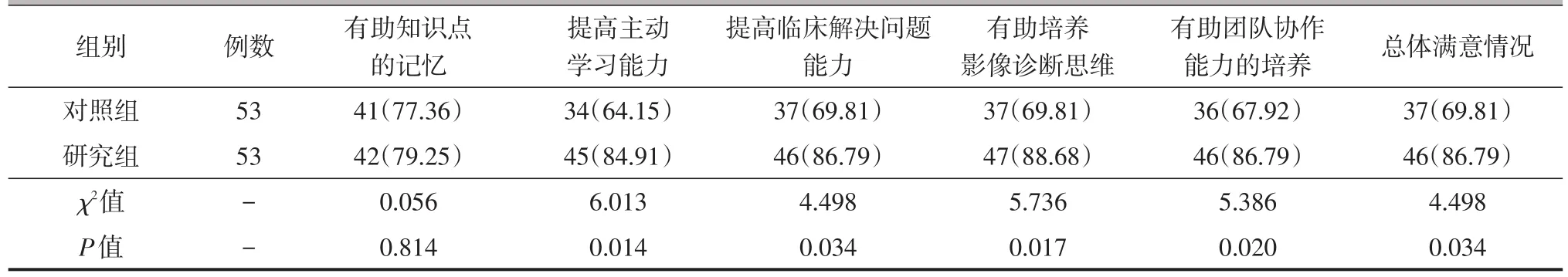
表2 兩組學生對不同教學法的滿意度情況[例(%)]
醫學影像學是將圖像與理論知識相結合,同時實踐性很強的一門課程,對知識點的理解和掌握需要結合大量閱片基礎工作。醫學影像學實踐教學的關鍵是擁有大量高質量的影像圖像[9],我院影像學科為臨床實習學生提供了大量學習數據,但由于傳統的LBL教學模式中學生屬于被動接受知識,教師講授起主導作用,學生的主動學習積極性不足,難以順應時代要求。
二、PBL教學模式的特點
在臨床工作中,“同病異影”“異影同病”的現象常常出現,要求學生們掌握疾病的發生機制、發展規律,將所學的理論知識在實際臨床工作中進行應用和鍛煉,在細微之處找差別,最終做出正確診斷[9,10]。
本研究將PBL的教學方法應用到醫學影像學的教學中,在臨床實習的過程中以PBL教學模式針對頸椎疾病進行教學。結果顯示研究組讀片技能測評成績、總成績[(40.57±6.58)分、(76.46±13.54)分]高于對照組[(37.01±7.67)分、(71.69±11.75)分],差異有統計學意義(P<0.05)。研究組在培養團隊協作能力和影像診斷思維、提高主動學習能力和臨床解決問題的能力以及總體滿意情況方面均高于對照組,差異均有統計學意義(P均<0.05)。表明應用PBL教學模式,學生們的考試成績明顯提高,并且問卷調查顯示學生們學習效果更佳,證明PBL教學模式效果更好,在學生主動學習的過程中,改變了學生的學習習慣,增強了各知識點之間的連接,提高了學生鑒別診斷的能力,培養了良好的影像診斷的思路。在PBL教學模式中,以學生為主體,在輔導教師的參與下,圍繞某一醫學專題或具體病例的診治等問題進行討論,學生自主提出問題、分析問題、解決問題。在分析問題過程中,查閱相關資料,自主思考,學會界定和分析問題,提高學生研究和創新能力,促進學生自我導向學習能力的提高,養成終身學習的習慣;同時,教師引導學生嘗試研發新方法和新技術,提高學生分析、綜合、比較、抽象、概括能力,發展學生創新思維[11,12]。LBL與PBL教學不滿意度存在差別,對照組不滿意度較研究組不滿意度稍高,這也體現了PBL教學新的優勢所在。因為PBL教學方法能調動學生學習積極性,主動學習能力得到的提高,也培養大家團隊協作的能力,該過程更貼近于實際臨床工作模式,增進了學習興趣,因此滿意度相對傳統的LBL教學高。
傳統LBL教學模式的缺點在于不能引導學生深入思考和培養學生的終身學習能力。而PBL教學模式中學生占主導性,教師主要起引導作用,問題提出后需要學生自己主動查閱文獻資料,獨立梳理,并且分析和解決問題,隨之又可能發現新的問題。PBL教學模式可以延伸學生學習的深度和廣度,能更好地培養學生自主學習的能力[13]。PBL的教學模式是醫學影像學的特殊性決定的,也是醫學影像學教學的必然選擇。
本研究的不足之處在于:①本研究樣本量較少;PBL教學模式對教師的專業知識和把控能力有很高的要求,后期我們要進一步對開展PBL教學的教師制定具體標準。②PBL教學模式對學生的自身基礎有一定的要求,對于自主學習能力較弱的學生,剛開始接觸的時候比較困難,本研究沒有針對不同層次水平的學生進行差異性評估,我們將在以后的研究中進一步深入總結與分析。
在骨科影像學的教學過程中,應用PBL教學模式獲得了較好的學習效果和教學質量,PBL教學的課程標準和PBL教學老師的具體教學準則值得進一步研究。同時,在今后的醫學影像學教學過程中可以大力推廣PBL教學模式的應用。