四川省綿陽市2014—2018年學生結核病患者就診延遲特征分析
孫宏英 段晉超 嚴昌武 楊小蓉 羅磊 唐果
我國屬于全球結核病高負擔國家之一,WHO[1]2018年全球結核病報告指出,我國2017年結核病患者例數居世界第2位。因診斷延誤所致的結核病傳播為結核病流行疫情一直居高不下的主要原因。學校是人群高度集中的場所,人群密度大,相互間接觸頻繁,一旦有結核病患者出現,更容易在學生中傳播蔓延。而學校結核病疫情的發生,往往是由于患病學生就診延遲、不能得到及時確診并采取隔離治療措施而導致疾病的傳播[2]。為了解學生結核病就診延遲的影響因素,為進一步推動學校結核病防控工作提供參考依據,筆者對2014—2018年就讀于四川省綿陽市的586例學生結核病患者的病歷資料進行分析,現將結果報告如下。
材料和方法
1.數據來源:患者登記資料來源于《中國疾病預防控制信息系統》的子系統《結核病管理信息系統》;綿陽市2014—2018年登記的結核病患者共計17 009 例,其中學生患者586例。人口學資料來源于《中國疾病預防控制信息系統》的子系統《基本信息系統》;學生人數來源于綿陽市教育和體育局歷年報表,包括全市所有的小學404所、中學226所、中職院校25所、大學14所。
2.相關定義:就診延遲指結核病患者從出現結核病癥狀至首次就診的時間間隔超過14 d[3-4]。
3.研究方法:本研究采用描述性統計方法,對2014—2018年《結核病管理信息系統》中登記的就讀于四川省綿陽市的586例學生患者相關登記資料進行分析,描述其就診延遲的特征,并且與同時期全市的結核病患者相關資料進行對比。
4.統計學處理:利用Excel 2010建立數據庫,運用SPSS 16.0軟件進行統計學分析,率和構成比采用χ2檢驗,趨勢變化采用趨勢χ2檢驗,取雙側概率,以P<0.05為差異有統計學意義。計量資料先進行正態性檢驗,呈偏態分布者采用中位數(四分位數)[M(Q1,Q3)]描述。
結 果
1.學生結核病患者基本情況:2014—2018年我市登記報告學生結核病患者586例,延遲就診216例,就診延遲率36.86%。其中男性就診延遲率34.36%,女性就診性延遲率40.79%,差異無統計學意義;本地戶籍學生就診延遲率38.45%,外地戶籍學生就診延遲率27.38%,差異有統計學意義;小學生、初中生、普高生、職高生、大學生就診延遲率分別為39.13%、42.70%、35.08%、40.48%、35.51%,差異無統計學意義。見表1。
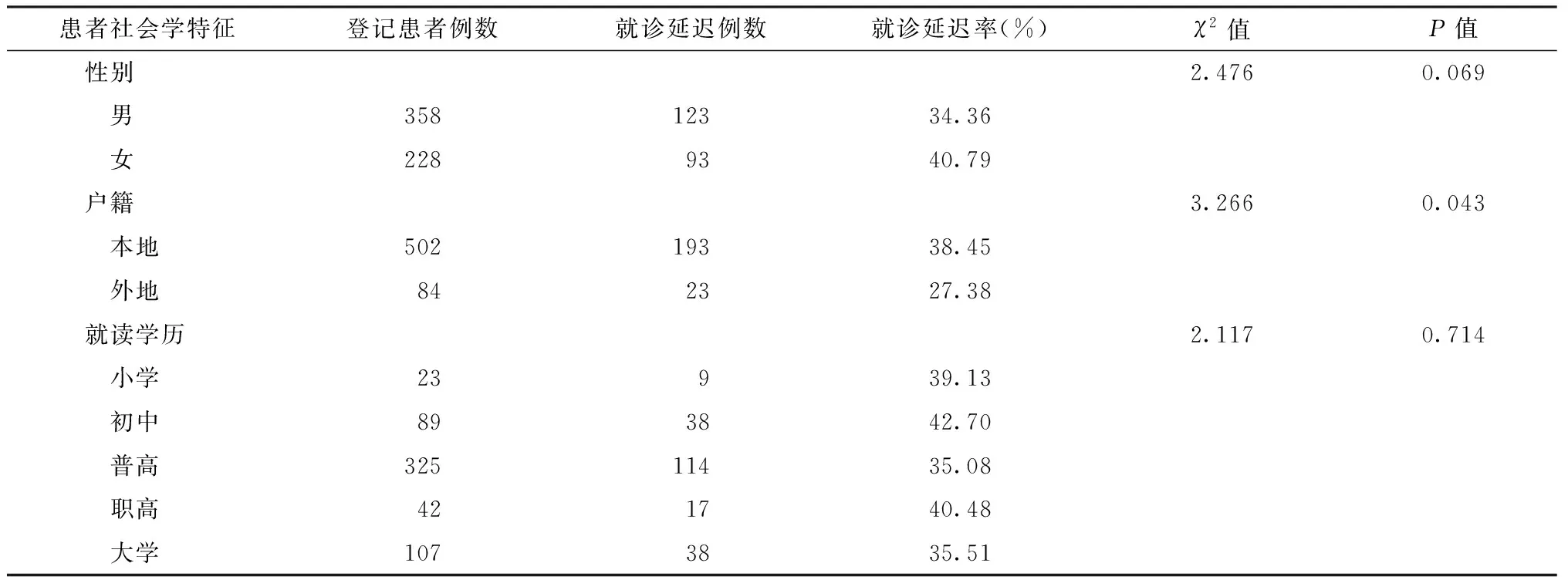
表1 綿陽市登記報告的586例不同社會學特征學生結核病患者就診延遲率分析
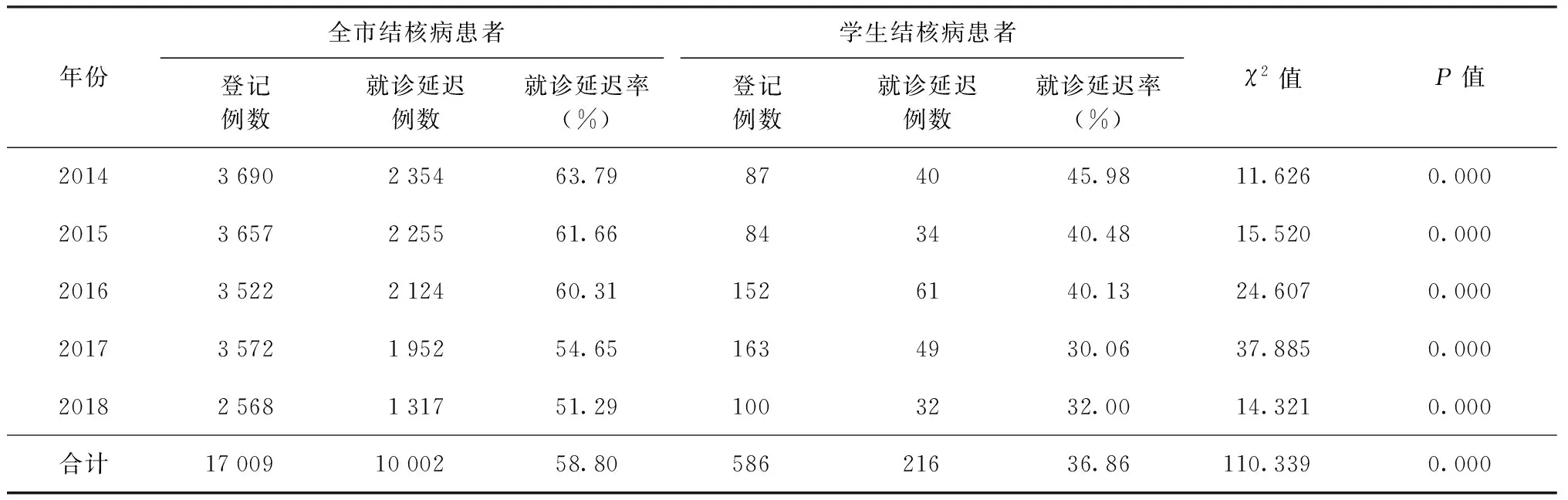
表2 綿陽市2014—2018年全市與學生登記報告的結核病患者各年就診延遲率的比較
3.學生結核病患者就診延遲時間:216 例就診延遲患者中,延誤時間為2~153 d,M(Q1,Q3)為34(8,42) d。
4.學生結核病患者就診延遲與發現方式:從發現方式來看,就診延遲率與初診就診方式相關,健康體檢發現的患者就診延遲率低于轉診發現的患者(χ2=29.187,P=0.000),而轉診、因癥就診、追蹤三種方式發現的患者就診延遲率差異無統計學意義(χ2=2.586,P=0.274)。見表3。
5.是否就診延遲與不同診斷結果間的關系:就診延遲患者病原學陽性構成比高于就診未延遲患者(χ2=14.055,P<0.001),病原學陰性構成比低于就診未延遲患者(χ2=13.682,P<0.001),單純結核性胸膜炎構成比高于就診未延遲患者(χ2=4.348,P=0.027),無病原學結果構成比差異無統計學意義(χ2=1.699,P=0.151)。見表4。
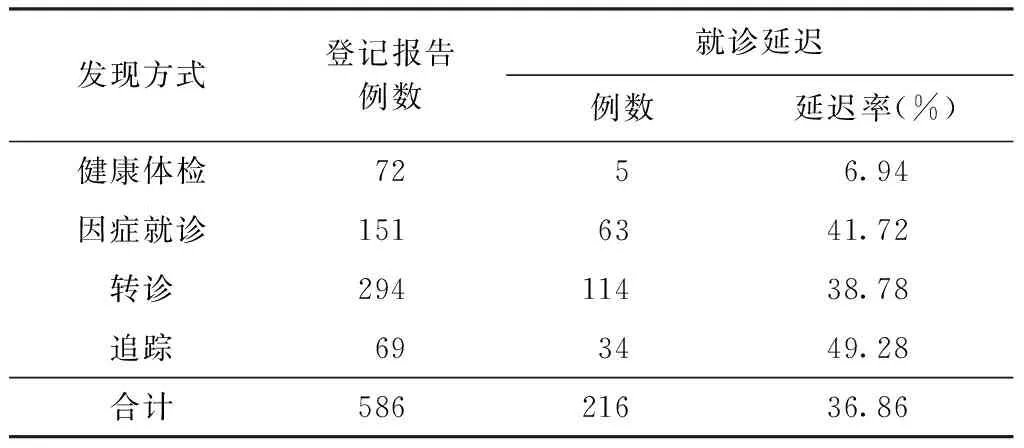
表3 綿陽市586例學生結核病患者不同發現方式的 就診延遲率分析
討 論
從患者基本情況來看,就診延遲的發生受性別和就讀學歷影響不明顯,而與戶籍地有關。綿陽市包括大、中、小學在內的各級各類學校都面向全省甚至全國招生,因此來自外地的學生較多。這類學生一旦生病,學生家長會從外地趕到學校,從節約時間的角度出發,盡快帶子女就診,延遲率相對較低。
從各年度比較,全市結核病患者和學生結核病患者就診延遲率均呈下降趨勢,這與綿陽市近年來不斷加強結核病健康教育有關,群眾防病意識不斷提高,延遲就診的現象不斷改善。提示通過長期、深入和廣泛開展防治結核病的健康教育,消除學生對結核病的恐懼心理,幫助學生樹立正確對待結核病的態度,能有效減少就診延遲的情況[5-6]。綿陽市加強了對學校的監管,健康教育和“百千萬志愿者結核病知識傳播行動”的主戰場都放在了校園內,學校師生對結核病的認識更加清楚,可能是學生患者就診延遲率均低于全市水平的主要原因。
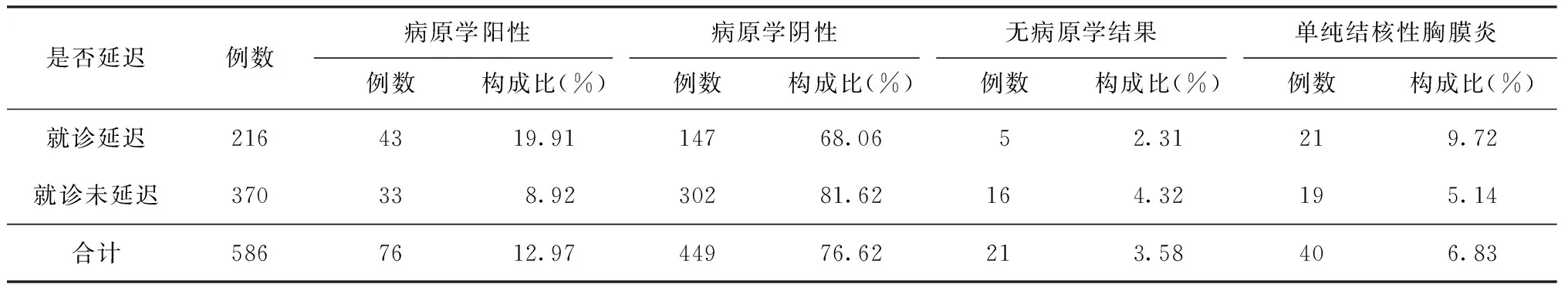
表4 綿陽市586例學生結核病患者是否就診延遲與不同診斷結果間的關系
學生結核病患者就診延遲天數反映出患者在學校傳播的時間長度,最長時間長達5個多月。結核病患者密切接觸者是罹患結核病的高危人群,與普通人群相比具有更高的感染率和發病率[7]。目前,學校通常在發現首例患者后對其所在班級進行篩查,而學生的班級有可能出現變動,尤其是高中生,3年中至少會有1~2次的班級重組;因此,對于密切接觸者的判定,不應該從確診開始,也不能局限于現在所在班級,還應該前推到開始出現癥狀后所有與之密切接觸的人群。
從就診方式來看,就診延遲率與初診就診方式相關。健康體檢一般是新生入學或畢業體檢,涉及到學生的升學問題,學生和家長重視程度較高,因此發現的無癥狀患者就診延遲率低。而平時出現結核感染癥狀的患者往往會以為自己只是感冒,大多會先忽略或自行買藥治療,效果不好或病情嚴重了才去醫院就醫,造成了就診延誤[8]。提示主動發現方式可顯著降低就診延誤率,縮短延誤時間。
從診斷結果分類來看,就診延遲患者病原學陽性率高于就診未延遲患者,與郭培軍等[9]的分析結果一致。一方面提示我們要關注病原學檢測陽性患者是否與病程較長有關;另一方面也進一步提示了學生延遲就醫的危害,學校應該特別注意對反復出現咳嗽、咯痰等結核病可疑癥狀的學生盡快予以適當檢查并確診。
由于從《結核病管理信息系統》得到的患者相關信息有限,其他可能影響就診延誤的因素,如學生家長的文化水平、家庭經濟狀況、學校開展結核病健康教育情況、學校督導有臨床癥狀的學生及時就醫意識的差異等因素,可能會對本研究結果帶來影響,需要進一步開展調查分析。
綜上所述,學生結核病延遲就診率雖然低于全人群,但仍然不容忽視;學校還應進一步加強健康教育,提高師生防病意識,同時切實落實《學校結核病防控工作規范(2017年版)》的各項要求和規定,做到早發現、早隔離、早治療,嚴防學校結核病疫情的發生。

