清熱涼血散瘀法治療長效GnRh-α降調節不良反應的臨床觀察
李 瑄 葉敦敏
促性腺激素釋放激素激動劑(GnRh-α)的應用可使體內FSH和LH水平降至基礎值以下,體內雌激素水平低于卵泡早期,甚至達到絕經期水平,臨床上稱之為降調節。GnRh-α在體外受精-胚胎移植( IVF-ET)及子宮內膜異位癥、子宮腺肌癥等疾病中應用廣泛、效果顯著,但同時,降調節帶來的卵巢功能抑制狀態、低雌激素癥狀等不良反應也困擾著廣大患者。長期以來中醫認為降調節期間人體心腎不交、陰虛火旺,治療皆以滋養肝腎、養陰清熱為主,滋補之品可有效減輕GnRh-α的不良反應,對預防子宮內膜異位癥的復發也有一定效果,但在IVF-ET降調節+人工周期內膜準備階段,貿然使用滋補或血肉有情之品可沖減降調節的臨床作用。臨床研究表明,枸杞子[1,2]、女貞子[3]、山萸肉[4,5]、覆盆子[6]等滋養藥物均有類激素樣作用,其在IVF-ET中降調節階段的使用,會影響人體促性腺激素水平,從而影響胚胎移植。
為此,臨床遣方用藥上使用既能改善長效GnRh-α降調節不良反應,又不影響GnRh-α臨床效果的中藥至關重要。筆者長期跟隨葉敦敏教授門診,選取2017年5月—2018年5月采用清熱涼血散瘀法治療長效GnRh-α使用后出現低雌激素癥狀不良反應的患者,觀察其臨床效果,現報道如下。
1 資料與方法
1.1 一般資料本研究對象均為2017年5月—2018年5月門診就診于葉敦敏教授且處于卵泡早期降調節+人工周期內膜準備階段的助孕患者,共70例。采用隨機數字表法將患者隨機分成中藥治療組和莉芙敏對照組,每組35例。中藥治療組35例患者,年齡29~39歲,平均(31.50±4.00)歲,體質量指數(BMI)18.50~27.90 kg/m2,平均(22.50±3.60) kg/m2,使用GnRh-α(醋酸曲普瑞林3.75 mg)1~6支,平均(2.24±0.47)支。莉芙敏對照組35例患者,年齡27~40歲,平均(33.00±7.00)歲,體質量指數(BMI)19.40~28.10 kg/m2,平均(23.60±2.80) kg/m2,使用GnRh-α(醋酸曲普瑞林3.75 mg)1~8支,平均(2.25±0.28)支。2組患者在年齡、體質量指數、GnRh-α使用支數等一般資料方面比較,均無統計學差異(P>0.05),具有可比性。詳見表1。
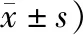
表1 2組患者一般資料比較 (例,
1.2 診斷標準低雌激素癥狀的臨床表現類似于圍絕經期綜合征的癥狀,癥狀體征:1)血管舒縮綜合征:臨床常常表現為潮熱、汗出、心慌等;2)神經精神癥狀:表現為憂慮,記憶力減退,注意力不集中,失眠或極易煩躁等;3)月經紊亂:表現為間歇性閉經或月經突然停止,或者月經稀發等;4)生殖器官的變化:陰道干澀等;5)骨與關節癥狀:絕經后婦女最重要的并發癥是骨質疏松。
1.3 納入標準1)處于卵泡早期降調節+人工周期內膜準備階段的助孕患者;2)依從性好,能堅持完整研究者;3)患者知情同意;4)對研究中使用的藥物不過敏者。
1.4 排除或剔除標準1)合并肝腎功能異常或心血管疾病者;2)依從性差者。
1.5 治療方法
1.5.1 中藥治療組所有入組的患者,自生殖中心予肌注長效GnRh-α(醋酸曲普瑞林3.75 mg)日起,給予自擬的清熱涼血散瘀方為基礎方辨證加減治療。處方如下:牡丹皮10 g,地骨皮10 g,糯稻根20 g,地榆10 g,丹參15 g,五指毛桃20 g,白芍15 g,紫蘇梗10 g,浮小麥20 g,大棗10 g,炙甘草10 g,陳皮6 g。隨癥加減:心煩多夢者,加合歡皮10 g,首烏藤10 g,茯神20 g,酸棗仁10 g;潮熱汗出者,加五味子10 g。每日1劑,水煎至250 ml,早晚飯后溫服,28 d為一個療程。若28 d后生殖中心繼續予注射GnRh-α(醋酸曲普瑞林3.75 mg),則連續服用此方再治療一個療程;若28 d后生殖中心予激素替代治療內膜準備,則停止服用該方。
1.5.2 莉芙敏對照組自生殖中心予肌注長效GnRh-α(醋酸曲普瑞林3.75 mg)日起,予口服莉芙敏治療,早晚各服1片,連續服用28 d為一個療程。若28 d后生殖中心繼續予注射GnRh-α(醋酸曲普瑞林3.75 mg),則繼續服用莉芙敏再治療一個療程;若28 d后生殖中心予激素替代治療內膜準備,則停止服用莉芙敏。
1.6 觀察指標1)觀察入組患者的低雌激素癥狀嚴重程度:根據絕經期及絕經后癥狀評分法(Kuppermann 評分法)[7]:其中>35分為重度,20~35分為中度,<20分為輕度,<6分為正常。2)觀察治療前后2組血清FSH、E2水平。
2 結果
2.1 低雌激素癥狀嚴重程度比較觀察2組患者治療前后的Kupermann評分,對于治療后的Kupermann評分,若1個療程后繼續使用GnRh-α(醋酸曲普瑞林3.75 mg),則觀察最后一支GnRh-α(醋酸曲普瑞林3.75 mg)治療后28 d的Kupermann評分,每位患者治療后僅觀察一個Kupermann評分。2組患者治療前Kupermann評分比較,差異無統計學意義(P>0.05),具有可比性;治療后2組Kupermann評分比較,差異有統計學意義(P<0.05),說明與莉芙敏相比,清熱涼血散瘀法能更好地改善GnRh-α帶來的低雌激素癥狀。見表2。

表2 2組患者Kupermann評分比較 (例,
2.2 血清FSH、E2水平比較觀察2組患者治療前卵泡早期的基礎FSH、E2水平,對于治療后的FSH、E2水平,若1個療程后繼續使用GnRh-α(醋酸曲普瑞林3.75 mg),則觀察最后一支GnRh-α(醋酸曲普瑞林3.75 mg)治療后28 d的FSH、E2水平,每位患者治療后僅各觀察一個FSH、E2水平。2組患者治療前基礎FSH、E2水平比較,差異無統計學意義(P>0.05),具有可比性;治療后2組FSH、E2水平比較,差異無統計學意義(P>0.05),說明清熱涼血散瘀法不會沖減GnRh-α的降調節效果。見表3。
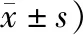
表3 2組患者血清FSH、E2水平比較 (例,
3 討論
《素問·上古天真論》曰:“二七而天癸至,任脈通,太沖脈盛,月事以時下,故有子;七七任脈虛,太沖脈衰少,天癸竭,地道不通,故形壞而無子也。”此經典理論闡釋了女性月經來潮及絕經的機理,女性除了會經歷圍絕經期這一自然變化過程外,因疾病的影響,或輔助生育技術的需要,特別是對于合并子宮內膜異位癥、子宮腺肌癥的不孕患者,或反復移植失敗者,移植多采用降調節聯合人工周期方案,以提高內膜容受性,降低移植周期取消率。而降調節過程中不可避免出現的低雌激素癥狀影響廣大患者的生活工作。歷代醫家對圍絕經期綜合征的治療,多圍繞滋陰益陰、滋水涵木、平肝潛陽、疏肝理氣等治療大法,但滋補中藥的使用,會對助孕過程中激素水平造成一定影響。本研究考慮到滋補或血肉有情之品可沖減輔助生育中降調節的臨床作用,故而采用清熱涼血散瘀方治療降調節帶來的卵巢功能抑制狀態、低雌激素癥狀等不良反應,因莉芙敏是黑升麻根莖提取物,不影響血清性激素水平[8],能有效緩解絕經癥狀,故作為本研究的對照。
本研究結果顯示,清熱涼血散瘀方在不影響GnRh-α降調節效果的基礎上,能有效減輕患者類絕經癥狀,在本研究范圍內,其作用較莉芙敏更為顯著。多數采用降調節聯合人工周期方案的患者,同時合并子宮內膜異位癥或子宮腺肌癥,本研究中應用的清熱涼血散瘀方,對子宮內膜異位癥、子宮腺肌癥等疾病也有一定的治療作用。子宮內膜異位癥的病理實質為血瘀,清熱涼血散瘀方中牡丹皮清熱涼血、活血化瘀,地骨皮涼血除蒸、清肺降火,方中還有如地榆、丹參等活血之品,在改善類絕經期癥狀的同時,亦針對子宮內膜異位癥這一血瘀證病理實質協同治療。
清熱涼血散瘀方中除了大量清熱涼血、活血化瘀藥物外,還重用甘麥大棗湯,甘麥大棗湯養心安神,和中緩急,主治臟躁。《金匱要略論注》中提到:“小麥能和肝陰之客熱,而養心液,且有消煩利溲止汗之功,故以為君。甘草瀉心火而和胃,故以為臣。大棗調胃,而利其上壅之燥,故以為佐。蓋病本于血,心為血主,肝之子也,心火瀉而土氣和,則胃氣下達。肺臟潤,肝氣調,躁止而病自除也。補脾氣者,火土之母,心得所養,則火能生土也”[9]。浮小麥、大棗、炙甘草三藥合用,能充益心氣,補足陰液,調和肝氣,具有治療女性低雌激素癥狀的功效。
本研究表明清熱涼血散瘀法既能夠改善長效GnRh-α帶來的低雌激素癥狀,又不會削弱GnRh-α的降調節效果,從而減少GnRh-α用量,降低移植費用,加速輔助生育技術的進程。在本研究范圍內,清熱涼血散瘀法對胚胎著床率、移植妊娠率是否具有影響,尚不能明確,后期可加大樣本量進行觀察。

