抗苗勒管激素水平對多囊卵巢綜合征患者行卵泡期長效長方案助孕結局的影響
歐陽璐,王恩銀,李婧,胡琳莉,孫瑩璞
(鄭州大學第一附屬醫院生殖醫學中心,河南省生殖與遺傳病重點實驗室,鄭州 450052)
多囊卵巢綜合征(PCOS)是育齡期女性最常見的一種內分泌紊亂性疾病,是引起無排卵型不孕的主要原因,但其發病機制尚不清楚。抗苗勒管激素(AMH)是一種肽類生長因子,主要由竇前卵泡及早期竇狀卵泡內的顆粒細胞產生,其作用為調控卵泡發育、募集及優勢卵泡選擇等。已有研究表明,小鼠和人體下丘腦GnRH神經元均表達AMH受體,AMH可直接刺激GnRH神經元來誘導LH分泌[1],這些發現提示AMH可干擾GnRH釋放并在PCOS病情發展中發揮著重要作用。AMH水平異常升高可引起芳香化酶活性降低及FSH受體減少,導致卵泡發育停滯。多項臨床研究表明,AMH水平與PCOS病情嚴重程度、臨床特征及病理生理過程密切相關[2-3],并建議將其納入PCOS的診斷標準。PCOS患者體內異常升高LH及T水平,使得卵泡容易閉鎖和過早黃體化,表現為卵子質量差,受精率及卵裂率降低。對于LH和T水平異常升高的PCOS患者于月經2~3天給予長效促性腺激素釋放激素激動劑(GnRH-a)降調節,不僅使PCOS患者在控制性促排卵前不需要進行長時間口服避孕藥進行預處理,而且在促排卵過程中能夠較好地控制內源性LH分泌[4]。PCOS患者長期稀發閉經無排卵可能會改變子宮內膜微環境,但是卵泡期長效長方案通過延長降調節時間來改善子宮內膜容受性,提高臨床妊娠率及活產率[5]。血清AMH水平與PCOS患者排卵功能障礙有關,但關于不同AMH水平PCOS患者采用卵泡期長效長方案行體外受精助孕結局的研究較少。為此,本研究探討不同AMH水平對PCOS患者行卵泡期長效長方案助孕結局的影響。
資料與方法
一、研究對象及分組
回顧性分析2016年3月至2017年10月于鄭州大學第一附屬醫院生殖醫學中心進行第一周期IVF/ICSI-ET助孕治療并采用卵泡期長效長方案688例PCOS患者的臨床資料。
入組標準:年齡≤35歲;PCOS診斷參照2003年鹿特丹診斷標準[6];第一周期行IVF/ICSI-ET助孕治療并采用卵泡期長效長方案;夫婦雙方染色體正常。
排除標準:子宮發育畸形;重度宮腔粘連;合并其它內分泌疾病;卵巢發育不良或者異常者;有輔助生殖助孕禁忌癥者。
688例PCOS患者根據血清AMH水平按照四分位法分為3組:低水平組(<25%,AMH水平<5.21 ng/ml,n=172)、中水平組(25%~75%,AMH水平5.21~10.49 ng/ml,n=344)、高水平組(>75%,AMH水平>10.49 ng/ml,n=172)。對3組PCOS患者臨床特征、促排卵情況及助孕結局進行比較。
二、標本采集及實驗室檢查方法
患者自然狀態下月經來潮2~4 d(或者停經50 d以上)空腹抽血,采用電化學發光免疫試劑盒(羅氏,德國)檢測內分泌(FSH、LH、T、E2)及AMH水平。AMH、T、LH、E2及FSH檢測范圍分別約0.01~23 ng/ml(0.0714~79.81 mol/L)、0.025~15 ng/ml(0.087~52.0 nmol/L)、0.1~200 U/L、5~30 000 pg/ml(18.3~110 100 pmol/L)及0.1~200 U/L,批內及批間檢測差異<5%。
三、治療方法
患者均采用卵泡期長效長方案進行控制性促排卵治療。月經第2~3天應用長效GnRH-a(達菲林,博福益普生,法國)3.75mg進行垂體降調節;降調節28~35 d后復查超聲及內分泌,若患者達到垂體降調節標準(子宮內膜厚度≤5 mm、E2<183 pmol/L、FSH < 5 U/L、LH<5 U/L,并且雙側卵巢內未見>10 mm的囊腫),根據患者年齡、BMI、內分泌水平、竇卵泡數(AFC)等,給予75~300 U重組人FSH(r-FSH,果納芬,默克雪蘭諾,瑞士)進行控制性促排卵,根據患者卵巢反應及卵泡生長情況及時調整促性腺激素(Gn)用量,必要時加用人絕經期促性腺激素(HMG,珠海麗珠醫藥)。當2個主導卵泡直徑≥18 mm或2/3卵泡直徑≥16 mm時給予艾澤250 μg(默克雪蘭諾,意大利)或HCG(珠海麗珠醫藥)4 000~8 5000 U,注射后36~38 h經陰道超聲引導下穿刺采卵。取卵當日給予黃體酮針劑(20 mg/支,浙江仙琚制藥)80 mg/d進行黃體支持。
卵巢過度刺激綜合征(OHSS)高風險人群指年輕、低BMI高敏感體質、HCG日血清E2水平>11 010 pmol/L、獲卵數≥15個及自覺腹脹或者卵巢直徑>5 cm,需進行全胚冷凍。
四、臨床觀察指標
胚胎移植術后14 d查血HCG;移植術后35 d行腹部超聲檢查可見胚芽及原始心管心搏為臨床妊娠。
2PN受精率=2PN受精數/獲卵總數,2PN卵裂率=2PN卵裂數/2PN受精數;優質胚胎率=優質胚胎數/2PN卵裂數;HCG陽性率=HCG陽性周期數/移植周期數×100%;臨床妊娠率=臨床妊娠數/移植周期數×100%;著床率=超聲下可見孕囊數/移植胚胎數×100%;多胎妊娠率=多胎妊娠周期數/臨床妊娠周期數×100%;活產率=獲得活產例數/移植周期數×100%。
五、統計方法

結 果
一、不同AMH水平PCOS患者基本特征比較
高水平組PCOS患者基礎血清LH、T水平、LH/FSH比值顯著高于低、中水平組(P<0.05);3組患者間年齡、不孕年限、不孕因素構成、BMI、基礎FSH、E2水平、空腹血糖水平均無統計學差異(P>0.05)(表1)。

表1 不同AMH水平PCOS患者基本情況比較 [(±s),n(%)]
注:與其他兩組比較,*P<0.05
二、不同AMH水平PCOS患者促排卵及受精情況比較
高AMH水平組Gn總天數、HCG日E2水平、獲卵數、MII卵數、2PN數、2PN卵裂數及可移植胚胎數均顯著高于低、中水平組(P<0.05),而Gn啟動劑量、優質胚胎率則顯著低于低、中水平組(P<0.05);低水平組Gn用量顯著高于中、高水平組(P<0.05);三組間優質胚胎數、2PN受精率、2PN卵裂率、中重度OHSS發生率、早發LH峰發生率、卵巢慢反應發生率、卵巢囊腫發生率均無統計學差異(P>0.05)(表2)。
三、不同AMH水平PCOS患者胚胎移植及妊娠結局比較
高水平組新鮮周期移植率顯著低于低、中水平組(P<0.05);高水平組因OHSS高風險周期取消率顯著高于低、中水平組(P<0.05)。三組患者間胚胎種植率、生化妊娠率、臨床妊娠率、多胎妊娠率及活產率比較均無統計學差異(P>0.05)(表3)

表2 不同AMH水平PCOS患者促排卵情況比較[(±s),%]
注:與其他兩組比較,*P<0.05
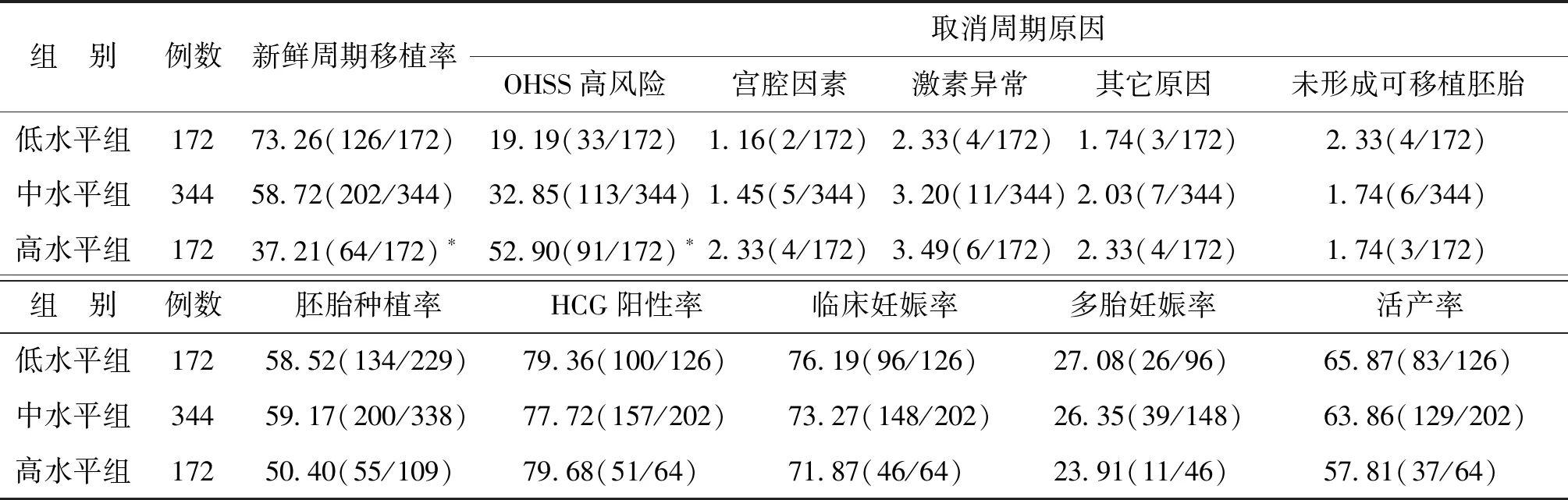
表3 不同AMH水平PCOS患者臨床結局比較(%)
注:與其他兩組比較,*P<0.05
四、影響臨床妊娠的多因素Logistic回歸分析
通過多因素Logistic回歸分析顯示,年齡、優質胚胎數和獲卵數是影響臨床妊娠的危險因素(P<0.05),而基礎LH、T水平、LH/FSH比值、AMH水平、Gn啟動劑量、2PN數和HCG日E2水平并不是臨床妊娠的影響因素(P>0.05)(表4)
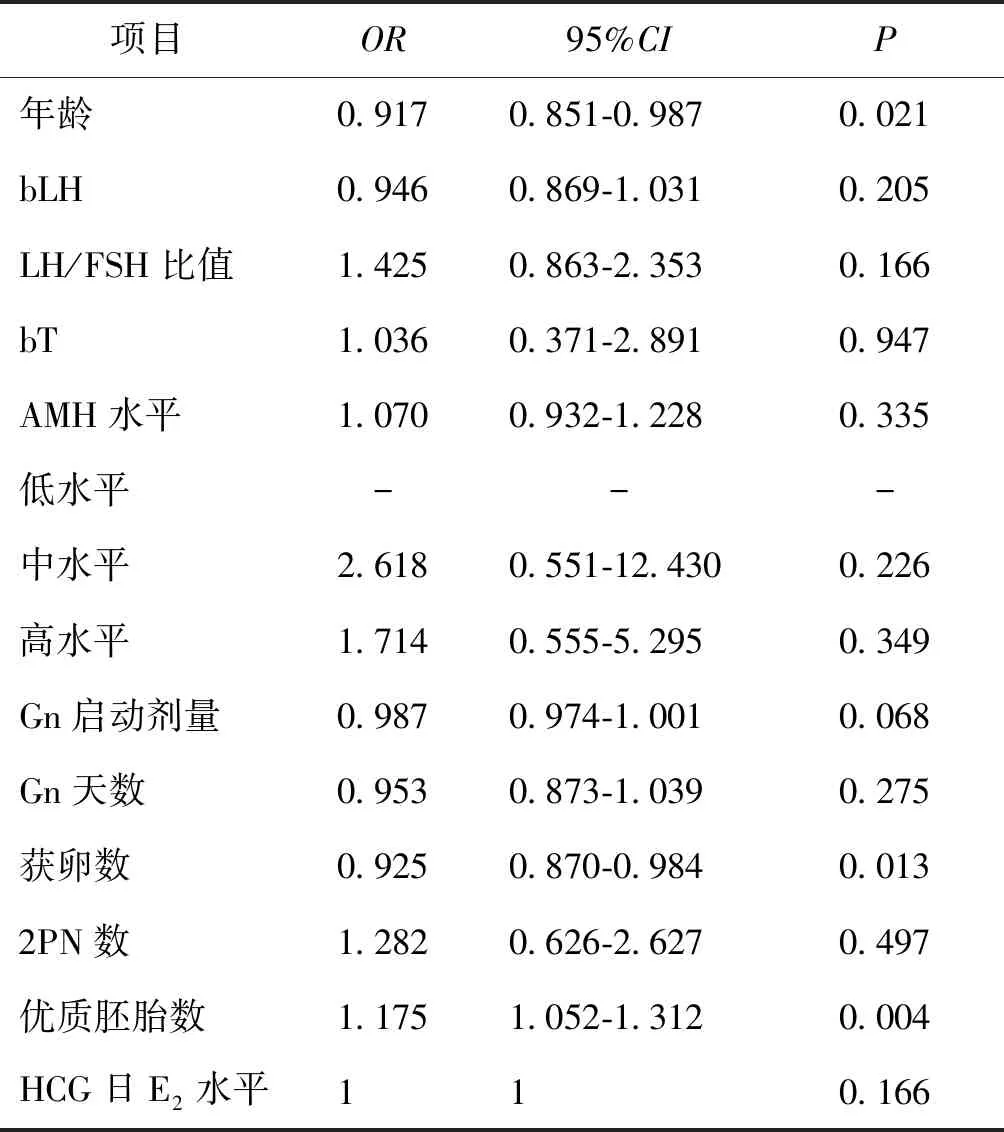
表4 影響PCOS患者臨床妊娠結局的多因素Logistic分析
討 論
PCOS是育齡期女性中最常見的內分泌紊亂性疾病,占無排卵型不孕的80%[7]。PCOS臨床特征具有異質性[8],包括生殖(不孕、妊娠相關風險)、代謝[肥胖、胰島素抵抗(IR)、妊娠和II型糖尿病(DM2)和心血管危險因素]和心理特征(焦慮和抑郁、生活質量受損、身體形態和飲食失調)各方面。
Cimino等[1]通過體內外實驗向我們展示了小鼠和人類下丘腦GnRH神經元均存在AMH受體,AMH通過刺激下丘腦GnRH神經元的活動來誘導LH的分泌。LH刺激卵泡膜細胞分泌雄激素,雄激素分泌過量可引起顆粒細胞功能紊亂導致AMH分泌過量。AMH通過抑制顆粒細胞中芳香酶活性進一步抑制卵泡對FSH敏感性,導致卵泡發育障礙的惡性循環。本文數據顯示,高AMH水平組血清LH、T水平及LH/FSH比值顯著高于低、中水平組,表明AMH水平與PCOS患者內分泌功能紊亂的嚴重程度有關,與之前研究相一致。
席穩燕[9]研究表明隨著AMH水平升高血清LH、T水平及LH/FSH比值呈遞增趨勢,而Gn用藥量呈遞減趨勢。與之相反,Chang等[10]通過體外培養人顆粒細胞進行實驗研究顯示,AMH可使顆粒細胞的芳香酶活性受到抑制,降低卵泡對FSH反應。過量AMH將抑制E2產生和FSH作用,使FSH/E2的前饋環路受阻,需進一步增加FSH分泌來促使卵泡生長和成熟。因此,PCOS患者顆粒細胞中產生過量的AMH可引起卵泡成熟障礙使其對排卵誘導反應的閾值升高,促排卵時間更長及需要的藥量更大。但本中心數據表明,高水平組Gn用量與中水平組比較無統計學差異。針對高AMH水平PCOS患者是否對外源性促性腺激素敏感性降低這一問題,仍需要擴大樣本量進行研究。
AMH水平是評估卵巢儲備功能及預測卵巢反應性的良好指標[11-12]。低水平組Gn用量高于高、中水平組,可能由于低AMH水平組PCOS患者卵巢儲備功能低于中、高AMH水平組,導致Gn用量增加。
在使用卵泡期長效長方案的過程中,需要抓住卵巢儲備和年齡兩個核心因素,進行個體化治療使促排卵過程更加優化[13]。本文研究發現,高AMH水平組促排卵時間明顯長于低、中AMH水平組,并且具有統計學差異。對于這種臨床現象可以通過以下原因解釋:①AMH水平的升高可抑制芳香化酶活性阻止雄激素向雌激素的轉化,降低卵泡對外源性促性腺激素的敏感性;②PCOS患者進行控制性促排卵用藥的閾值窗較窄,超閾值窗用藥會引起竇前卵泡大量募集,從而導致多卵泡生長、多胎妊娠、晚卵泡期孕酮水平升高及OHSS發生風險增加,臨床上為了降低醫源性促排卵風險常采用低劑量遞增方案,高AMH水平組啟動劑量較低,在控制性促排卵過程中根據卵巢反應性逐漸加量造成Gn使用時間延長;③AMH水平越高,PCOS患者病情越嚴重,Gn使用時間越長。
本中心數據顯示,高水平組PCOS患者獲卵數顯著高于低、中水平組,而優質胚胎率顯著低于其他兩組,其原因可能為:①高AMH水平PCOS患者進行控制性促排卵的閾值窗窄,高閾值窗用藥可導致成熟(目標)卵泡數占總獲卵數的比例下降;②高水平AMH引起卵子質量差及胚胎發育潛能受損導致優質胚胎率下降。尹敏娜[14]也報道了PCOS患者血液和卵泡液中AMH水平與對照組相比明顯升高,但優質胚胎率并未增加。盡管有大量文獻表明PCOS患者AMH水平越高其病情越嚴重[15-16],但仍無直接證據表明AMH水平升高導致卵子質量下降。
本研究數據表明,低、中、高AMH水平組PCOS患者采用卵泡期長效長方案進行控制性促排卵后助孕結局并無統計學差異。對影響臨床妊娠的相關因素進行多因素Logistic回歸分析發現,年齡、獲卵數和優質胚胎數對臨床妊娠有影響,而基礎T、LH水平、血AMH水平、LH/FSH比值、2PN數和HCG日E2水平對臨床妊娠并無顯著影響。卵泡期長效長方案通過延長降調節時間來矯正PCOS患者體內異常的內分泌狀態。
總之,AMH水平與PCOS臨床特征密切相關,高AMH水平PCOS患者Gn使用時間更長并且優質胚胎率降低,但并未發現AMH水平對臨床妊娠有影響。

