多學科病例討論:寡轉移前列腺癌根治術后快速進展病例
吳開杰,樊俊杰,賀大林,陳興發,李 磊,王 蓉,梁 華,姚 煜,劉 銳,賈 茜,王玉林
(西安交通大學第一附屬醫院:1.泌尿外科,2.醫學影像科,3.病理科,4.腫瘤內科,5.腫瘤放療科,6.核醫學科,7.癌癥中心,陜西西安 710061)
1 病例介紹
患者男性,63歲,3個月前因排尿困難在當地醫院查總前列腺特異抗原(total prostate specific antigen,tPSA):49.48 ng/mL,行盆腔磁共振成像(magnetic resonance imaging,MRI)提示“前列腺癌(Prostate cancer,PCa)并膀胱后緣及右側精囊腺受侵”;于我院門診行經直腸前列腺穿刺活檢“前列腺切面內徑46 mm×53 mm×51 mm,體積66 mL,實質內探及多個大小不等不規則灶狀低回聲”。病理回報“前列腺穿刺(A1、A2、A3、A4)小條狀前列腺腺癌[Gleason=8(4+4)分]”。于當地醫院行內分泌治療最大雄激素阻斷(maximum androgen blockade,MAB)方案,為求進一步診治,現來我院前列腺癌多學科診治(multi-disciplinary team,MDT)門診就診。患者既往無手術、外傷史。家族無前列腺癌史。系統回顧無特殊。直腸指檢:前列腺大小約4 cm×3 cm,無壓痛,質地較硬,表面尚光滑,未觸及明顯結節,中央溝存在,退指指套無染血。復查tPSA:0.952 ng/mL。復查盆腔MRI:PCa侵犯包膜及雙側精囊腺,盆腔未見腫大淋巴結,右側髂骨寡轉移。胸片和腹部B超均無明顯異常。全身發射型計算機斷層掃描儀(emission computed Tomography,ECT)骨掃描未見明顯異常。
2 病例討論
2.1 討論問題一該患者前列腺癌診斷明確,內分泌治療后盆腔MRI提示右側髂骨寡轉移,而全身骨掃描未提示異常,針對盆腔MRI(+)而骨掃描(-),接下來需做哪些檢查進一步確診有無骨轉移以及是否為寡轉移狀態?接下來的治療該如何選擇,是否考慮局部治療(例如前列腺癌根治性切除術或放療)?
泌尿外科陳興發:經直腸或經會陰前列腺穿刺活檢是目前病理確診前列腺癌最為常見的方式,多篇文獻都指出經直腸前列腺穿刺時隨著穿刺針數的增加可能導致術后并發癥發生概率增加[1-2]。因此,3個月前該患者來院時PSA較高,直腸指診及經直腸B超均提示前列腺彌漫分布大小不一的結節,腫瘤組織可能突破外科包膜,因此權衡利弊后我們僅給予患者4針穿刺,以明確病理。病理結果確認4針均為陽性,前列腺腺癌Gleason 4+4=8分。
影像科王蓉:該患者3個月前來我院行前列腺穿刺病理確診前列腺癌,現來我院復查MRI,如圖1所示,T2加權像顯示前列腺整個外周帶信號減低,以右葉為著,右葉可見不規則更低信號的結節,結節后上方靠近基底部突破包膜,同時雙側的精囊腺可見到低信號的腫瘤結節,冠狀位的抑脂T2加權像上于右側的髂骨可見一斑片狀高信號病灶,考慮骨轉移灶,余盆腔骨骼未見異常信號,盆腔未見明確腫大淋巴結,影像學上TNM分期為T3bN0M1b。
核醫學科賈茜:如圖2所示,患者行全身骨顯像可見右側髖臼上緣處核素欠均勻,復查局部像右骶髂關節上緣和雙側髖臼上緣均有不對稱性輕度增濃。由于右骶髂關節及雙側髖臼上緣都屬于關節部位,考慮患者年齡較大,退行性病變及骨性關節炎等常見骨關節病變均可引起這些變化,故僅從骨顯像表現上判斷前列腺癌骨轉移不確切。對于前列腺癌骨轉移來說,由于腫瘤細胞侵入部位第一站為骨髓,轉移至骨髓后腫瘤細胞擴增,轉移灶中的腫瘤細胞高水含量與骨髓中脂肪信號形成強烈對比,在MRI上可清晰顯示,但如果腫瘤細胞未侵犯骨皮質,沒能引起足夠的骨重建、鈣鹽及磷酸鹽沉積時,骨顯像可以出現假陰性的情況。所以,在富含骨髓的骨骼中,對于早期骨轉移病灶,如果僅限于骨髓,未能侵犯骨皮質時,MRI的檢出率更高。同時,對于早期骨掃描無法明確的單發骨骼病灶,可以根據病灶部位選擇MRI或計算機斷層掃描(computerized tomography,CT)去進一步驗證及確診,進一步提高診斷準確性。此例患者骨顯像右側髖臼上緣病灶結合磁共振表現確認為骨轉移灶,而右骶髂關節上緣病灶磁共振未見特征性改變,須定期復查。
泌尿外科李磊:上個世紀90年代美國HELLMAN教授等最早提出前列腺癌“寡轉移”的概念[3],認為“寡轉移是介入局限性腫瘤與廣泛性轉移之間的一種疾病狀態”,這個時期腫瘤較為溫和。雖然目前不同學者以及不同臨床研究對于寡轉移的定義尚不完全一致,但多數文獻通過比較轉移灶的數目與生存期之間的關系后發現:≤5個轉移灶的患者與無轉移的患者生存期類似,當轉移灶數目5個之后患者生存期明顯降低[4-5],因此目前主流觀點認為:寡轉移是指轉移灶數目≤5個的淋巴結或骨轉移狀態,其臨床上仍主要依靠ECT+局部MRI或CT確診[6]。近年來,前列腺特異性膜抗原(prostate specific membrane antigen,PSMA)標記的Ga68PET-CT或Tc99SPECT/CT可增加轉移灶檢出的敏感性,國內復旦腫瘤醫院葉定偉教授團隊應用Tc99SPECT/CT可檢測出前列腺癌根治術后生化復發患者更多隱匿的轉移灶,且其檢出率受PSA倍增時間影響[7-8]。該患者目前結合骨掃描及盆腔MRI結果,右側髂骨孤立轉移灶且僅有1個,寡轉移診斷明確。
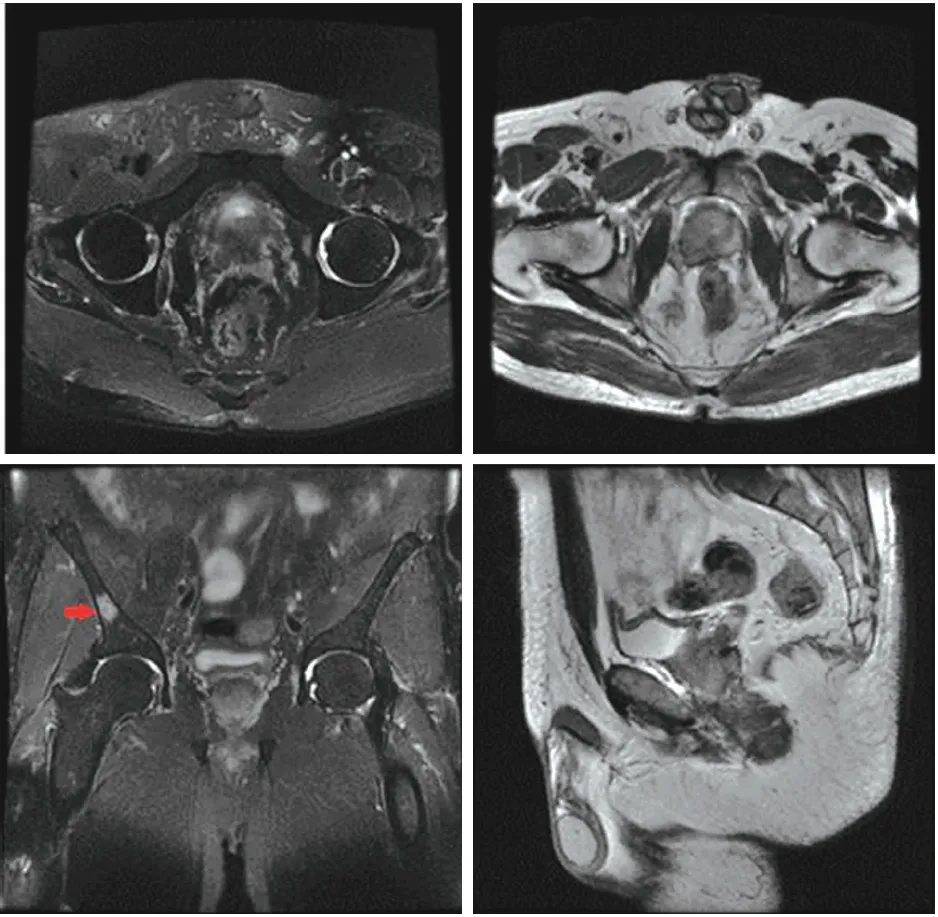
圖1 2017年6月20日盆腔MRI
泌尿外科吳開杰:有關寡轉移前列腺癌患者是否應行局部治療尚存爭議,但CULP等[9]利用美國SEER數據庫分析了8 185例PCa資料,發現根治性手術和根治性放療顯著改善患者5年總生存率(overall survival,OS)和腫瘤特異性生存率(cancer specific survival,CSS),根治性手術5年OS是67.4%,放療為52.6%,而無局部治療的僅為22.5%;三者的5年CSS分別是75.8%、61.3%和48.7%。GRATZKE等[10]分析德國1 538例PCa患者數據,結果類似。此外,HEIDENREICH[11]和CHO[12]分別通過對照研究發現,行根治性手術患者與未行手術患者的5年OS兩項研究分別是91.3%vs.78.9%和69%vs.43%。同時,國內外研究表明,轉移性PCa以及局限性PCa接受根治術的手術安全及術后并發癥發生之間并無差異[11,13]。所以隨著我們對前列腺解剖認識的深入、手術技巧的提高、醫療設備例如機器人的發展,寡轉移PCa手術越來越被接受,對寡轉移PCa患者來說,更趨向于以手術為基礎的綜合性治療。

圖2 2017年6月19日全身骨掃描
腫瘤放療科劉銳:關于寡轉移性PCa的原發灶治療上,CHO[12]在一項針對不同轉移程度的PCa患者的病例對照研究中發現,在平均34個月的隨訪中,接受前列腺區放療的患者3年總生存率及無生化復發率明顯高于未接受放療的患者。并且有研究指出寡轉移PCa患者給予局部手術或放療均能提高患者總生存期,降低腫瘤特異死亡率[14];其次,有文獻指出給予轉移灶立體定向放療具有良好的局部控制率以及較低的不良反應發生率,部分患者暫不需要進行系統治療[15]。根據影像學檢查及病理結果,該患者寡轉移PCa診斷明確,可選擇根治性手術或給予前列腺區及轉移灶區放療。
病例資料補充:患者于2017年6月22日在全麻下行機器人輔助腹腔鏡下根治性前列腺切除+雙側閉孔淋巴結清掃術。術后病理:前列腺腺癌(Gleason 4+5=9分,分級分組5/5組),伴有導管內癌及前列腺外擴散和神經浸潤。前列腺基底部及尖部切緣未見癌組織。雙側精囊腺有癌組織浸潤。左閉孔淋巴結2個,右閉孔淋巴結1個未見癌轉移,術后3周拔除尿管,1月后復查tPSA:0.682 ng/mL。
2.2 討論問題二術后病理證實前列腺腺癌,病理分期T3bN0M1b,接下來應該進行哪些治療?繼續內分泌治療,或是放療?
病理科梁華:如圖3所示,術后大體標本HE染色組織結構回顧:切片中約60%區域呈篩孔狀或分化不良的腺體及融合的腺體結構,約40%區域呈巢狀、梁索狀及單個細胞成片排列。局部區可見癌細胞延前列腺大導管蔓延,細胞異型顯著,周邊細胞呈珊欄狀排列,傾向于導管內癌。免疫組化結果顯示HCK(部分基底細胞+)、CK5/6(部分基底細胞+)、P63(部分基底細胞+)、Syn(-)、CgA(-)、CD56(-)、P53(中+,50%)、AR(-)、EGFR(弱+,10%),診斷為經典型腺泡細胞癌合并導管內癌,Gleason評分為4+5=9分,國際泌尿病理協會(International Society of Urological Pathology,ISUP)分級分組為5組,伴有前列腺外侵犯并累及神經以及雙側精囊腺。AJCC病理分期為T3bN0,手術切緣均為陰性。患者根治術前曾給予3個月的內分泌新輔助治療,根據美國Anderson內分泌治療分級標準列為3組(前列腺腺癌不伴有治療反應),表明治療反應較差。
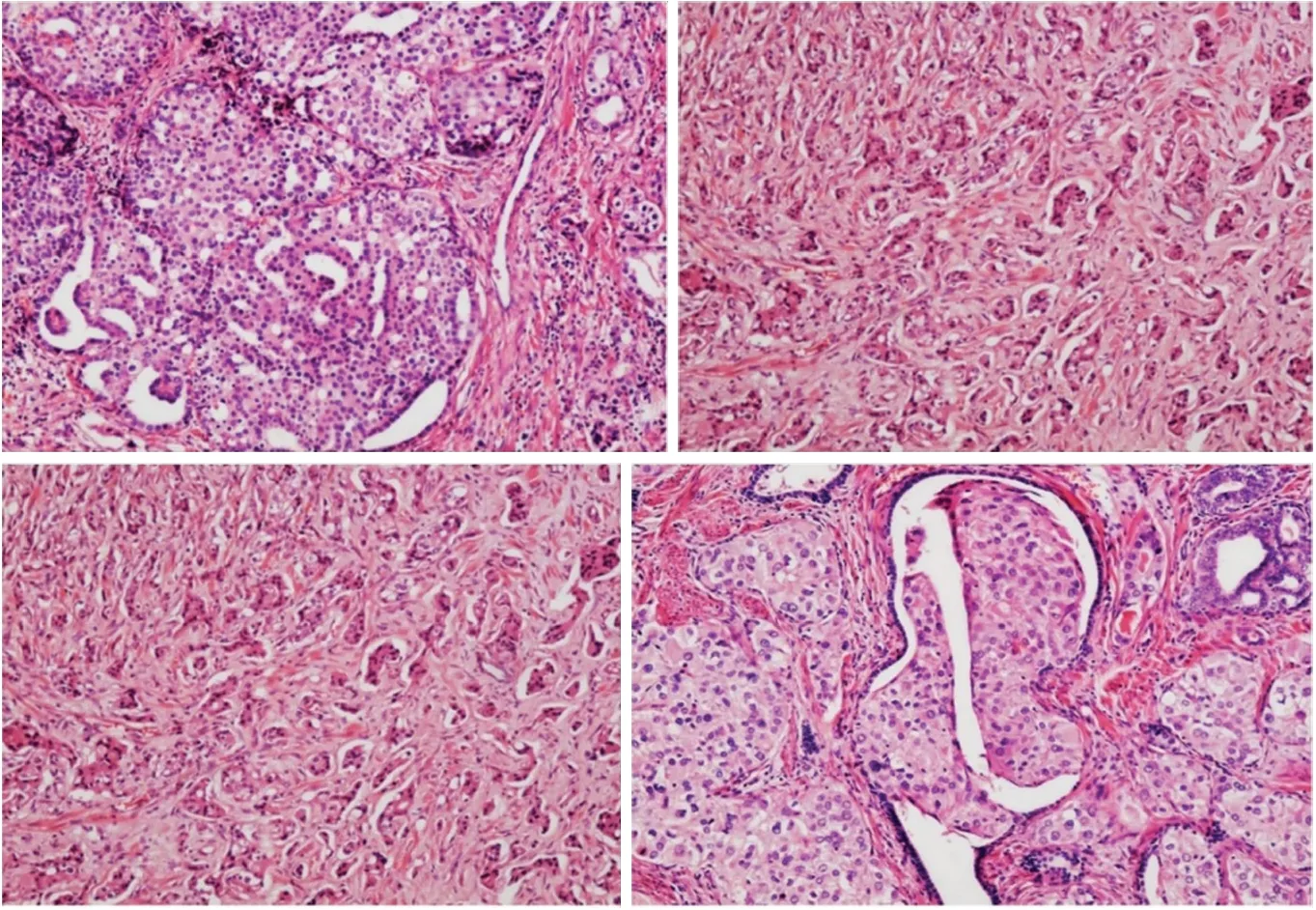
圖3 前列腺癌根治術后病理(HE染色)
泌尿外科賀大林:患者術后病理診斷為前列腺腺癌合并導管內癌,Gleason評分為4+5,盆腔淋巴結陰性,侵犯雙側精囊腺,病理TNM分期為T3bN0M1b,術后患者恢復良好,尿控滿意,但PSA術后復查降低不明顯,提示手術預期效果不佳,建議術后繼續行輔助內分泌治療。
放療科劉銳:該患者術后病理分期為T3b,PSA大于0.2 ng/mL,有研究明確提出對于前列腺癌根治術后具有高危因素的患者給予輔助放療對于患者整體生存及無生化復發期都有明顯提高[16],對于是否需要聯合內分泌治療,RTOG9601以及GETUG-AFU16研究都共同指出單藥比卡魯胺或6個月的去勢治療聯合放療相較于單一放療會大大提高患者總生存期及無生化復發期[17-18]。因此,建議患者術后給予盆腔放療聯合早期內分泌治療。
病例資料補充:該患者術后繼續給予內分泌治療(諾雷得10.8 mg,皮下注射,每3月1次),之后開始前列腺挽救性放療(33次)。放療結束后復查tPSA:5.15 ng/mL,復查盆腔CT“前列腺術后缺如,局部未見異常腫塊,右側髂骨骨轉移瘤”。復查全身骨掃描“左肩胛盂、腰3椎體、右骶髂關節、右髂骨可見核素濃集,考慮全身多發骨轉移瘤”。
2.3 討論問題三患者前列腺癌根治術后行內分泌聯合放療,疾病出現快速進展,骨轉移加重,接下來應該采取選擇哪種治療,多西他賽或者阿比特龍?
腫瘤內科姚煜:2017年歐洲泌尿外科學會(European Association of Urology,EAU)指南中去勢抵抗型前列腺癌(castration-resistant prostate cancer,CRPC)定義為血清睪酮達到去勢水平 (<50 ng/dL或1.7 nmol/L)且滿足以下條件之一:①生化復發(間隔1周連續3次PSA升高,兩次增高的幅度超過最低值50%,PSA2 ng/mL);②放射學進展:出現新的病灶(骨掃描出現2處或以上病灶,或根據實體瘤的療效評價標準(Response Evaluation Criteria in Solid Tumors,RECIST),出現軟組織病灶增大)[19-20]。目前該患者PSA升高,全身出現多發骨轉移,提示疾病進入轉移性去勢抵抗性前列腺癌(metastatic castration-resistant prostate cancer,mCRPC)階段。美國國立綜合癌癥網絡(National Comprehensive Cancer Network,NCCN)指南中提出對于無癥狀或有輕微癥狀,未接受多西他賽化療mCRPC患者可以推薦使用多西他賽、阿比特龍+潑尼松以及恩雜魯胺或Sipuleucel-T,但對于無癥狀mCRPC患者來說,選擇多西他賽化療還是阿比特龍等新型內分泌治療,不僅需要從延長患者生存期考慮,還需要考慮患者的生活質量。因此,對于該例mCRPC患者來說,可根據患者情況選擇多西他賽化療或阿比特龍等新型內分泌制劑。同時,針對骨轉移病灶,建議使用雙膦酸鹽延緩骨相關事件(skeletal-related events,SREs)及病理性骨折的發生。
病例資料補充:由于患者醫療報銷原因,病人選擇加用比卡魯胺150 mg,口服,1次/d。復查PSA持續升高,2018年2月復查tPSA:14.08 ng/mL,患者開始出現腰痛。再次復查MRI“前列腺癌術后復查,手術殘端未見復發,盆腔及雙側腹股溝淋巴結腫大,髂骨、恥骨、坐骨、左側股骨廣泛骨轉移”。全身骨掃描“左肩胛盂、腰3椎體、右骶髂關節、右髂骨可見放射性核素增濃影,新發胸8、9、11及腰1椎體可見核素增高分布影,全身多發骨轉移瘤,與前片相比疾病進展”。遂改為多西他賽化療6次,PSA降低不明顯,再次復查胸部及盆腔CT,如圖4所示“前列腺未見顯示,考慮術后改變,雙側腹股溝多發小淋巴結,與2017年11月22日相比,變化不明顯。雙側骶骨、髂骨、坐骨、左側股骨骨轉移,較前明顯增大、增多,多個胸椎骨轉移,較前新發”。全身骨掃描如圖5 “脊柱、肩胛骨、肋骨、四肢骨及骨盆多發散在不規則核素濃集,同2018年3月8日相比,部分病灶核素濃集增高,病變范圍擴大,數目增多,考慮全身多發骨轉移瘤,病情進展”。
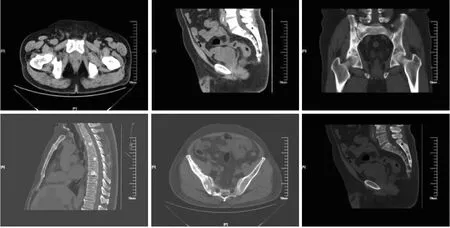
圖4 2018年7月10日胸部及盆腔CT平掃
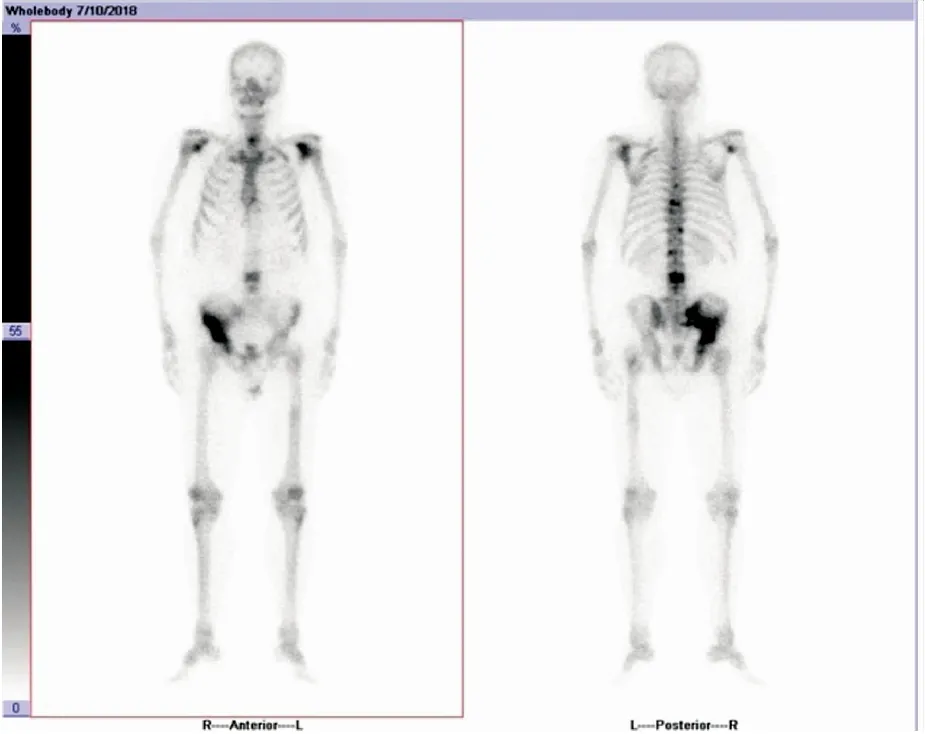
圖5 2018年7月10日全身骨掃描
2.4 討論問題四患者前列腺癌根治術+內分泌治療+放療+多西他賽化療,疾病仍持續進展,骨轉移加重。針對快速進展患者,還需要考慮什么問題?是否需要行基因檢測?
泌尿外科賀大林:該病例特點為寡轉移前列腺癌行根治術,并在術前行新輔助內分泌治療,術后輔助內分泌治療+挽救性放療,但是之后疾病控制不理想,出現了快速進展。在嘗試過改良內分泌治療以及多西他賽化療后疾病仍繼續進展,原因除了考慮該患者病理等高危因素外,不能忽視基因突變的可能。對于PCa基因檢測的作用,2018年《European Urollogy》雜志發表評述,基因檢測除了可以預測人群中PCa發病風險、預測穿刺陽性概率以減少不必要穿刺、區分PCa低、中、高危指導輔助治療等作用外,應重視其可預測mCRPC患者對治療反應,特別是有關ARv7、BRCA1/2、dMMR、MSI-H等基因的檢測[21-22]。因此,該患者主張采取基因測序并且根據測序結果選擇后續治療。
病例資料補充:該患者采用上海仁東醫學檢驗所的普晟泰TM前列腺癌精準診療50基因檢測,結果發現該患者DNA修復基因FANCA突變。根據文獻報道,在前列腺癌全外顯子測序中發現有FANCA突變,該基因位于16號染色體,突變率在局限性PCa和CRPC中不足6%,但其缺失可增強前列腺癌22RV1細胞對順鉑的敏感性,亦可增強前列腺癌人源移植瘤細胞對奧拉帕尼的敏感性[23-24]。因此推薦患者治療上聯合順鉑化療或口服奧拉帕尼。最終患者選擇多西他賽聯合順鉑化療+口服阿比特龍,目前治療效果良好,病情穩定,PSA較前未見明顯升高。
3 總 結
年輕的寡轉移前列腺癌患者可選擇積極的前列腺及轉移灶局部治療,重視以根治性手術為基礎的綜合治療。同時,需要我們重視病理中高分級成分、導管內癌成分,以便識別快速進展的PCa患者。此外,我們應該警惕是否存在基因變異并應該早期行基因檢測,給予患者相應精準的治療方案以延長患者生存期以及改善患者預后,提高患者生活質量。