早期修補腦外傷術后顱骨缺損的臨床效果
岑偉培 李仕卓 趙永耀 等

[摘要]目的 探討早期顱骨修補對腦外傷術后顱骨缺損患者的臨床療效。方法 選擇2015年9月~2017年9月我院收治的50例腦外傷開顱術后顱骨缺損患者,采用隨機數字表法將其分為早期組和常規組,每組各25例。常規組患者在開顱去骨瓣減壓術后3~6個月行顱骨修補術,早期組則在開顱去骨瓣減壓術后40 d~3個月內行顱骨修補術。比較兩組患者術后3個月的格拉斯哥預后(GOS)評分,并觀察兩組患者神經功能缺損的改善情況以及術后并發癥發生情況。結果 早期組的治療總有效率為88.00%,高于常規組的76.00%,差異有統計學意義(P<0.05)。兩組患者術前的神經功能缺損程度CSS評分比較,差異無統計學意義(P>0.05)。兩組術后的CSS評分均有所降低(P<0.05),且早期組患者的CSS評分低于常規組,差異有統計學意義(P<0.05)。兩組患者的術后并發癥總發生率比較,差異無統計學意義(P>0.05)。結論 腦外傷術后顱骨缺損患者在術后3個月內早期進行顱骨修補治療,能促進患者神經功能缺損的恢復,更好地改善患者的預后,且安全性良好,值得臨床進一步研究。
[關鍵詞]開顱去骨瓣減壓術;顱骨缺損;早期顱骨修補;神經功能缺損;并發癥
[中圖分類號] R651.19? ? ? ? ? [文獻標識碼] A? ? ? ? ? [文章編號] 1674-4721(2019)2(a)-0042-03
[Abstract] Objective To investigate the clinical efficacy of early skull repair on patients with skull defect after traumatic brain injury. Methods A total of 50 patients with skull defects after craniotomy were enrolled in our hospital from September 2015 to September 2017. The patients were divided into the early group and the regular group by a random number table method, with 25 cases in each group. In the regular group, the skull repair was performed 3-6 months after decompressive craniectomy, while in the early group, decompressive craniectomy was performed from 40 days to 3 months. The Glasgow outcome scale (GOS) scores were compared between the two groups at 3 months after surgery. The improvement of neurological deficits and postoperative complications were observed in the two groups. Results The total effectiveness rate in the early group was 88.00%, which was higher than that 76.00% in the regular group, with statistical difference (P<0.05). There was no significant difference in the preoperative neurological deficit degree expressing as China stroke scale (CSS) score between the two groups (P>0.05). The CSS scores of the two groups decreased after surgery (P<0.05), and the CSS score of the early group was lower than that of the regular group, with significant difference (P<0.05). There was no significant difference in the total incidence of postoperative complications between the two groups(P>0.05). Conclusion Skull repair in patients with skull injury after brain trauma can improve the recovery of neurological deficits in patients and the prognosis in good safety, which is worthy of further clinical research.
[Key words] Decompressive craniectomy; Skull defect; Early skull repair; Neurological deficit; Complications
顱腦外傷是臨床常見的外科急癥之一,多由于高空墜落、重物砸傷以及車禍傷等原因造成[1]。研究統計發現顱腦外傷已成為死亡率最高的外傷性疾病[2]。在發生顱腦外傷后往往會形成惡性的高顱壓狀態,壓迫腦部組織導致神經功能損傷,臨床常采用去骨瓣減壓術治療以及時降低顱內壓,并增加減壓側的腦灌注壓和腦血流,從而緩解惡性高顱壓狀態,改善患者預后[3-4]。不過在手術過程中需要切除部分顱骨,術后會造成大面積的顱骨缺損,部分骨瓣的支撐作用喪失,大氣壓的作用會引發顱內壓平衡失調,造成腦血流灌注壓下降和腦脊液循環紊亂,打破原有的生理平衡,引發潛在的腦組織功能損傷,影響患者預后[5],因此術后需要行顱骨修補術治療,改善大腦代謝紊亂狀態。正常情況下多在去骨瓣減壓術后3~6個月進行顱骨修補,近年來有研究發現在術后早期(3個月內)進行顱骨修補能減少顱骨缺損對預后的不良影響[6]。本研究選擇我院收治的腦外傷開顱術后顱骨缺損患者作為研究對象,將其分為兩組,分別在去骨瓣減壓術后3~6個月和3個月內進行顱骨修補術,旨在探討早期顱骨修補術對重型顱腦創傷術后患者預后的影響,現報道如下。
1資料與方法
1.1一般資料
選擇2015年9月~2017年9月我院收治的50例腦外傷開顱術后顱骨缺損患者作為研究對象,其中男33例,女17例;年齡20~62歲,平均(41.4±5.6)歲;致傷原因:交通事故傷28例,墜落傷15例,鈍器傷7例;減壓窗面積(134.3±8.4)mm2。采用隨機數字表法將其分為早期組和常規組,每組各25例。常規組中,男17例,女8例;年齡20~61歲,平均(41.3±5.5)歲;致傷原因:交通事故傷15例,墜落傷7例,鈍器傷3例;減壓窗面積(134.0±8.2)mm2。早期組中,男16例,女9例;年齡22~62歲,平均(41.6±5.7)歲;致傷原因:交通事故傷13例,墜落傷8例,鈍器傷4例;減壓窗面積(134.5±8.6)mm2。兩組患者的性別、年齡、致傷原因以及減壓窗面積比較,差異無統計學意義(P>0.05),具有可比性。本次研究已經醫院醫學倫理委員會批準,所有參與研究者均知情同意。病例納入標準:①去骨瓣減壓術后發生頭疼、記憶力減退、失眠、神經衰弱等精神癥狀;②顱骨缺損直徑≥3 cm;③患者全身情況良好,未出現外傷性癲癇。排除標準:①顱骨缺損區皮瓣有塌陷;②減壓術后,頭皮感染或者顱內感染引發顱內高壓者;③腦組織明顯水腫,合并腦水腫;④全身狀況差,無法自理者。
1.2治療方法
兩組患者均進行顱骨修補,其中常規組患者在開顱去骨瓣減壓術后3~6個月行顱骨修補術,早期組則在開顱去骨瓣減壓術后40 d~3個月內行顱骨修補術。顱骨修補具體方法如下:先采用三維CT對頭顱進行超薄CT掃描,根據顱骨缺損情況對治療所需的鈦合金顱骨進行設計和塑型。選擇氣管插管全身麻醉,手術入路則選擇原顱腦外傷手術切口。沿原切口逐層切開頭皮和皮下各層,銳性分離帽狀腱膜與硬膜粘連,暴露顱骨缺損部位的周圍顱骨緣2 cm的范圍,然后進行徹底止血。接著將人工鈦網顱骨修補材料放置于合適的位置,保證與周圍顱骨緣貼合良好后在缺損區邊緣的顱骨處使用鈦釘固定。最后經頭皮下放置引流管進行負壓引流,并逐層關閉手術切口進行加壓包扎。根據患者病情,在24~48 h拔除引流管。
1.3觀察指標和療效判定標準
術后3個月后比較兩組患者的臨床療效,觀察兩組患者神經功能缺損的改善情況,并隨訪統計患者切口延遲愈合、皮下積液、顱內感染、出現排斥反應等術后并發癥情況。療效評價根據拉斯哥預后評分(GOS)[7]標準分為恢復良好、中度殘疾、重度殘疾、植物生存以及死亡5個等級,其中患者在手術治療后的恢復較好,GOS評分5分為恢復良好;患者在手術治療后有殘疾,但能獨立生活,GOS評分4分為中度殘疾;患者在術后需要人照顧才能正常生活,GOS評分3分為重度殘疾;患者在手術治療后伴隨著睡眠,清醒周期,眼睛能睜開,GOS評分2分視為植物生存;患者死亡,GOS評分為1分。以恢復良好、中度殘疾例數之和計入有效率的計算。神經功能缺損的評定則采用中國卒中患者神經功能缺損評分量表(CSS)進行評定,包括肌力障礙、語音障礙、精神障礙、步行能力、偏癱、眼球障礙等共8個維度,總分45分,評分越高表示癥狀越嚴重。
1.4統計學方法
采用SPSS 22.0統計軟件對數據進行分析,計量資料以均數±標準差(x±s)表示,組間比較采用t檢驗;計數資料采用率表示,組間比較采用χ2檢驗,以P<0.05為差異有統計學意義。
2結果
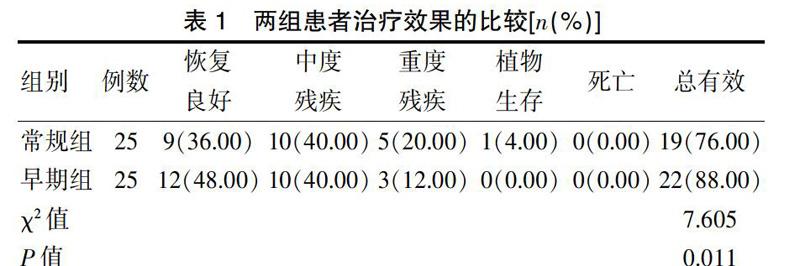
2.1兩組患者治療效果的比較
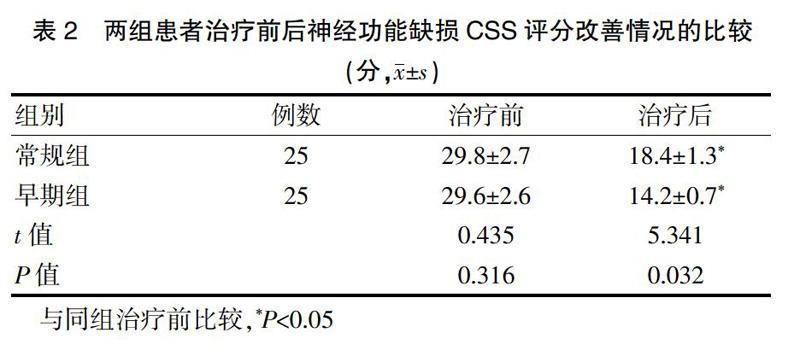
2.2兩組患者治療前后神經功能缺損改善情況的比較
2.3兩組患者術后并發癥總發生率的比較
3討論
顱腦外傷引起的惡性高顱壓是導致顱腦創傷患者死亡的主要原因之一,及時給予去骨瓣減壓術,切除部分顱骨,能擴大顱內容積,有效降低顱內壓,減輕重要腦組織的受壓狀態,改善神經功能[8]。但是開顱去骨瓣減壓術會形成大面積的顱骨缺損,會改變顱腔內正常壓力和血液及腦脊液循環狀態,還可能造成腦組織移位、外傷性腦積水、腦膨出等并發癥,不利于患者術后神經功能的恢復[9]。顱骨修補術能提高腦血流儲備能力,改善缺損側腦動脈和頸內動脈血流動力學紊亂狀態,改善患者預后。研究顯示,顱骨修補后原先顱骨缺損側的皮質血流灌注障礙能夠恢復至接近正常水平[10],因此對腦外傷顱骨缺損患者術后進行修補成形已成為神經外科醫生的共識,但對于手術最好時機的選擇方面仍存在一定的爭論[11]。目前臨床多在去骨瓣減壓術后3~6個月顱內壓恢復正常時行顱骨修補,以避免顱骨缺損區腦組織發生不可逆損傷。近年來,有學者提出術后早期行顱骨修補更有利于患者的預后[12]。不過顱骨修補的時間并不宜過于提前,因為距離去骨瓣減壓術時間太近時,腦組織和手術切口尚未恢復穩定,再次施行手術會加重腦組織損害,增加術后并發癥。林馳等[13-14]的研究也證實超早期(術后40 d內)顱骨修復的并發癥要遠高于早期和常規期修復的患者。本研究對腦外傷顱骨缺損患者分別在去骨瓣減壓術后3~6個月(常規組)和早期40 d~3個月內(早期組)進行顱骨修補術的效果進行了比較,結果顯示修補術后兩組患者的神經功能缺損CSS評分較治療前均有所降低(P<0.05),且早期組患者的CSS評分低于常規組,差異有統計學意義(P<0.05);早期組未發生植物生存的病例,重度殘疾的例數也少于常規組,患者GOS預后評分高于常規組;早期組的治療總有效率為88.00%,高于常規組的76.00%;而在并發癥方面兩組比較無明顯差異(P>0.05),提示早期顱骨修補更有利于患者神經功能的恢復,患者預后更佳,且安全性較好,與李深譽[15]的研究結果一致。腦外傷后顱骨缺損對患者的不利影響主要在于腦組織血流動力學異常,腦脊液循環狀態紊亂,腦代謝受阻,而術后早期3個月內顱內損傷已趨于穩定,此時行顱骨修復能盡早恢復缺損側的動脈血流,增加局部血流量,使腦組織內紊亂的血流動力學能夠更快地恢復正常,減少顱骨缺損對腦組織的不利影響,為顱內組織的修復和神經功能的恢復提供良好條件,從而有利于改善患者預后,且此時顱內損傷和手術切口均已恢復穩定,此刻實行手術不會加重腦組織損害,因此不會增加明顯的并發癥。不過本研究也發現在臨床應用時需要嚴格掌握適應證,對于存在顱內感染、腦水腫、顱內血腫、顱內占位的患者不建議行早期修補[15]。另外,由于本次研究的樣本量有限,早期修補的術后效果和并發癥可能會有所偏差,因此還需要進一步的大樣本臨床對照研究進行探討。
綜上所述,腦外傷術后顱骨缺損患者在術后3個月內進行早期的顱骨修補治療,能促進患者神經功能缺損的恢復,更好地改善患者的預后,且安全性良好,值得臨床進一步研究。
[參考文獻]
[1]鐘誠.早期顱骨修補術治療顱腦外傷術后顱骨缺損的臨床療效[J].檢驗醫學與臨床,2013,10(13):1680-1681.
[2]毛豐,袁賢瑞.早期顱骨修補在腦外傷治療中的療效分析[J].中國實用神經疾病雜志,2013,16(9):35-36.
[3]張仲,郭建雄,吳日樂,等.標準大骨瓣減壓聯合早期顱骨修補術治療重型顱腦損傷臨床觀察[J].現代中西醫結合雜志,2012,21(28):3109-3110.
[4]王曉斌,馬建功,任虹宇,等.顱骨修補術同期行分流術治療顱腦外傷術后顱骨缺損合并腦積水的臨床療效[J].中國神經精神疾病雜志,2018,44(4):139-140.
[5]劉明鐸.實用顱腦損傷學[M].北京:人民軍醫出版社,1992:437.
[6]謝觀生,陳東亮,張濟源,等.早期顱骨修補術治療顱腦外傷術后顱骨缺損50例療效分析[J].中國現代醫生,2016, 54(29):47-49.
[7]賈耀輝,陳慧敏,代永慶,等.超早期顱骨修補對顱腦損傷術后顱骨缺損患者認知功能及腦血管反應性的影響[J].國際精神病學雜志,2017,44(3):516-518.
[8]胡旭,王玉海,陳星,等.雙側顱骨修補術后癲癇發作的影響因素分析[J].中華神經外科雜志,2016,32(7):714-717.
[9]王建軍,孫煒,胡安明,等.顱骨修補術常見因素與并發癥相關分析[J].中國現代醫學雜志,2016,26(4):138-142.
[10]王耿熙.早期顱骨修補與腦室腹腔分流治療顱腦損傷的臨床療效[J].中國組織工程研究,2016,17(A2):14-15.
[11]張建斌,黃齊兵,紀延偉,等.去骨瓣減壓術后腦積水的治療策略及手術并發癥的分析[J].中華神經外科雜志,2016,32(10):1029-1033.
[12]錢偉,張衛,金浩,等.三維塑形鈦板顳肌下修補顱骨缺損的安全及有效性:38例患者數據分析方案[J].中國組織工程研究,2017,21(34):5418-5422.
[13]林馳,魏林節,張孝才,等.不同時期顱骨修補對高原地區患者神經功能的影響[J].中華神經醫學雜志,2017,16(2):174-178.
[14]王春暉,王君玉,李振興,等.不同時期顱骨修補治療顱骨缺損的療效觀察[J].第二軍醫大學學報,2017,38(3):335-338.
[15]李深譽.早期顱骨修補術對顱骨缺損患者腦灌注、神經功能、認知功能和生活質量的影響[J].神經損傷與功能重建,2017,8(6):567-568.
(收稿日期:2018-09-10? 本文編輯:祁海文)

