脈沖射頻聯合普瑞巴林治療帶狀皰疹神經痛臨床研究*
徐 靜 徐 銳 施麗燕 萬燕杰
(上海市浦東新區公利醫院疼痛科,上海200135)
帶狀皰疹是由水痘-皰疹病毒引起的急性感染性疾病。皰疹病毒具有親神經性,成人被感染后成為帶病毒者。病毒長期潛伏于脊神經背根神經節內,當免疫力下降時,潛伏的病毒復活并生長繁殖,損傷神經并沿神經遷移至皮膚,產生皮疹,部分病人有劇烈的疼痛,因此帶狀皰疹的疼痛實際是神經痛。
帶狀皰疹后神經痛(postherpetic neuralgia, PHN)是帶狀皰疹最嚴重的并發癥,是指皰疹皮損愈合后持續1個月及以上仍有明顯神經痛,多見于70歲以上的病人,部分病人疼痛時間長達十余年[1,2],嚴重困擾病人的生活質量[3]。PHN屬于神經病理性疼痛,涉及的機制包括中樞敏化、外周敏化等,很難治愈[4],因此臨床研究的重點是如何預防帶狀皰疹后神經痛的發生。
神經脈沖射頻治療的方法仍是目前微創治療PHN的主要方法,治療的原理是通過脈沖射電流調節受損神經,減少神經異位放電達到治療疼痛且不損傷神經的作用,病人常常短期疼痛減輕,但維持時間不能長久,故臨床療效并不滿意。臨床研究表明預防PHN發生的關鍵時間是帶狀皰疹發病的1個月之內[5],因此本研究探討脈沖射頻聯合普瑞巴林早期治療急性期帶狀皰疹神經痛,觀察治療后疼痛減輕情況及PHN的發生情況,為臨床治療帶狀皰疹神經痛預防后神經痛提供理論依據。
方 法
1.一般資料
本研究已經本院倫理委員會審核并通過。選擇本院疼痛科2015年1月至2017年12月確診為新發的帶狀皰疹神經痛病人150例,年齡60~89歲。嚴格掌握入選病人的納入標準和排除標準,入組選擇為專人使用隨機數字表法分配。
納入標準:年齡≥60歲,發病時間≤1個月,疼痛數字評分≥5分,皰疹位置發生于胸腰神經支配區。
排除標準:智力障礙、有精神疾患及不能配合治療者、嚴重心腦腎肝功能不全、凝血功能異常者、穿刺部位感染、口服普瑞巴林每日2次,每次150 mg出現明顯頭暈和嗜睡等不良中樞反應者,排除不能完成治療后3個月隨診的病人。
研究者均知曉治療方案并簽署知情同意書。常規基礎治療均采用抗病毒、營養神經、非甾體消炎鎮痛藥,特殊治療用隨機數字表法將病人隨機分為3組,每組50例:普瑞巴林組,住院期間病人調整普瑞巴林用量至每日2次,每次口服普瑞巴林150 mg;脈沖射頻組,住院期間根據皰疹皮損定位神經,實施病損背根神經節脈沖射頻治療;脈沖射頻 + 普瑞巴林組,住院期間病人每日普瑞巴林口服量調整至每日2次,每次150 mg后,根據皰疹皮損定位神經,實施病損背根神經節脈沖射頻治療。治療結束后病人出院,口服藥計劃包括普瑞巴林150 mg 每日2次,根據疼痛程度輔以鎮痛藥曲馬多(50~100 mg,每日1~2次),甲鈷胺(每次0.5 mg,3次/天),每周至疼痛門診復診根據疼痛程度調整藥物,并記錄出院后普瑞巴林組和脈沖射頻 + 普瑞巴林組的普瑞巴林每日口服量及用藥維持時間,記錄出院后三組病人曲馬多每日服用量及用藥維持時間。
2.脈沖射頻治療方法
根據皮損范圍使用CT引導定位病變神經根椎間孔,確定穿刺位置后局部消毒鋪巾,1%利多卡因局部麻醉后采用20G射頻套管針(Baylis,加拿大)經皮刺入椎間孔上緣后,連接射頻儀(Baylis,加拿大),分別應用50 Hz電流進行感覺功能刺激測試,0.3 V內復制出病變神經根區域麻刺感;2 Hz電流進行運動功能刺激測試,0.5 V內復制出病變神經根區域肌肉顫動后,給予42℃、120 s脈沖射頻治療3次。
3.疼痛數字評分及療效判定標準
(1)疼痛程度采用VAS評分法:0分為無痛,1~3分 輕度疼痛,可以耐受,疼痛不影響夜間睡眠;4~6分為中度疼痛,影響睡眠,需要加用止痛藥;7~10分為重度疼痛,嚴重影響生活。記錄治療前、治療后、治療后1個月、3個月的VAS評分。
(2)鎮痛藥曲馬多的用量和使用時間,起用量50 mg,每晚1次,根據疼痛程度逐步增加劑量至100 mg,每日2次。
(3)PHN發生率的評定:依據治療后3個月時的VAS評分,0~3分為痊愈;> 3分表示PHN發生,并計算發生率。PHN發生率(%)=(發生PHN的例數/總病例數)×100%。
4.統計學處理
采用SPSS 13.0進行統計分析,計量資料用均數±標準差(±SD)表示。采用ANOVA方差分析進行統計學處理,以P< 0.05為差異有統計學意義。計數資料采用頻數表示,采用卡方檢驗。
結 果
1.一般基礎資料比較
三組病人治療前年齡、性別、病程天數相比,差別無統計學意義(P> 0.05,見表1)。

表1 三組病人一般情況比較Table 1 General comparison among the three groups of patients
2.射頻治療電極位置情況
射頻治療的病人電極位置良好,所有病人50 Hz感覺測試,0.3 V內均復制出皰疹疼痛區域的麻刺感;2 Hz運動刺激測試,0.5 V內均可見皰疹區域肌肉顫動(見圖1)。
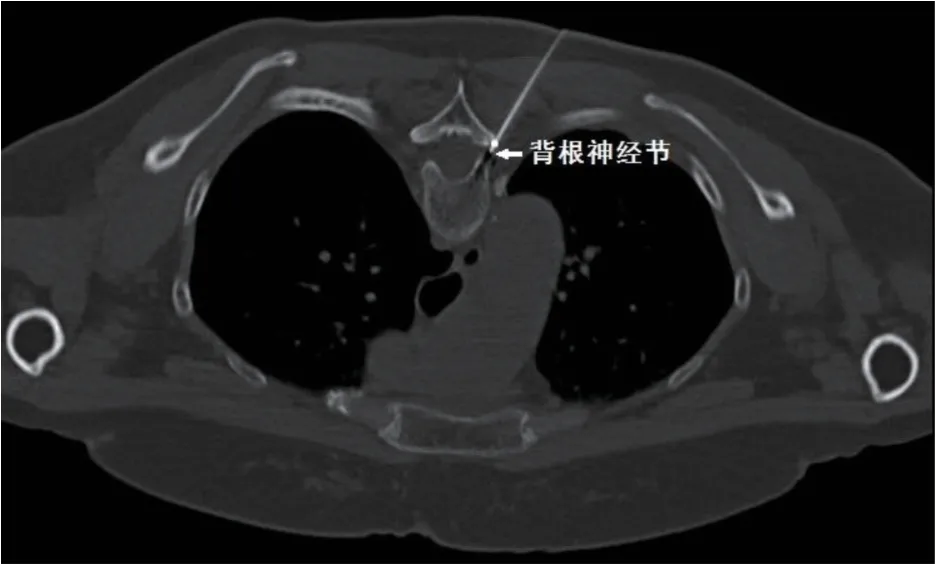
圖1 射頻穿刺針準確穿刺至左側胸脊神經背根神經節Fig.1 Radiofrequency puncture needle accurately punctured to the left thoracic dorsal root ganglion
3.疼痛評分情況
治療前三組病人VAS評分,組間差異無統計學意義。治療后1個月、治療后3個月射頻聯合普瑞巴林組VAS評分均低于普瑞巴林組(P< 0.01)及射頻組(P< 0.01)。治療后3個月射頻聯合普瑞巴林組病人VAS評分最低,單純普瑞巴林組VAS評分大于其余2組(見表2)。
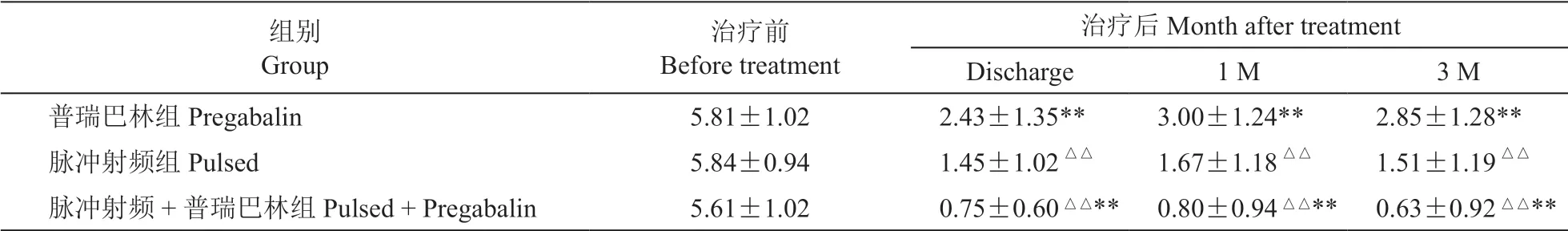
表2 病人不同時間點VAS比較Table2 VAS comparison of patients at different time points
4.三組病人普瑞巴林及鎮痛藥曲馬多的服用情況
治療后統計3個月內各組普瑞巴林及曲馬多每日的服藥量及服藥持續時間。與普瑞巴林組相比,射頻聯合普瑞巴林組每日普瑞巴林口服藥量小(P< 0.05)且服藥時間短(P< 0.01)。3組中,射頻聯合普瑞巴林組輔助鎮痛藥曲馬多每日用量小(P< 0.01),服藥時間短(P< 0.01,見表3)。
5.臨床療效
治療后3個月,普瑞巴林組2例病人出現劇痛,VAS > 7分,疼痛難忍;16例病人疼痛影響夜間睡眠,VAS > 3分,PHN的發生率為33.96%。射頻組無病人出現劇痛,6例病人疼痛明顯,VAS >3分,PHN的發生率為12.24%。射頻聯合普瑞巴林組2例病人疼痛明顯,VAS > 3分,PHN的發生率為3.92%,說明早期脈沖射頻聯合普瑞巴林臨床療效最好,可明顯降低病人的疼痛,并降低了PHN的發生率(見表4)。
討 論
臨床上帶狀皰疹后神經痛在60歲以上病人中的發病率高達60%~75%[6],治療方案包括抗抑郁藥、抗驚厥藥、微創神經介入等聯合用藥綜合治療,即使如此積極治療許多病人取得良好的短期效果,但長期療效不能維持,且病情極易反復[7,8]。
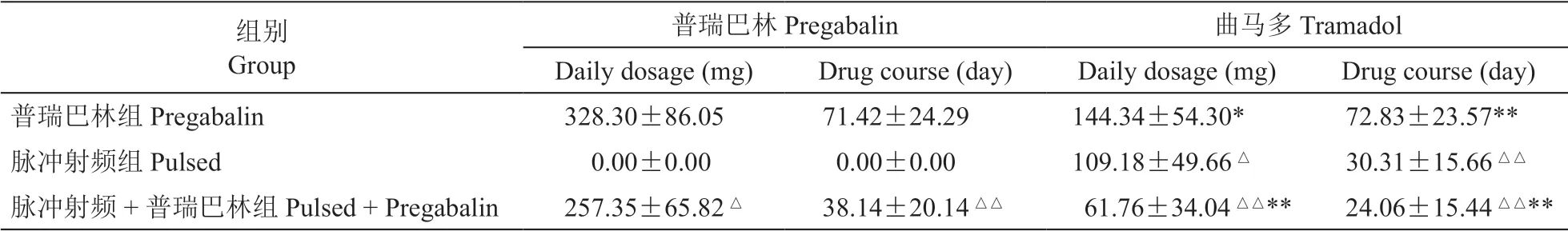
表3 病人藥物服用情況比較Table 3 Comparison of drug use in patients

表4 三組病人PHN發生率的比較Table 4 Comparison of the incidence of PHN among three groups
帶狀皰疹后神經痛的發生機制可能與急性期皰疹病毒損傷脊神經節,過程中未得到及時控制,使得脊神經節或顱神經節發生強烈且持續的炎性反應,出現膠原沉著以及瘢痕組織[9]。皰疹病毒的損害引起神經元在神經化學、生理學和解剖學上發生變化后,使得外周傷害性感受器敏感性增強,放大其傳入的疼痛信號,同時還影響到鄰近神經元,引起神經信號增強并上傳至脊髓及脊髓以上痛覺相關神經元,引起神經元興奮性異常升高或突觸傳遞增強,放大了疼痛信號的傳遞,出現神經元的自發性放電活動增多、感受域擴大、對外界刺激閾值降低、對閾上刺激的反應增強等病理生理過程。持續增強的信號還會引起脊髓及脊髓以上水平神經結構和功能的改變,引起中樞敏化,這也是臨床上帶狀皰疹神經痛表現為自發性疼痛(spontaneous pain)、痛覺過敏 (hyperalgesia)、痛覺超敏 (allodynia) 等現象的原因。隨著炎性反應的持續,傳入纖維變性壞死,中樞神經元發生“去傳入”現象,引起繼發性中樞神經元興奮性升高,類似正反饋,信號持續增強,此為PHN可能的病理生理機制,PHN疼痛遷延不愈的臨床表現也皆源于此。
依據帶狀皰疹后神經痛發生的病理生理過程,若在皰疹急性期病人中,尤其是年齡超過60歲、皰疹皮損范圍較大、皰疹急性期疼痛劇烈、頭面部或骶區等特殊部位的皰疹、急性皰疹超過2周仍有明顯疼痛的病人發展為PHN的概率較高,在這部分病人中采用積極聯合抗神經病理性疼痛藥物及微創神經介入治療,對于減輕病毒損傷神經的程度、緩解帶狀皰疹神經痛應該有明顯的臨床效果[10]。本研究證實射頻聯合普瑞巴林應用于上述急性期皰疹神經痛有發展為PHN趨勢的胸腰部皰疹病人臨床效果顯著,除此之外還發現此種聯合措施也可明顯降低急性期帶狀皰疹發展為PHN的概率。既往研究可知,普瑞巴林是新型γ-氨基丁酸 (γ-aminobutyric acid, GABA)受體激動劑,通過抑制外周和中樞神經系統電壓依賴性鈣通道突觸前α2-δ亞單位,減少Ca2+內流至神經末梢,減少興奮性遞質谷氨酸鹽、去甲腎上腺素、P物質等的釋放,從而達到抑制神經元興奮性的目的,減少神經損傷后出現的自發痛及痛覺超敏[11],也就是說普瑞巴林是通過抑制中樞敏化達到減輕疼痛的目的,有效控制神經病理性疼痛[12];而脈沖射頻主要是通過調節神經功能減少神經異位放電達到治療疼痛且不損傷神經,屬于“神經功能調節治療”,促進損傷神經恢復,是目前微創治療神經源性疼痛的最有效方法之一[13~15]。在治療神經源性疼痛的臨床應用中,通過射頻針輸出超高頻的無線電波,準確定位受損的感覺神經,然后通過射頻治療儀向射頻針尖垂直前方的神經組織內間斷發出頻率在300~500 kHz之間的脈沖式電流,使神經組織附近形成高電壓,但脈沖射頻的最高溫度≤42℃,42℃的溫度不會破壞運動神經功能,其產生的能量達不到蛋白凝固的溫度,不會破壞神經沖動傳遞的解剖基礎[16],從而阻斷或改變受損神經的神經異常傳導。本研究中通過在急性期內早期聯合應用脈沖射頻和普瑞巴林,結果發現既可明顯減輕疼痛,又可減少PHN的發生。
綜上所述,本研究結果觀察了急性期內帶狀皰疹神經痛有發展為PHN傾向的病人早期聯合應用脈沖射頻和普瑞巴林,可明顯減輕疼痛,同時對臨床預防PHN的發生也具備指導意義。

