體重指數與剖宮產腰硬聯合麻醉起效時間的關系
楊也天,張 雪,張富榮
(昆明醫科大學附屬延安醫院 麻醉科,云南 昆明 650051)
腰硬聯合麻醉具有作用迅速、阻滯滿意、鎮痛肌松效果確切的優點,在沒有禁忌癥的情況下,因其在剖宮產手術中具有較好的安全性而運用廣泛[1,2]。腰硬聯合麻醉的麻醉起效時間影響因素眾多,腦脊液震蕩可能是重要的機制之一。由于某些特殊的原因,孕婦在妊娠后期的體重及體重指數(BMI)發生明顯變化,這可能會對麻醉平面產生影響,具體影響及作用效果尚不得而知。本研究旨在分析研究體重指數對剖宮產手術需要達目標平面的麻醉起效時間的影響,從而進一步為臨床工作提供更多的證據支持。
資料與方法 一、一般資料 昆明市延安醫院2017年4月-2017年7月施行腰硬聯合麻醉剖宮產術的產婦120例。選取標準:單胎,年齡22~35歲,孕周37~41周,身高155~170cm,體重55~85kg,ASAⅠ或Ⅱ級,按體重指數將其分組A組(BMI 28kg/m2),B組(BMI>28kg/m2),每組60例。
二、麻醉方法 麻醉前測定產婦身高體重并記錄,患者入室后接多功能監護儀監測ECG,HR,SpO2,右上肢無創血壓監測。開放左側肘正中靜脈,靜脈滴注地塞米松6mg,VitC針1g,肌苷針0.3g。手術床處于水平位,產婦取左側臥位,屈膝弓背姿勢,堅持無菌原則規范消毒,正確定位L3-4間隙垂直定位點正中進針,見腦脊液流暢,緩慢抽取1mL腦脊液稀釋0.75%布比卡因2mL成3mL0.5%等比重布比卡因,在11~15s內向蛛網膜下腔注入0.5%等比重布比卡因注藥量11~12.5mg。快速硬膜外穿刺置管,翻身為平臥位并嚴格監測麻醉平面上升情況并記錄,同時面罩吸氧,氧流量4.0L/min,注意仰臥位低血壓的發生,全程嚴密監護并對癥處理維持產婦生命體征平穩。
三、觀察指標 收集相關資料包括產婦年齡,孕齡,ASA分級,剖宮產史,水腫情況,身高,體重,體重指數,腹圍,G7到骶髂距離,布比卡因給藥劑量,布比卡因推藥時間,麻醉起效時間即蛛網膜下腔注藥畢至麻醉平面達目標平面T6-7所需時間等。
四、統計分析 采用SPSS17.0統計軟件進行數據分析,計量資料用均數±標準差(±s) 表示,組間比較采用獨立樣本t檢驗。計數資料比較采用χ2檢驗。采用相關性分析求出兩變量各組及總體數據之間的相關系數r及相關指數r2。
結 果 一般情況比較 2組產婦中無1例產婦或新生兒死亡。2組產婦年齡、孕齡、身高、水腫、ASA分級、剖宮產史、G7到骶髂距離等資料的差異均無統計學意義。與A組相比,B組產婦腹圍明顯較高 (P<0.01),體重較大 (P<0.01),見表1。
二、麻醉相關數據比較 2組產婦布比卡因給藥劑量差異無統計學意義;B組麻醉起效時長明顯較A組麻醉起效時長要短(P<0.01),見表2。
三、體重指數(BMI)與麻醉起效時間的關系A,B 2組數據相關性分析發現:A組(r=-0.531,r2=0.282;P=0.006<0.01),B組(r=-0.573,r2=0.328<0.5,P=0.003<0.01);全部數據分析發現,r=-0.724,r2=0.524>0.5,P<0.0001<0.01。組內數據提示,BMI與麻醉起效時間具有中度的負性相關關系(0.7|r|0.4,P<0.01);全體數據顯示,BMI與麻醉起效時間明顯負相關,且具有高度相關關系(|r|>0.7,r2>0.5,P<0.01)。
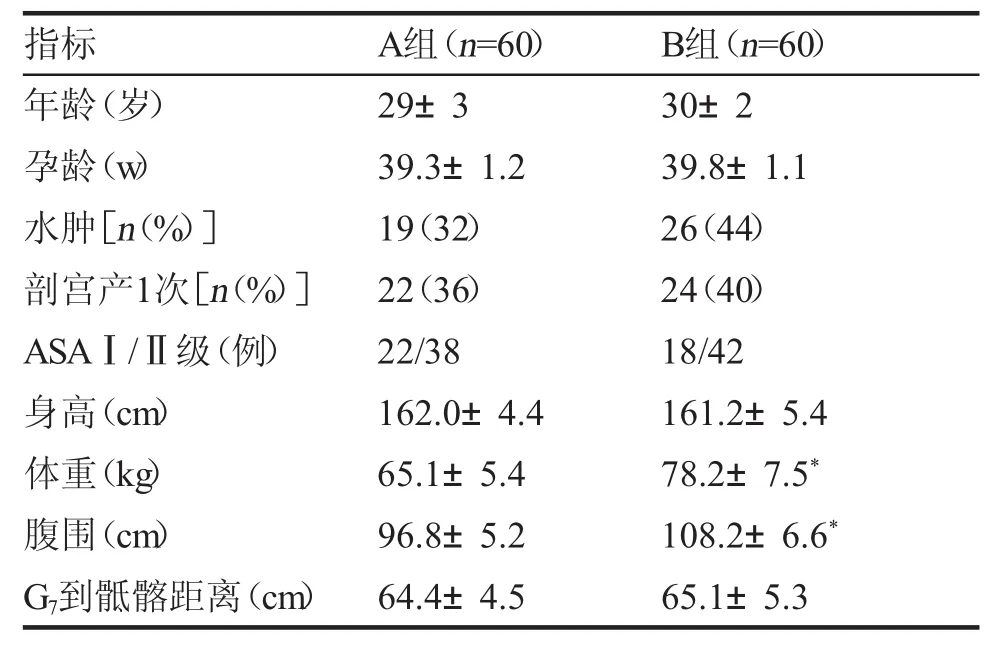
表1 2組產婦術前一般情況比較
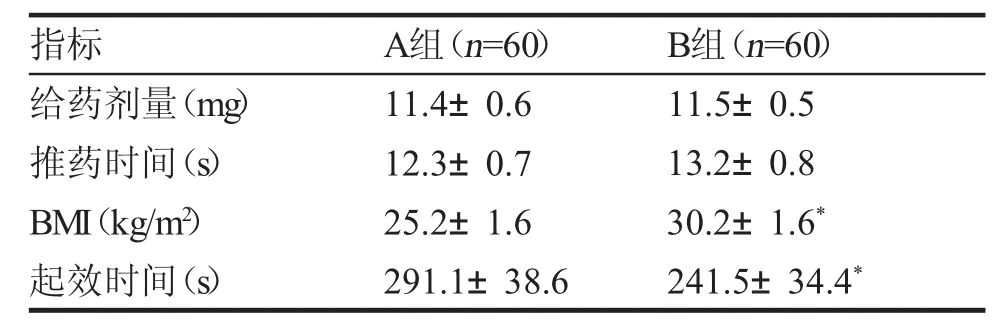
表2 2組產婦麻醉相關因素比較

表3 2組產婦血流動力學比較
四、患者BP,HR,SpO2的指標變化 A,B2組患者的BP,HR,SpO2在基礎(t0),蛛網膜下腔給藥后5min(t1),10min(t2)的時刻的數據均沒有統計學差異(P>0.05),見表3。
討 論 隨著國家部分地區二胎政策的開放,急診剖宮產隨之增多。有研究表明隨著胎兒宮內窘迫的時間越長,新生兒窒息率越高[3]。麻醉效果是剖宮產手術質量的關鍵因素。麻醉起效時間的長短也關乎急診胎盤早剝及胎兒窘迫等產婦安全及新生兒圍術期不良預后的風險高低。
產婦BMI與腹圍之間具有顯著相關性(P<0.01),具體數據如下:A 組 (r=0.699<0.7,r2=0.488<0.5)(P=0.0001<0.01),B 組 (r=0.526<0.7,r2=0.276<0.5)(P=0.007<0.01),全部數據(r=0.731>0.7,r2=0.535>0.5)(P<0.0001<0.01)。可見:組內BMI與產婦腹圍大小均有中度的正性相關性(P<0.01),而整體數據顯示BMI與產婦腹圍明顯正相關 (P<0.01),且相關程度較高 (r>0.7,r2>0.5)。可知,在一定范圍內,體重指數數值越大,其腹圍數值越大。一定程度上看起來越胖的產婦,其懷孕腹部大小越明顯。另在BMI分組基礎上分析腹圍和起效時間關系,數據可得組間數據無統計學差異:A組(r=0.310,r2=0.096)(P=0.132>0.05),B組(r=0.258,r2=0.067)(P=0.213>0.05);整體數據得(r=0.503<0.7,r2=0.253<0.5)(P<0.0001<0.01),知 在一定程度上腹圍與麻醉起效時間呈中度正性相關關系,腹圍越大,達目標麻醉效果所需時間越長。然本研究結論BMI與起效時間具有負性相關性,而BMI與腹圍具有顯著正性相關性,這可能與腦脊液的震蕩有關。
此外,影響麻醉效果的因素眾多,腦脊液流動暢否以及回抽速度快慢、手術翻平時間長短、麻醉后術前體位的調整、產婦間腰曲的差異、術前血管活性藥物的使用情況等都會影響到腦脊液的振蕩,從而影響到麻醉平面的上升以及BMI和起效時間之間的相關性。有報道腰硬聯合麻醉中不同腦脊液回抽量、回抽速度對痛覺阻滯平面、血壓、HR的影響較小。但腦脊液流速對麻醉平面和麻醉效果產生明顯影響[4,5],本研究均為緩慢回抽,并未精確監測腦脊液流速;麻醉翻平時間目前尚未見明確報道,本研究資料也未明確指示并記錄其允許時間范圍以及在不同時間范圍翻平對麻醉效果影響的統計學差異。麻醉后根據實際情況對產婦體位不同時間段的調整也是對麻醉效果的一項重要影響因素,具體所產生的影響大小也尤未可知。
總之,在急診剖宮產中,麻醉起效時間結果數據是多因素綜合作用的結果,但在相同條件下,體重指數明顯增大的患者,蛛網膜下腔注藥速度可適當放慢,也可以在較短的時間內達到能夠滿足手術需要的麻醉阻滯平面。

