內鏡下引流管置入輔助治療食管癌術后吻合口瘺的臨床觀察
謝招飛 江 艷 陳素玉 張 宇 施 宏
(福建省腫瘤醫院、福建醫科大學附屬腫瘤醫院內鏡科,福州市 350014)
吻合口瘺是食管癌術后常見的嚴重并發癥,國內文獻報道發生率為3%~5%[1],處理不當易造成患者死亡。以往常采取外科治療處理,但成功率并不高,而且易再次出現吻合口瘺。近年來,內鏡治療技術的興起為食管癌術后吻合口瘺患者提供了更多的保守治療機會。現對內鏡下瘺口置入引流管治療[2-3]食管癌術后吻合口瘺的臨床價值進行探討。報告如下。
1 資料與方法
1.1 臨床資料 選擇2012年1月至2019年2月在我院胸外科住院治療的食管鱗癌行食管胃吻合術后出現吻合口瘺的30例患者為研究對象。患者年齡51~69歲,其中男19例,女11例;26例行頸部吻合,4例行胸內吻合。患者于術后7~15 d出現吻合口瘺,瘺口直徑為0.5~2.0 cm。全部病例經胃鏡檢查及造影證實為食管胃吻合口瘺,均予禁食、胃腸減壓、靜脈營養、抗感染、胸腔閉式引流等處理。
1.2 方法 胃鏡進至吻合口,明確瘺口位置后,將引流管(復爾凱鼻腸管,外徑0.33 cm,長1.3 m,頭端開放)經鼻腔插入至吻合口上方,在胃鏡直視下將引流管置入瘺口(圖1~圖2),體外固定于一側鼻孔旁,再用細繩將體外剩余營養管繞于頭部一側固定,防止移位,經引流管將膿液抽出送細菌培養及藥敏試驗,以便于選擇合適的抗生素。每日早晚予500 mL生理鹽水沖洗1次,邊沖洗邊抽吸,直至抽吸液體澄清,并于沖洗后接負壓吸引。治療過程中行胸部CT檢查了解膿腔的變化及引流管位置,并根據情況調整引流管位置,如膿腔情況穩定,引流量逐漸減少,患者體溫及血象恢復正常,可將引流管每周退2 cm直至膿腔閉合,最后拔出引流管。
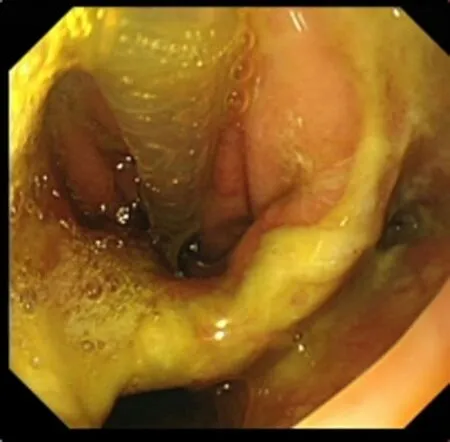
圖1 吻合口瘺
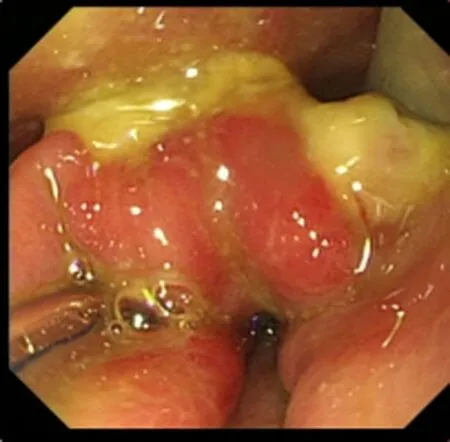
圖2 鼻瘺口引流
1.3 觀察內容 監測患者引流液的引流性狀、引流量,以及患者生命體征、血象,用以調整引流方案。
2 結 果
30例患者從治療開始至經造影證實瘺口愈合,并進流質飲食的時間為30~45 d,全部治愈出院。
3 討 論
吻合口瘺是食管癌術后的嚴重并發癥,若不能采取及時有效的治療措施,患者可因長期無法進食、反復肺部感染及縱隔、胸腔感染等導致病情惡化,且再次手術的困難及危險性較大,而胸內吻合口瘺患者的死亡率高達50%[4]。因此,及時發現吻合口瘺并采取合適的治療方法對降低死亡率至關重要。
食管癌術后吻合口瘺的治療原則為保證引流通暢、控制感染、改善全身情況等,其中保證引流通暢最為重要。一旦確診吻合口瘺,應立即放置胸腔閉式引流管,如為術后早期瘺(小于3 d),胸腔閉式引流管還未拔除;如為中晚期瘺,則大多已形成膿腔包裹,則需重新放置胸腔閉式引流管。在CT定位下能準確放置引流管至膿腔相對低位,可以確保引流通暢。
內鏡下輔助治療食管癌術后吻合口瘺的方法有很多,如鈦夾或內鏡吻合夾夾閉瘺口、荷包縫合閉合瘺口、一次性覆膜支架封堵瘺口、生物蛋白膠封堵瘺口等,各有其適應證,對于較小的、新鮮的瘺口,周圍組織彈性較好,可行鈦夾、內鏡吻合夾、荷包縫合等方法封閉瘺口,但對于瘺口大、周圍組織水腫僵硬者,常規的縫合手段并不可靠,而覆膜支架的置入可以使食物、分泌物等無法從瘺口進入氣管、縱隔以及胸膜腔內,有助于減輕污染,利于瘺口愈合。但也存在支架貼壁不嚴、瘺口封堵不完全等缺點,尤其是頸段高位吻合口瘺緊鄰食管上段、梨狀窩,支架置入后患者可能會出現吞咽功能紊亂,耐受性差,從而限制了支架的應用。
內鏡下經瘺口置入引流管,配合胃腸減壓及胸腔閉式引流,既可引流又可沖洗,從而減輕了消化液對瘺口組織及胸腔內臟器的腐蝕,改善了吻合口局部水腫,利于感染的控制和瘺口及膿腔的縮小,且不受瘺口大小及吻合口位置的限制,治愈率高,大大縮短了患者的住院時間,并降低治療費用。
總之,食管癌術后吻合口瘺的治療中,充分引流和良好的營養支持是治療成功的重要環節[5]。內鏡下經瘺口置入引流管輔助治療吻合口瘺是一種安全、有效的治療方法,值得臨床上推廣應用。

