單操作孔胸腔鏡與雙操作孔胸腔鏡肺葉切除術治療早期肺癌的療效比較
肖邦友 楊遜軍 鄧宇江
(廣西賀州市人民醫(yī)院心胸外科,賀州市 542899)
肺癌是發(fā)病率和死亡率增長最快的惡性腫瘤,其發(fā)生與長期吸煙有密切關系[1-3]。肺癌的早期癥狀常較輕微,甚至患者可無任何不適,此時是治療該病的最佳時期。隨著病情進展,患者極易出現(xiàn)咳嗽、痰中帶血、咯血、胸悶胸痛、聲音嘶啞等,嚴重影響患者的生活質量,甚至危及生命安全[4]。目前臨床上其治療手段主要有化療、放療和手術治療,其中肺葉切除術是治療早期肺癌的有效方法。傳統(tǒng)的全胸腔鏡下肺葉切除術常通過2個或2個以上的操作孔進行手術。有研究報道[5],第2個操作孔即副操作孔通常位于肩胛下,該位置神經(jīng)組織分布較豐富,肌肉層次多,易造成止血困難、縫合困難、術后出血、感覺障礙,加重患者疼痛。隨著近年來微創(chuàng)技術的快速發(fā)展,全胸腔鏡下單操作孔肺葉切除術治療早期肺癌得到廣泛應用,且效果良好[6]。鑒于此,本文對比觀察全胸腔鏡下單操作孔與雙操作孔肺葉切除術治療早期肺癌的療效。現(xiàn)將結果報告如下。
1 資料與方法
1.1 一般資料 納入標準:經(jīng)胸部CT、MRI檢查確診為早期肺癌;腫瘤最大直徑<5 cm;術前未接受化療、放療等治療。排除標準:不能正常溝通;有手術禁忌證;凝血功能障礙;合并有心肝腎等其他系統(tǒng)嚴重疾病。根據(jù)納入、排除標準,回顧性分析2017年7月至2019年2月我院收治的75例早期肺癌患者的臨床資料,其中接受單操作孔胸腔鏡下肺葉切除術治療的33例為單孔組;同期接受雙操作孔胸腔鏡下肺葉切除術治療,且一般資料與單孔組均衡可比的42例患者為雙孔組。單孔組男16例,女17例;年齡44~77(60.47±8.37)歲;腫瘤分型:周圍型32例,中央型1例;腫瘤直徑0.8~4.0(2.41±0.91)cm。雙孔組男21例,女21例;年齡44~77(60.51±8.42)歲;42例均為周圍型;腫瘤直徑0.8~4.0(2.38±0.89)cm。兩組患者的一般資料比較,差異無統(tǒng)計學意義(均P>0.05),具有可比性。
1.2 方法
1.2.1 單孔組 接受全胸腔鏡下單操作孔肺葉切除術進行治療。具體步驟如下:患者取健側臥位,接受全身麻醉,給予健側單肺通氣。選擇第7、8肋間,腋中線后做1.5 cm左右的切口作為鏡口;第4、5肋間,腋前線做3.0 cm左右的切口作為操作孔。利用30°鏡經(jīng)鏡口觀察確定病變部位,接著用內鏡切割縫合器切斷肺葉動靜脈、支氣管、肺裂等,并用Hem-o-lok閉合支氣管動脈等小血管或進行縫線結扎,然后把肺葉裝入手套內從操作孔取出,并進行系統(tǒng)性淋巴結清掃,在鏡口置入胸腔引流管,最后縫合切口,結束手術。
1.2.2 雙孔組 接受全胸腔鏡下雙操作孔肺葉切除術進行治療。具體步驟如下:選擇第7、8肋間,腋中線后做1.5 cm左右的切口作為鏡口;第4、5肋間,腋前線做3.0 cm左右的切口作為主操作孔;第7、8肋間,腋后線與肩胛下角線間做1.5 cm左右的切口作為副操作孔。利用30°鏡經(jīng)鏡口觀察確定病變部位,接著用內鏡切割縫合器切斷肺葉動靜脈、支氣管、肺裂等,并用Hem-o-lok閉合支氣管動脈等小血管或進行縫線結扎,然后把肺葉裝入手套內從操作孔取出,并進行系統(tǒng)性淋巴結清掃,在鏡口置入胸腔引流管,最后縫合切口,結束手術。
如腫瘤較小,兩組均先行腫物楔形切除確定為肺癌再行肺葉切除加系統(tǒng)性淋巴結清掃;如腫瘤較大無法楔形切除,則直接行肺葉切除,確定為肺癌后再加系統(tǒng)性淋巴結清掃。淋巴結清掃右側為2、3A、4、7、8、9、10、11組,左側為4、5、6、7、8、9、10、11組。
1.3 觀察指標 記錄兩組患者的術中出血量、手術時間、淋巴結清掃數(shù)量、術后第2天胸腔引流量、術后住院時間。利用肺功能檢測儀測試兩組患者術后2周的最大呼氣流量(peak expiratory flow,PEF)、用力肺活量(forced vital capacity,F(xiàn)VC)和1s用力呼氣容積(forced expiratory volume in the first second,F(xiàn)EV1)。利用視覺模擬評分法(visual analogue scale,VAS)對兩組患者術后1 d、3 d、7 d的疼痛程度進行評分,分值范圍為0~10分,評分越高其疼痛程度越嚴重。記錄兩組患者術后并發(fā)癥,如肺不張、肺漏氣、切口感染、心房纖顫、肺部感染等。
1.4 統(tǒng)計學分析 運用SPSS 18.0統(tǒng)計學軟件分析數(shù)據(jù),計數(shù)資料用例數(shù)(n)或百分率(%)表示,組間比較用χ2檢驗;計量資料用均數(shù)±標準差(x±s)表示,組間比較用t檢驗。以P<0.05表示差異有統(tǒng)計學意義。
2 結 果
2.1 各項臨床指標比較 單孔組術中出血量、胸腔引流量明顯少于雙孔組,手術時間、術后住院時間明顯短于雙孔組,差異均有統(tǒng)計學意義(均P<0.05)。兩組淋巴結清掃數(shù)量差異無統(tǒng)計學意義(P>0.05)。見表1。

表1 兩組患者各項臨床指標比較 (x±s)
2.2 術后2周的肺功能指標比較 術后2周,單孔組PEF、FEV1/FVC均明顯高于雙孔組,差異均有統(tǒng)計學意義(均P<0.05)。見表2。
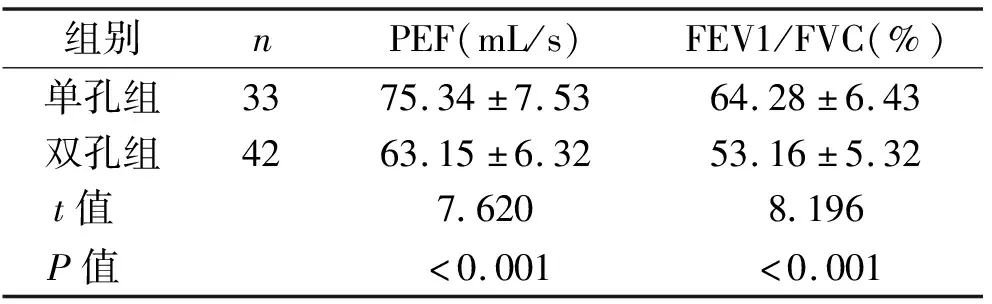
表2 兩組患者術后2周的肺功能指標比較 (x±s)
2.3 VAS評分比較 單孔組術后1、3、7 d的VAS評分均明顯低于雙孔組,差異均有統(tǒng)計學意義(均P<0.05)。見表3。
表3兩組患者術后1、3、7d的VAS評分比較 (x±s,分)

組別n術后1d術后3d術后7d單孔組335.24±1.253.78±0.852.13±0.51雙孔組428.51±1.826.57±1.364.03±0.91t值 8.81110.30210.733P值 <0.001<0.001<0.001
2.4 術后并發(fā)癥情況比較 單孔組術后并發(fā)癥發(fā)生率為12.12%,明顯低于雙孔組的33.33%,差異有統(tǒng)計學意義(P<0.05)。見表4。

表4 兩組患者術后并發(fā)癥發(fā)生率比較 [n(%)]
3 討 論
近年來,環(huán)境污染及個人生活習慣改變等,逐漸成為誘發(fā)肺癌的重要因素,使得肺癌發(fā)病率和死亡率逐年增加。目前臨床上常采用手術治療肺癌,其中肺葉切除術是一種適用于周圍型肺癌、局限于肺葉內的不可逆病變的手術方式,被認為是治療早期肺癌的主要手段[7]。臨床上以往常采用多操作孔胸腔鏡肺葉切除術進行治療,但研究表明[8-9],多操作孔肺葉切除術的副操作孔多取腋后線與肩胛下角線間,該部位血管豐富、肌肉層次多,易致術中出血量大,且術后疼痛程度較嚴重,并發(fā)癥發(fā)生率高。
隨著微創(chuàng)技術的快速發(fā)展,為了減輕多操作孔肺葉切除術對患者的損傷,全胸腔鏡下單操作孔肺葉切除術應運而生,其因手術切口少,對患者神經(jīng)、肌肉、血管損傷較小,術后恢復快,受到醫(yī)學界的重視[10-11]。鑒于此,本文對比了全胸腔鏡下單操作孔與雙操作孔肺葉切除術治療早期肺癌的療效,對收治的75例早期肺癌患者的臨床資料進行回顧性分析。結果發(fā)現(xiàn),應用全胸腔鏡下單操作孔肺葉切除術治療的患者術中出血量、胸腔引流量明顯少于接受全胸腔鏡下雙操作孔肺葉切除術治療的患者,手術時間、術后住院時間明顯短于接受全胸腔鏡下雙操作孔肺葉切除術治療的患者(P<0.05)。且與全胸腔鏡下雙操作孔肺葉切除術相比,全胸腔鏡下單操作孔肺葉切除術的淋巴結清掃數(shù)量相近(P>0.05)。單孔組患者術后1、3、7 d的VAS評分均明顯低于雙孔組患者;術后2周的PEF和FEV1/FVC明顯高于雙孔組;術后并發(fā)癥發(fā)生率為12.12%,明顯低于雙孔組的33.33%(均P<0.05)。究其原因,單操作孔肺葉切除術切口少,且在術中減少了雙操作孔的調節(jié)角度和反復在操作孔中進出,從而減少對肌肉、血管、神經(jīng)及肺部的損傷,減輕了術后疼痛,促進肺功能恢復。由于雙操作孔肺葉切除術對患者手術創(chuàng)傷較大,術后疼痛嚴重,易使得患者術后不敢用力咳嗽和呼吸,許多分泌物不能及時排出,造成肺不張、肺部感染等并發(fā)癥[12]。
綜上所述,與全胸腔鏡下雙操作孔肺葉切除術相比,全胸腔鏡下單操作孔肺葉切除術的淋巴結清掃數(shù)量相近,且能夠明顯減少術中出血量,縮短手術時間和住院時間,減輕術后疼痛程度,降低術后并發(fā)癥發(fā)生率,值得在臨床上推廣。

