短暫性腦缺血發作早期繼發腦梗死的CT血管造影及血清CRP、D-D水平的研究▲
藍 玉 鐘 良 韋馨嫻 周少旦 李 寧 韋英海 鐘有安
(廣西醫科大學附屬民族醫院神經內科,南寧市 530001)
短暫性腦缺血發作(transient ischemic attack,TIA)是腦、脊髓或視網膜局灶性缺血所致,為未伴急性腦梗死(cerebral infarction,CI)的短暫性神經功能障礙[1]。TIA可反復發作,約1/3的患者會進展為繼發CI[2]。TIA與CI具有相似的發病機制及危險因素,其中血管動脈粥樣硬化性病變、炎性反應以及凝血-纖溶系統失衡與兩者的發病密切相關。CT血管造影(CT angiography,CTA)因對判定血管病變有較高的準確性而廣泛應用于動脈粥樣硬化性腦血管病的診斷。C反應蛋白(C-reactive protein,CRP)提示動脈粥樣硬化急性期炎癥反應,是判定病情嚴重程度的有效指標[3]。D二聚體(d-dimer,D-D)提示繼發性纖溶活性及血栓形成,是機體高凝狀態的敏感指標[4]。以上因素對TIA進展為CI有重要影響。目前臨床上缺乏對早期TIA進展為CI病情評價較可靠的指標和便捷方法。本研究比較單純TIA患者和TIA早期進展為CI患者的CTA結果及血清CRP、D-D水平變化,擬為臨床篩查TIA早期繼發CI提供參考。
1 資料與方法
1.1 研究對象 選擇2017年9月至2018年12月在我院神經內科住院的頸內動脈系統TIA患者79例為觀察對象。入選標準:頸內動脈系統TIA;符合TIA的診斷標準[1];經頭顱CT和(或)MRI檢查無新發CI及腦出血;均為TIA首發患者,且發病至入院時間為24 h內。排除標準:合并血液系統、嚴重心肝腎疾病、腫瘤以及其他慢性消耗性疾病;半年內有手術、外傷史;入院時有嚴重的意識障礙或存在嚴重合并癥;最近1個月內服用激素及其他免疫抑制劑。本研究經我院醫學倫理委員會批準,且患者或其家屬簽署知情同意書。其中早期(7 d內)繼發CI的18例為繼發CI組,其余61例為單純TIA組。單純TIA組男36例,女25例,年齡45~81(54.7±5.6)歲;繼發CI組男11例,女7例,年齡48~82(56.3±6.4)歲。兩組患者一般資料比較,差異無統計學意義(均P>0.05),具有可比性。
1.2 檢測方法與觀察指標
1.2.1 CTA檢測方法 采用西門子64層多層螺旋CT,管電壓120 kV,管電流150 mA,層厚0.625 mm,重建間隔0.5 mm,視野180 mm,矩陣512×512。掃描范圍:從主動脈弓至顱底Wills動脈環。通過高壓注射器經肘靜脈注射對比劑(碘海醇300 mg/mL),注射速率3.0~4.0 mL/s。將掃描數據傳至工作站進行分析,重建方法包括最大密度投影、多平面重建、容積重建、曲面重建。通過橫斷面圖像結合不同后處理重建技術對動脈狹窄程度、斑塊性質進行測定。動脈狹窄程度測量及分級:按北美癥狀性頸動脈內膜剝脫術研究方法確定血管狹窄程度[5-6]。狹窄率(%)=(狹窄遠端直徑-最小殘余直徑)/狹窄遠端直徑×100%。狹窄程度分為:輕度狹窄(1%~49%)、中度狹窄(50%~69%)、重度狹窄(70%~99%)和完全閉塞(100%)。斑塊性質[7]:軟斑塊(CT值<60 HU)、中等密度斑塊(CT值60~129 HU)、鈣化斑塊(CT值>130 HU)。混合斑塊為同一斑塊內見上述不同性質的斑塊(其中軟斑成分>20%),不穩定斑塊為軟斑塊、混合斑塊同時存在,穩定斑塊為中等密度斑塊、鈣化斑塊同時存在。側支循環形成評估[8]:一級側支循環評估前、后交通動脈,二級側支循環主要評估軟腦膜側支和眼動脈。依據側支循環形成情況分為有側支循環形成和無側支循環形成。
1.2.2 血清指標檢測方法 所有患者均在發病24 h內、第3天、第7天清晨抽取空腹肘靜脈血4 mL,采用全自動生化分析儀檢測血清CRP、D-D水平。
1.3 統計學處理 采用SPSS 13.0統計學軟件進行數據分析,計量資料用均數±標準差(x±s)表示,組間比較采用t檢驗;計數資料用例數(n)或百分率(%)表示,組間比較采用χ2檢驗。以P<0.05為差異有統計學意義。
2 結 果
2.1 頭頸部動脈狹窄程度比較 繼發CI組患者的頭頸部動脈狹窄程度重于單純TIA組,差異有統計學意義(u=4.758,P<0.001)。見表1。

表1 兩組患者頭頸部動脈狹窄程度比較 [n(%)]
2.2 側支循環及斑塊類型比較 單純TIA組側支循環形成40例(65.57%),繼發CI組側支循環形成4例(22.22%),差異有統計學意義(χ2=10.586,P<0.001)。單純TIA組發現穩定斑塊27個(中等密度斑塊18個,鈣化斑塊9個)、不穩定斑塊21個(軟斑塊12個,混合斑塊9個)。繼發CI組發現穩定斑塊2個(中等密度斑塊1個,鈣化斑塊1個)、不穩定斑塊15個(軟斑塊9個,混合斑塊6個)。
2.3 血清CRP、D-D水平比較 發病24 h內、第3天、第7天,繼發CI組患者血清CRP、D-D水平均明顯高于單純TIA組,差異有統計學意義(均P<0.05)。見表2、表3。

表2 兩組患者血清CRP水平比較 (x±s,mg/L)
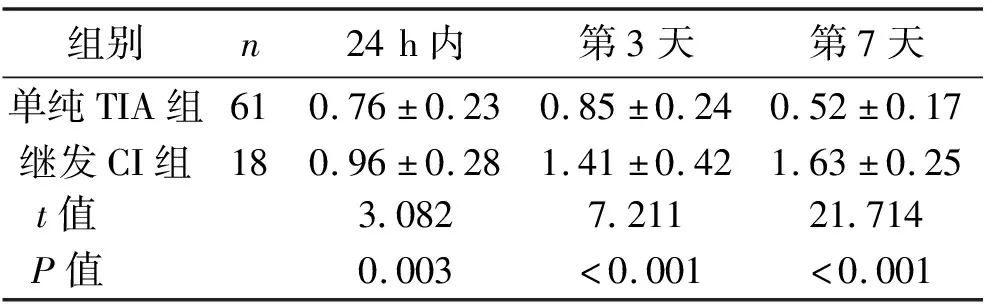
表3 兩組患者血清D-D水平比較 (x±s,mg/L)
3 討 論
TIA具有反復發作、自行緩解的特點,但部分患者短時間內可進展為CI而造成神經功能損傷。國外報道TIA 7 d內進展為CI的比例為8.0%,國內報道達24.4%[9-10],可見TIA患者為CI的高危人群,采取有效手段評估其危險因素并及時干預,對降低CI的發生率具有重要意義。動脈粥樣硬化引起的血管狹窄、斑塊脫落以及血流動力學異常與TIA繼發為CI密切相關。CTA作為一種無創、快速的檢查,不僅可顯示血管狹窄程度及側支循環形成情況,還可判斷血管壁斑塊性質,因而被廣泛應用于動脈粥樣硬化性腦血管疾病的病情評估中。
本研究中,CTA結果顯示繼發CI組患者頭頸部動脈狹窄程度明顯重于單純TIA組(P<0.05),說明動脈狹窄程度越嚴重,TIA繼發為CI的發生率越高。其主要原因考慮為當腦血管狹窄率<50%時,其仍可代償維持腦部充足血供,對腦功能影響較小;當狹窄率≥50%時,則腦部血流動力學受到影響而導致腦組織持續低灌注,造成TIA頻繁發作甚至CI的發生[11]。
研究指出,頭頸動脈狹窄患者發生急性缺血,若形成側支循環但開通不足時,可造成腦組織短暫缺血而發生TIA。但當側支循環衰竭或無法形成時則易導致CI,沒有側支循環的患者每年卒中發生率達32.7%[12]。本研究發現,繼發CI組患者側支循環形成率(22.2%)較單純TIA組(65.6%)低(P<0.05),提示無側支循環形成的TIA患者更易繼發為CI。
另外,動脈粥樣硬化斑塊的穩定性與TIA繼發為CI密切相關。混合斑塊、軟斑塊屬于不穩定斑塊,在血流沖擊下極易脫落造成血管栓塞;同時不穩定斑塊易發生破裂、潰瘍形成、高凝物質暴露造成血栓形成,從而加劇血管狹窄。本研究中,繼發CI組患者的頭頸部動脈粥樣硬化斑塊以不穩定性斑塊居多(88.2%),明顯高于單純TIA組(43.8%),提示不穩定斑塊也是TIA繼發為CI的重要危險因素。
TIA的發生、發展與動脈粥樣硬化程度有關,其核心是炎性反應,而CRP是機體炎癥反應的敏感指標。CRP通過激活補體使血管內皮損傷、斑塊破裂,促進血栓形成和進展,因此,其水平變化可在一定程度上反映動脈粥樣硬化的嚴重程度,可作為預測猝死發生、評估病情的良好指標。本研究中,繼發CI組患者血清CRP水平在發病后開始進行性升高,且發病24 h內、第3天、第7天均明顯高于單純TIA組(均P<0.05),提示CRP水平越高,炎性反應越劇烈,缺血程度越重,TIA繼發為CI的風險就越大,據此可作為評估TIA繼發IC的重要依據。
D-D是機體高凝狀態的敏感指標,其水平增高可損傷血管內皮,誘發血小板聚集而形成血栓;同時可繼發纖溶亢進導致高凝狀態而造成血栓形成。因此,D-D對于評估血栓性疾病病情有重要意義。本研究結果顯示,繼發CI組患者血清D-D水平在入院24 h內、第3天、第7天均明顯高于單純TIA組(均P<0.05),且持續處于高水平,說明繼發CI組患者纖溶活性顯著亢進,血栓形成范圍廣泛,更易發生CI,因此,D-D水平可作為TIA繼發CI的獨立危險因素。
綜上所述,相對于單純TIA,早期繼發為CI的患者其頭頸部動脈狹窄程度及斑塊的性質以及側支循環的形成與病情進展密切相關,且其血清CRP、D-D呈早期升高表現。臨床上對早期TIA患者應密切監測其血清CPR、D-D水平動態變化,并及早行CTA檢查評估頭頸部動脈狹窄程度、斑塊性質及側支循環形成情況,以便及早篩查出繼發為CI的高危患者;對于存在嚴重動脈狹窄及不穩定斑塊患者,應加強藥物治療穩定斑塊,以緩解病情惡化。因此,頭頸部CTA檢查結合血清CRP、D-D水平動態變化對評估TIA患者早期繼發CI有較好的評估價值,對臨床篩查高危患者、及早采取干預措施、改善預后有重要意義。

