精準減壓與全椎板切除減壓手術治療腰椎管狹窄癥的療效對比
楊洪佳,李榮文,周長友,魏剛
(本溪市第一人民醫院,遼寧本溪 117000)
腰椎管狹窄癥(lumbar spinal stenosis,LSS)是臨床常見的腰椎退行性疾病,患者以腰痛和下肢間歇性跛行等典型癥狀為主,對于保守治療無效者一般以手術為首選的治療方案[1]。全椎板切除減壓手術是LSS患者的經典術式,其療效可靠,減壓徹底,但該術式需廣泛切除棘間、棘上韌帶和棘突、全部椎板等結構,對脊柱后柱結構破壞較大,甚至引起少數患者下腰痛加重[2]。我院自2013-09-2015-09,對LSS患者采用精準減壓手術,取得較好療效,同時顯著減少了手術創傷,現與同期行全椎板切除減壓手術治療的此類患者進行分組對比研究,報告如下。
1 臨床資料
1.1 一般資料
收集我院2013-09-2015-09行減壓手術治療的LSS患者76例,依據手術方式將其分為兩組:其中行全椎板切除減壓手術41例,作為對照組;行精準減壓手術治療35例,作為觀察組。觀察組35例中,男 21例,女 14例;年齡 49-73歲,平均(62.5±7.1)歲;病程:1.8-6.5 年,平均(4.3±1.1)年;手術節段:單節段14例,雙節段21例。對照組41例中,男23例,女 18例;年齡 52-74歲,平均(63.8±5.9)歲;病程:2.1-8.4 年,平均(4.7±1.2)年;手術節段:單節段 18例,雙節段23例。兩組患者的性別、年齡、病程、手術節段等一般資料對比,差異無統計學意義(P>0.05)。
1.2 選擇標準
納入標準:①患者有腰痛伴下肢根性痛,或伴下肢間歇性跛行等癥狀,經X線、CT等影像學檢查,確診為LSS者;②其狹窄節段<3個;③經嚴格保守治療不少于3-6個月時間,但癥狀無明顯改善,需行后路減壓融合手術者;④隨訪時間不低于2年者。排除標準:①有脊柱結核、腫瘤和感染性疾病者;②腰椎局部有外傷或手術史者;③伴有嚴重骨質疏松癥,不宜行椎弓根釘內固定者;④伴有嚴重內科疾病,麻醉等級ASA評分在Ⅲ級以上者。
1.3 手術方法
兩組患者均由同一組術者進行手術,患者均取俯臥位,全身麻醉。觀察組:采用精準減壓手術,經C臂機進行手術節段與切口定位后,取后正中切口,逐層剝離皮膚、肌肉和筋膜組織,沿棘突鈍性分離至橫突根部,注意勿傷及棘上韌帶。擰入椎弓根釘,經C臂機透視確認螺釘位置良好后,進行精準減壓操作。術中結合患者的癥狀與影像學表現擬定減壓范圍:僅存在單側下肢癥狀者,將癥狀側的上位椎體下關節突、下位椎體上關節突的反折部分均予以切除,并將部分椎板、黃韌帶切除,擴大神經根管結構;若雙下肢均有癥狀、廣泛中央管狹窄,則選擇癥狀嚴重一側,將其上位椎體下關節突與其下位椎體的上關節突反折部分切除,以高速磨鉆輔助椎板咬骨鉗將該側椎板、黃韌帶切除,并將對側硬膜與黃韌帶分離,于椎板下潛行切除對側黃韌帶,并注意保留棘突、對側椎板和小關節結構。仔細探查對側神經根管,若有狹窄,則切除部分小關節以擴大神經根管。將硬膜囊與神經根牽開,徹底清除椎間盤和軟骨終板,以神經根松弛、硬膜囊恢復正常搏動判定為減壓良好。將術中切除的自體骨修剪成骨粒并填滿合適型號的椎間融合器內,將椎間融合器與剩余的自體骨均植入椎間隙。透視見椎間植骨位置良好后,以椎弓根釘棒加壓固定,放置負壓引流管,術畢。對照組:采用全椎板切除減壓術,采用后正中入路,剝離兩側骶脊肌至小關節,將棘間、棘上韌帶和兩側椎板、棘突切除,并保留小關節。將椎間盤、軟骨終板清除干凈,斜行45°將填滿自體骨粒的椎間融合器置入椎間隙內,雙側椎弓根釘棒加壓固定,常規放置負壓引流管,縫合切口,術畢。
1.4 觀察指標
(1)圍手術期:記錄兩組患者的手術時間、出血量、術后住院時間。(2)療效對比:記錄其術前、術后2年時的腰痛與腿痛VAS評分,以及Oswestry功能障礙指數(ODI)改善情況。(3)多裂肌變化情況:對其術前、術后2年進行腰椎MRI檢查,以手術節段MRI橫截面T2加權像進行觀察,以腰大肌信號為參照進行多裂肌信號強度進行評估(圖1),將其分為4級:0級正常(多裂肌與腰大肌信號相似);1級為輕度改變(多裂肌MRI信號輕度升高);2級為中度改變(MRI信號中度升高,且肌內出現脂肪化);3級為重度改變(MRI信號重度增高,且肌內廣泛脂肪化、出現肌萎縮),具體參照文獻[3]的標準。

圖1 腰椎多裂肌的MRI信號分級圖示
1.5 數據分析
本研究所有數據均以SPSS 19.0軟件包進行統計處理,其中計量數據采用t檢驗,計數資料行卡方檢驗,等級資料采用秩和檢驗,以P<0.05為差異有統計學意義;P<0.01為差異有顯著統計學意義。
2 結果
2.1 圍手術期比較
兩組患者均順利完成手術,與對照組相比,觀察組的手術時間較短,術中出血量較少,且術后住院時間明顯縮短,上述組間差異均有顯著的統計學意義(P<0.01),見表 1。
其中,觀察組1例、對照組2例術后并發腦脊液漏,均予以抗感染、頭低腳高體位等處理后康復;對照組1例術后出現術區感染,予以局部清創、抗生素治療后切口順利愈合。兩組并發癥對比,差異無統計學意義(P>0.05)。
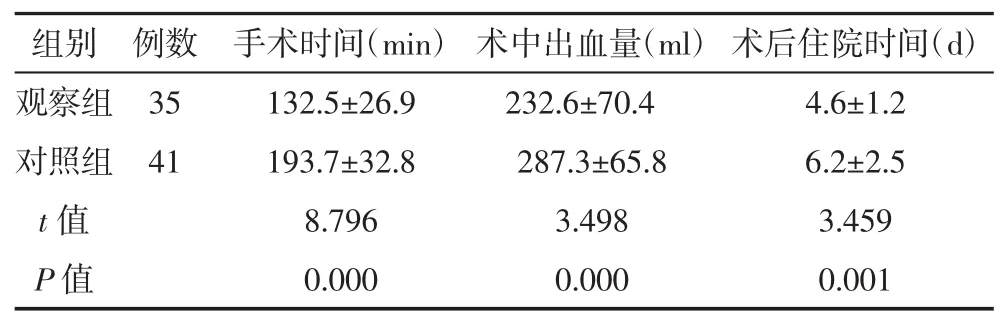
表1 兩組腰椎管狹窄癥患者圍手術期指標對比
2.2 組間療效比較
兩組患者術后2年時,其腰痛、腿痛VAS評分與ODI指數均獲顯著改善(P<0.05);組間對比,雖然術前各項指標無顯著性差異(P>0.05),但觀察組術后的腰痛VAS評分顯著優于對照組(P<0.05),見表 2-圖 2。

表2 兩組腰椎管狹窄癥患者手術前后VAS評分和ODI指數對比

圖2 LSS患者手術前后影像學圖片(2a-b:術前CT及MRI資料;2c-d:精準減壓手術后CT,提示L5右側椎板部分切除,左側椎板完整、兩側側隱窩充分減壓)
2.3 兩組多裂肌變化情況
兩組患者術前,其多裂肌MRI信號等級以0級和1級為主;術后2年時無一例0級,以2、3級為主,提示術后腰椎多裂肌均有明顯退變。組間對比,兩組術前的多裂肌MRI信號等級無顯著差異(P>0.05);但觀察組術后 3 級占 14.29%(5/35)、對照組占34.15%(14/41),其分布差異有統計學意義(P<0.05),見表 3。

表3 兩組手術前后多裂肌MRI信號分級對比
3 討論
LSS是中老年人常見的腰椎退行性病變,患者表現為長期反復發作的腰痛、下肢根性痛,甚至出現間歇性跛行癥狀,嚴重影響了日常生活。對于早期患者,一般以針灸、推拿、藥物封閉和理療等保守治療為主[4],對于上述保守治療無效者,既往以全椎板切除減壓手術為治療的“金標準”[5]。該術式不雖然減壓徹底,但廣泛切除了椎間盤與骨贅、腰椎韌帶復合體、椎板、黃韌帶和部分關節突關節等脊柱后柱結構,易引起術后醫源性腰椎不穩;且其術中出血量多,不利于患者早日康復。本研究中,采用該術式的對照組患者平均術中出血量達(287.3±65.8)ml,術后住院時間達(6.2±2.5)d。同時,因全椎板切除的手術范圍廣,術后易引起肌肉、硬膜出現瘢痕粘連,對硬膜造成束窄和牽拉,甚至引起醫源性腰椎管狹窄問題[6]。另外,LSS患者多為老年人,往往有多節段的腰椎管狹窄改變,而老年人基礎疾病較多,若均予以全椎板切除減壓,難免造成手術擴大化,無形中增加了手術風險。
為此,近年來學者們提出“精準減壓”的概念[7],即綜合患者術前癥狀、影像學檢查結果,僅針對病變責任區進行有限的椎板切除減壓,術中僅切除部分椎板、關節突和黃韌帶、椎間盤等結構,充分保留了棘突、大部分椎板和小關節結構,不僅最大限度保持了脊柱穩定性,同時亦避免了棘突韌帶復合體被破壞而導致椎旁肌退化的風險。關于精準減壓手術治療LSS的臨床報道較多,學者們對其減壓效果持肯定態度。其中,Fu等[8]進行的分組對照研究證實,有限椎板切除的減壓效果與全椎板切除相近,但手術時間更短、術中出血量亦明顯減少(P<0.05)。本研究中,亦得出相近的圍手術期對比結果(見表1)。Overdevest等[9]進行的多中心文獻薈萃分析認為,有限減壓可獲得良好的減壓效果,且對椎間穩定性維持較好,另外,患者術后的下腰痛改善較全椎板切除減壓術更為明顯。
本研究的分組對比結果顯示,兩種手術后2年時的腿痛VAS評分和ODI指數均顯著改善,且改善程度相近(P>0.05);但觀察組腰痛VAS評分更低,與Overdevest等[9]的報道保持一致。我們分析其原因,精準減壓的手術范圍明顯減少,對腰椎后部結構起到一定保護作用,且降低了術后椎旁肌退化的風險,腰痛改善更為顯著。本研究中,我們參照梁安靖等[3]的多裂肌退變評定方法,采用MRI信號分級為依據,將其分為0-3級,3級為嚴重退變,0級為正常多裂肌MRI信號。結果發現,觀察組術后2年時,其多裂肌退變1級占比37.14%(13/35)、2級占48.57%(17/35),3級僅占 14.29%(5/35);而對照組中,1 級僅占21.95%(9/41)、2 級占 43.90%(18/41),3 級則高達34.15%(14/41)。結果可見,觀察組術后2年的3級退變率顯著低于對照組(P<0.05),證實了精準減壓手術的優勢。近年來,較多學者認為椎間植骨融合手術可加速鄰近節段退變[10-11],但椎間融合可重建脊柱穩定性和保持脊柱的生理曲度,有利于恢復并保持椎間隙高度和椎間孔高度,達到神經根的徹底減壓目的,因此本研究的2種術式均予以植骨融合處理,以確保手術效果。
綜上所述,與全椎板切除減壓手術相比,精準減壓手術治療LSS患者的減壓效果可靠,可減少術中出血量、縮短住院時間,減輕術后多裂肌的損傷,較好地保留了脊柱后柱結構的完整性,符合“精準脊柱外科手術”的倡導理念。

