早期康復訓練聯合行為學療法對老年腦卒中偏癱患者運動功能恢復的影響
金維敏
偏癱屬于腦卒中后常見后遺癥,大部分患者均存在不同程度的肢體功能障礙,步行能力降低,嚴重影響患者的日常生活能力與生活質量,早期康復治療對腦卒中偏癱患者的肢體功能與步行狀態具有改善作用,但腦卒中偏癱患者往往會出現偏側空間失認癥,無法利用與整合身體或環境一側的知覺,無法注意到來自對側的感覺,且空間定位能力異常,而單純早期康復訓練難以改善此癥狀,需采取更為有效的治療方法提高內源性定向注意力與對忽略側空間的自主性,改善預后[1-2]。本研究在早期康復訓練基礎上聯合應用行為學療法,旨在探討對老年腦卒中偏癱患者運動功能與步行能力的影響。現報告如下。
1 資料與方法
1.1 一般資料 選擇2015年5月至2016年5月在我院治療的43例老年腦卒中偏癱患者作為對照組,男25例,女18例;年齡60~78歲,平均年齡(69.27±3.12)歲;病程16~28 d,平均病程(22.21±2.03)d;發病原因:腦出血22例,腦梗死21例。選擇2016年6月至2017年6月在我院治療的43例老年腦卒中偏癱患者作為觀察組,男24例,女19例;年齡61~79歲,平均年齡(69.44±3.02)歲;病程17~29 d,平均病程(22.35±1.94)d;發病原因:腦出血23例,腦梗死20例。兩組一般資料相比,差異無統計學意義(P>0.05),具有可比性。本研究經我院倫理委員會批準,患者同意參與本研究并簽署知情書。
1.2 納入與排除標準 納入標準:①經頭部CT與MRI檢查確診。②初次發作。③病發前精神正常,溝通能力正常。排除標準:①既往有癲癇、軀體功能障礙。②近期服用過抗抑郁或鎮靜類藥物。③并發蛛網膜下腔出血,病情加重。④合并有嚴重心、肺、腎等功能障礙。
1.3 方法 對照組實施基礎護理與早期康復訓練,病情早期定時為患者翻身,預防壓瘡與肺部感染,調整適當體位,保護各關節,避免下肢外旋或內翻,預防半脫位、攣縮、粘連,防止骨盆前傾,髖關節外展、外旋;病情穩定48 h后,實施針對性肢體功能鍛煉,對各關節進行多方位運動,3~4次/d,10~20 min/次,以健側帶動患側,對肩關節及肩部進行Bobath握手訓練,床上橋式訓練,翻身訓練,坐位訓練,立位訓練,循序漸進,逐漸練習步行與上下樓梯以及日常生活能力訓練,同時對語言功能障礙的患者,進行語言與功能訓練,給予心理疏導,提高康復訓練的信心。基于此,觀察組聯合實施行為學療法,具體內容為:①視覺訓練。根據患者興趣,通過讀書、看報等方式加強患者對空間掃描能力的訓練。②軀干旋轉訓練。在護理人員的指導下,分別取仰臥位、坐位、立位,由健側手帶動軀體向患側轉動,注意轉動幅度,不宜過大,以免造成機體損傷。③交叉促進訓練。由健側手完成患側活動與作用,鍛煉其協調能力。每項行為鍛煉每次持續15 min,2次/d,持續練習6個月。前期由專業醫護人員指導完成訓練,待患者熟練掌握及出院后由家屬監督、協助完成。
1.4 評價指標 ①比較兩組干預前與出院后3個月運動功能及步行能力,采用簡式Fugl-Meyer運動功能量表(FAM)[3]進行評估,總分100分,評分越高提示運動功能恢復越好。②采用功能性步行能力量表(FAC)[4]評估獨立行走能力,總分5分,分數越高表示獨立行走能力越強,步行狀態越好。③比較兩組干預前與出院后3個月偏側空間忽略情況,采用行為忽略試驗(BIT)與凱瑟琳-波哥量表(CBS)[5]進行評估,前者包括15項試驗,后者包括10項檢測項目,均有100分,分數越高表示患者空間忽略越嚴重。
1.5 統計學方法 采用SPSS 20.0統計學軟件,計量資料采用()表示,組間比較采用非獨立樣本t檢驗,組內用配對樣本t檢驗;以P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者干預前后FAM與FAC評分比較 觀察組干預后FAM、FAC評分均較對照組高,差異有統計學意義(P<0.05,表1)。
表1 兩組患者干預前后FAM與FAC評分比較() 單位:分
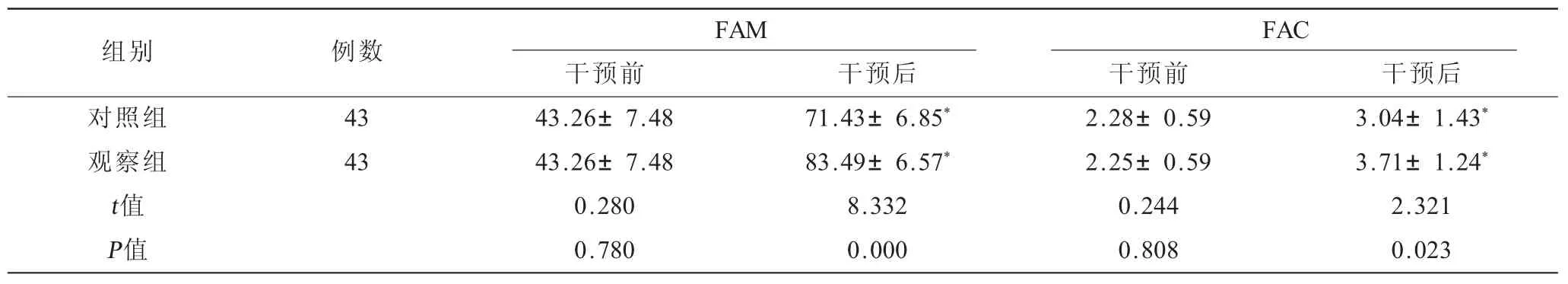
表1 兩組患者干預前后FAM與FAC評分比較() 單位:分
注:與同組干預前相比,*P<0.05。
?
2.2 兩組患者干預前后BIT與CBS評分比較 觀察組干預后3個月BIT、CBS評分均低于對照組,差異有統計學意義(P<0.05,表2)。
表2 兩組患者干預前后BIT與CBS評分比較() 單位:分
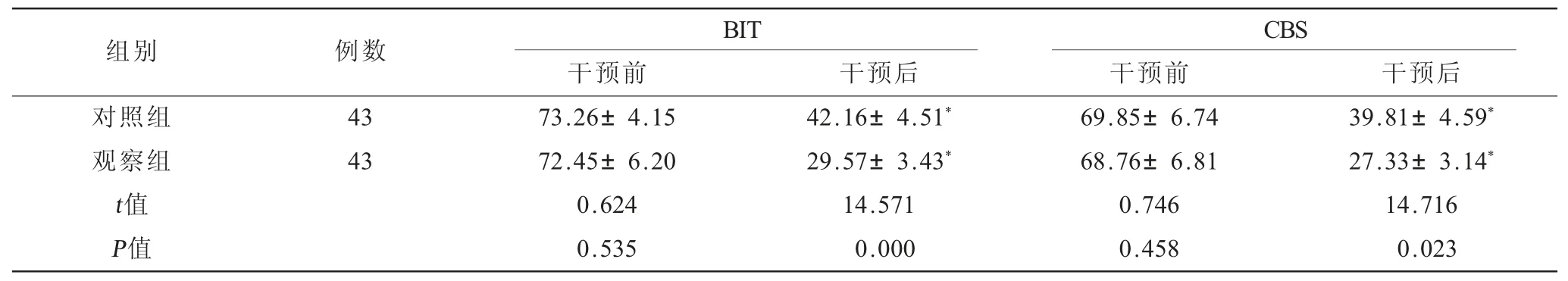
表2 兩組患者干預前后BIT與CBS評分比較() 單位:分
注:與同組干預前相比,*P<0.05。
?
3 討論
腦卒中可通過臨床搶救挽救其生命,但需要長時間臥床與制動,易引發廢用性綜合征及繼發性殘疾,如肌肉萎縮、關節攣縮等,影響運動功能及日常生活能力,降低生活質量,增加家庭負擔。現代康復醫學將康復理念與康復技術融入早期護理當中,當患者度過急性期,生命體征平穩,病情不再惡化持續48 h后即可開展早期康復訓練[6],由專業康復醫師對患者偏癱癥狀進行全面評估后,為其制定針對性康復訓練計劃。根據中樞神經系統結構與功能的再生、重組、可塑性,實施科學、規范、系統的康復訓練,促進患者新陳代謝與血液循環,促進受損神經元再生修復,恢復其神經功能,避免發生肌肉萎縮、足下垂、肩關節脫位、足內翻、關節攣縮畸形等并發癥,提高患者自理生活能力,降低致殘致死率,提高生存質量[7]。
早期康復訓練雖然可對患者的肢體功能具有改善作用,但患者康復過程中仍會出現穿衣服不穿偏癱側、忽略偏側飯菜、看不清門框等多種忽略行為,這種現象實際上是一種神經性功能障礙綜合征,主要表現為視覺、聽覺、嗅覺、觸覺等感覺功能混亂或喪失,具體表現為任務選擇的空間、大小、位置與任務要求不相符[8]。傳統治療方法包括低頻重復經顱磁刺激、物理療法等,前者需使用專業儀器設備,使用范圍受限,而后者短期療效顯著,但中長期效果不佳,易遭到患者及其家屬的質疑,行為學療法為近年來用于治療偏側空間忽略癥狀的一種新的治療方法,對偏側空間忽略癥狀緩解作用具有一定療效[9]。因此,本研究將早期康復訓練與行為學療法聯合用于老年腦卒中偏癱患者的康復治療具有一定的可行性。本研究結果顯示,觀察組干預3個月后FAM、FAC評分均較對照組高,而BIT、CBS評分均低于對照組,表明在早期康復訓練基礎上實施行為學療法可促進患者運動功能與步行能力提高,改善偏側空間忽略癥狀,提高生活質量。行為學療法通過多種訓練模式對患者混亂或喪失的感官進行反復刺激,引導病灶對側空間進行正確的注意、定位、搜索、反應、報道,BIT、CBS是評價患者偏側空間忽略的常用指標,具有簡便、直觀的優點,遵循定量、反饋原則來改善偏側空間忽略癥狀,以減輕或避免康復訓練過程中碰撞對身體的損傷[10]。
綜上所述,老年腦卒中偏癱患者采取早期康復訓練聯合行為學療法可提高患者的運動功能與步行能力,改善偏側空間忽略癥狀,促進預后效果,提高生活質量。

