超聲引導定位下腋路臂叢神經阻滯不同劑量利多卡因復合羅哌卡因劑量的使用研究
張 華 焦天明
新疆維吾爾自治區第二濟困醫院麻醉科,新疆 烏魯木齊 830026
傳統定位方法主要是根據人體解剖標志、穿刺針觸及神經引發的異常感等方法來尋找神經,這種方法具有一定的盲目性,且容易損傷神經和血管,從而導致多種并發癥的出現[1-8]。近些年來隨著神經刺激器及超聲引導技術的不斷發展,促使神經阻滯成功率得到顯著提升,提高了神經阻滯的針對性,有助于降低并發癥的發生[9-16]。腋路臂叢神經阻滯是一種常用的入路途徑,在上肢手術中具有較好的應用效果。但臨床對于腋路臂叢神經阻滯麻醉藥劑量使用情況的研究較少[17-26]。因此,本文主要針對超聲引導定位下腋路臂叢神經阻滯不同劑量利多卡因復合羅哌卡因劑量的使用情況展開分析,現報道如下。
1 資料與方法
1.1臨床資料選取新疆維吾爾自治區第二濟困醫院2016-02—12收治的98例醫院收治行擇期上肢手術患者作為觀察對象,隨機分為A、B、C 3組,A組、B組各33例,C組32例。A組33例,男16例,女17例;年齡18~70(46.8±12.6)歲;體質量40~71(53.4±5.6)kg;ASA分級:Ⅰ級20例,Ⅱ級13例。B組男18例,女15例;年齡18~71(45.3±11.5)歲;體質量42~70(54.5±5.2)kg;ASA分級:Ⅰ級22例,Ⅱ級11例。C組男16例,女16例;年齡18~69(46.2±12.3)歲;體質量43~70 (55.3±5.2)kg;ASA分級:Ⅰ級19例,Ⅱ級13例。入選標準:(1)行擇期上肢手術的住院患者;(2)患者及家屬均對本次研究知情并自愿簽署同意書。排除標準:中樞神經系統疾病、外周神經損傷、凝血系統異常以及糖尿病患者。3組一般資料差異無統計學意義(P>0.05),具有可比性。
1.2方法3組患者使用相同的麻醉藥(2%利多卡因復合0.75%羅哌卡因)。A、B、C 3組麻醉藥使用總劑量分別為20、25、30 mL。超聲定位下腋路臂叢神經阻滯方法:常規開放外周靜脈,平臥位,患肢外展90°,前臂保持仰位,采用德國西門子公司生產的超聲掃描儀進行腋路臂叢神經掃描,超聲頻率為10~14 MHz,使用“一針四點法”在超聲引導下進針至目標神經(即橈神經、正中神經、尺神經、肌皮神經),回抽無血后在目標神經周圍注入麻醉藥。注射過程中可適當調整針尖位置,使麻醉藥更好地與神經接觸。
3組患者超聲引導、麻醉操作及觀察指標均由專人進行記錄。手術開始前若阻滯效果不理想,可靜脈分別注射0.1 mg芬太尼和5 mg咪唑安定,若仍未達到阻滯效果可改為全麻。
1.3觀察指標記錄3組患者各神經(橈神經、正中神經、尺神經、肌皮神經)感覺組織起效時間、麻醉持續時間和組織效果,評價不同劑量利多卡因復合羅哌卡因在腋路臂叢神經阻滯麻醉中的效果,觀察3組患者有無麻醉不良反應的發生。麻醉起效時間:注射完畢后患者神經支配區域完全無感覺的時間,即阻滯后使用針刺法對患者各神經阻滯情況進行測定,1次/min,注射麻藥10 min后改為1次/2 min,直至患者完全無感覺。麻醉效果[27]:(1)顯效:患者術中無疼痛感,能夠配合手術操作;(2)有效:患者術中有輕微疼痛,但不影響手術;(3)無效:患者術中有劇烈疼痛,無法配合手術操作。麻醉持續時間:注射麻藥后至術后針刺患者可感到疼痛的時間,若患者采用石膏固定無法使用針刺法則以創口感到痛覺的時間為基準[28-37]。麻醉效果:注射麻藥后神經痛覺改變情況;優秀:手術時患者完全無感覺;良好:手術前針刺仍有輕微疼痛,追加芬太尼、咪唑安定后術中無感覺;失敗:改為全麻才達到符合手術對麻醉效果的標準[38-47]。

2 結果
2.1 3組各神經麻醉起效時間比較A組各神經麻醉起效時間均長于B、C 2組(P<0.05)。見表1。
2.2 3組阻滯效果比較A組阻滯效果低于B、C 2組(P<0.05)。見表2。
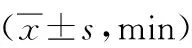
表1 3組各神經麻醉起效時間比較
注:與A組比較,aP<0.05
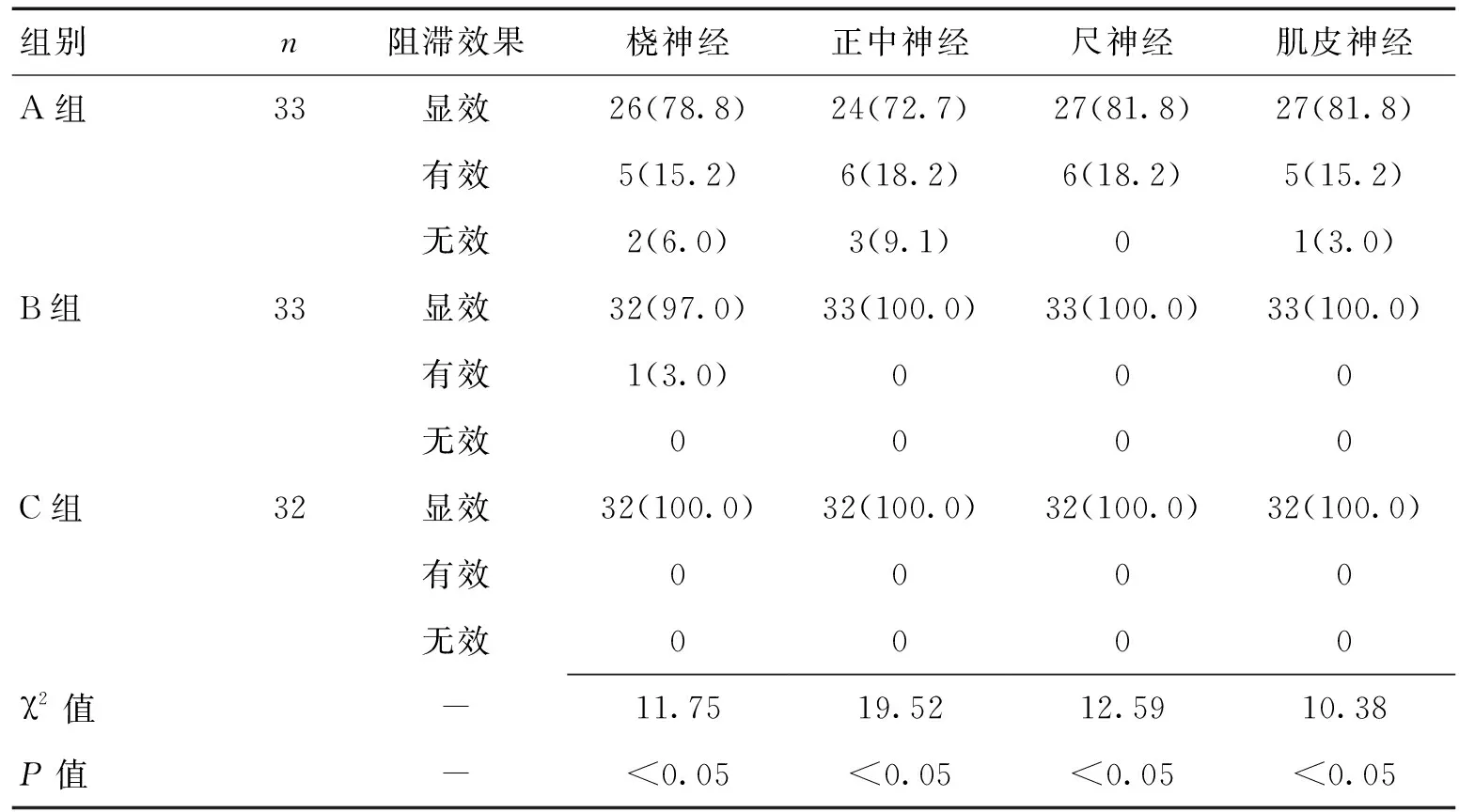
表2 3組阻滯效果比較 [n(%)]
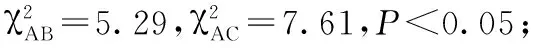
2.3麻醉持續時間A、B、C 3組的麻醉持續時間分別為(3.5±0.6)h、(5.2±0.8)h和(5.5±0.7)h,A組麻醉持續時間均短于B、C2組(P<0.05)。
2.4 3組患者的麻醉效果比較A、B、C 3組麻醉優良率分別為75.8%(25/33)、97.0%(32/33)和100.0%(32/32),A組麻醉優良率明顯低于B、C2組(P<0.05)。見表3。
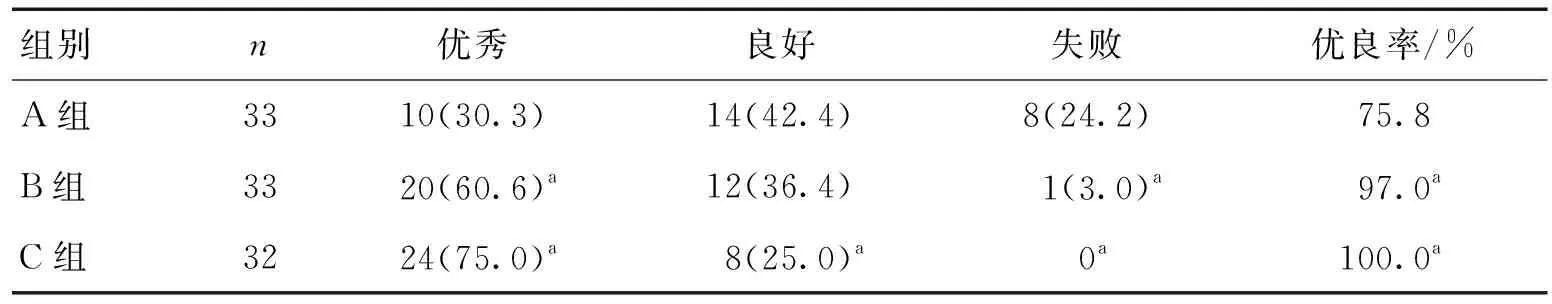
表3 3組患者的麻醉效果 [n(%)]
注:與A組比較,aP<0.05
2.5 3組不良反應發生率3組患者均未出現麻醉相關不良反應。
3 討論
近些年來,隨著超聲引導技術的不斷創新,推動了臂叢神經阻滯技術的發展[48-57]。高頻超聲能夠有效觀察到臂叢聲像圖,從而能夠引導穿刺針進行神經定位,從而突破傳統尋找神經方法的限制,降低并發癥發生率[58-65]。傳統理論認為臂叢神經阻滯多依賴高劑量麻醉藥取得較好的麻醉效果。有學者認為超聲引導能夠有效降低臂叢神經阻滯麻醉藥使用量,但具體劑量仍有待進一步商榷[66-70]。
超聲引導下腋路臂叢神經阻滯是一種有效的麻醉技術,具有直觀、成功率高且用藥量小的優勢,能夠有效降低麻醉藥不良反應發生率,從而改善患者的預后情況[71-75]。有研究指出[76-80],超聲引導定位下腋路臂叢神經阻滯操作簡單,適用于廣大基層醫院。腋窩管鞘中有大量筋膜組織,能夠有效避免局麻藥的分散,能夠保證藥物的劑量,從而避免局麻失敗。高頻超聲能夠有效觀察到腋路臂叢神經的結構、血管及周圍組織[81-85]。在超聲引導下可將穿刺針直接刺入目標神經周圍,從而減少傳統尋找臂叢神經方法造成的神經及血管損傷,同時能夠清楚的觀察到麻醉藥的注射過程,從而觀察麻醉藥是否完全包裹目標神經[86-90]。若麻醉藥向周圍擴散,可重新調整注射位置,直至麻醉藥完全包裹神經[91-105]。這種方式能夠有效保障神經阻滯效果,同時減小神經阻滯麻醉藥的使用量,能夠證實腋路臂叢神經阻滯的優勢。
本研究結果顯示,A組各神經麻醉起效時間均長于B、C 2組(P<0.05),且阻滯效果低于B、C2組(P<0.05),這說明低劑量麻醉藥的見效時間長于中高劑量麻醉藥,且阻滯效果低于中高劑量麻醉藥,提示總量為25~30 mL麻醉藥能夠快速發揮麻醉效果且阻滯效果較為理想。A組由于麻藥劑量小,神經未完全被麻藥所包裹;而B、C2組在超聲圖像上表現出完全包裹的征象,且A組麻醉持續時間均短于B、C 2組(P<0.05),這可能由于麻醉藥量過少使得藥效維持時間短,而總量為25~30 mL麻醉藥能夠維持較長的麻醉時間;A、B、C 3組麻醉優良率分別為75.8%、97.0%和100.0%,A組麻醉優良率明顯低于B、C 2組(P<0.05),這說明30 mL麻醉藥的麻醉效果最好,可在腋路臂叢神經阻滯中推廣使用。
30 mL 2%利多卡因復合0.75%羅哌卡因在超聲引導定位下腋路臂叢神經阻滯麻醉中具有較高的應用效果,見效快且持續時間長,能夠提高手術麻醉效果。

