合并迷走右鎖骨下動脈的B型主動脈夾層的治療體驗
李建榮 鄭軍 許尚棟 潘旭東 陽晟 董松波 陳彧 孫立忠
迷走右鎖骨下動脈是一種比較罕見的主動脈弓部解剖畸形,文獻報道其發生率為0.48%[1]。對于主動脈夾層患者,如果合并迷走右鎖骨下動脈將對治療方案的選擇產生明顯影響。本文將對首都醫科大學附屬北京安貞醫院心臟大血管外科,2010年8月至2017年8月,采用術中支架人工血管植入術或胸主動脈腔內修復術治療合并迷走右鎖骨下動脈的B型主動脈夾層的初步經驗進行總結。
資料與方法
1.病例收集 通過首都醫科大學附屬北京安貞醫院心臟大血管外科數據庫檢出所有合并迷走右鎖骨下動脈的B型主動脈夾層患者,對其進行資料收集和隨訪。2010年8月至2017年8月,共收治合并迷走右鎖骨下動脈的B型主動脈夾層17例,其中術中支架人工血管植入術7例,胸主動脈腔內修復術10例。患者一般資料見表1。
表1 合并迷走右鎖骨下動脈的B型主動脈夾層患者資料[±s,n(%)]
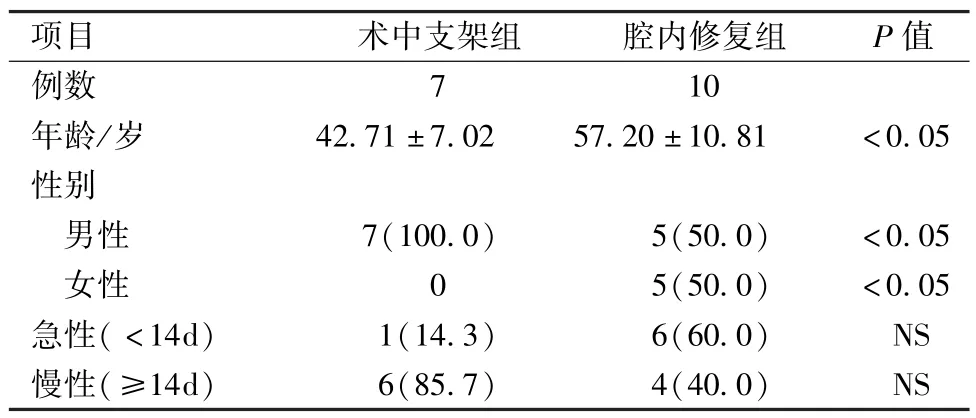
表1 合并迷走右鎖骨下動脈的B型主動脈夾層患者資料[±s,n(%)]
項目 術中支架組 腔內修復組 P值例數 7 10年齡/歲 42.71±7.02 57.20±10.81 <0.05性別男性 7(100.0) 5(50.0) <0.05女性 0 5(50.0) <0.05急性( <14d) 1(14.3) 6(60.0) NS慢性(≥14d) 6(85.7) 4(40.0) NS
2.手術方法(1)術中支架人工血管植入術全身麻醉,術中監測上、下肢血壓。正中切口依次游離右頸總動脈、左頸總動脈和左鎖骨下動脈,氣管右側游離出迷走右鎖骨下動脈。采用升主動脈/股動脈和右心房插管建立體外循環,經右上肺靜脈插左心引流管,全身降溫。阻斷升主動脈,經主動脈根部灌注心臟停搏液保護心肌。如合并其他需要手術治療的心臟大血管疾病,如瓣膜病、冠心病、主動脈根部瘤或升主動脈瘤等,可在降溫過程中完成。鼻咽溫度降至25℃時,結扎右鎖骨下動脈,阻斷頭臂血管后通過一側頸總動脈直接插管或將升主動脈所插的動脈灌注管加深插入右頸總動脈進行選擇性腦灌注,灌注流量 5~10mL·kg-1·min-1。 切開主動脈弓,將直徑24~28mm術中支架人工血管置入降主動脈真腔,近心端與未受累的主動脈弓部連續吻合(一般位于緊鄰左頸總動脈開口以遠的主動脈弓部),縫合主動脈弓部切口[2-3],拔除頸總動脈插管或將動脈灌注管退回升主動脈恢復體外循環并開始復溫。復溫期間完成升主動脈-Y型人工血管-雙側鎖骨下動脈轉流。排氣后開放升主動脈阻斷鉗,心臟復蘇,完成手術。
(2)胸主動脈腔內修復術 局部麻醉及靜脈強化麻醉,穿刺股動脈,經股動脈置入5F豬尾導管至腹主動脈上段及降主動脈起始段,分別造影明確主動脈夾層真假腔、內膜破口位置、重要分支血管開口位置等情況。另自左橈動脈穿刺置入5F金標豬尾導管至升主動脈,行升主動脈造影明確主動脈夾層與頭臂動脈相互關系。自股動脈送入血管塞封堵迷走右鎖骨下動脈。自股動脈送入覆膜支架至左鎖骨下動脈開口以遠的降主動脈,隔絕主動脈夾層內膜破口。支架置入后再次行升主動脈造影,明確支架位置及主動脈夾層破口隔絕情況。如右椎動脈為優勢椎動脈,應提前完成右頸總動脈至右鎖骨下動脈轉流。如主動脈夾層內膜破口距離左鎖骨下動脈開口<2cm,覆膜支架需隔絕左鎖骨下動脈開口者,也應提前完成左頸總動脈至左鎖骨下動脈轉流。
3.觀察指標 記錄兩組患者近期療效,包括體外循環時間、心肌阻斷時間、微量腦灌注時間、術中最低體溫、院內死亡、并發癥發生情況。術后通過胸腹主動脈CTA觀察主動脈夾層愈合情況。隨訪記錄與主動脈相關的事件,觀察假腔內的血栓形成情況。隨訪日期截至2017年10月31日。
4.統計學方法 采用 SPSS 22.0軟件進行統計學分析。計量資料以均數±標準差表示,采用t檢驗;計數資料以例數和百分比表示,采用卡方檢驗或Fisher’s檢驗。以P<0.05為差異有統計學意義。
結 果
1.術中支架人工血管植入術體外循環動脈插管、具體手術方式及體外循環資料見表2~3。胸主動脈腔內修復術具體手術方式見表4。
2.圍術期結果 術中支架組和腔內修復組均無患者圍術期死亡。術中支架組有1例患者(患者7)術后7d發生胸骨哆開行清創術,并于術后17d病愈出院。腔內修復組有1例患者(患者5)覆膜支架頭端未與主動脈弓小彎側貼緊,出現“鳥嘴征”。兩組患者均無內漏發生。腔內修復組有1例患者(患者10)因B型主動脈夾層、胸降主動脈破裂、右側大量胸腔積液緊急行胸主動脈腔內修復術,覆膜支架封閉迷走右鎖骨下動脈、左鎖骨下動脈開口,并栓塞雙側鎖骨下動脈,患者未出現神經系統并發癥。圖1為術中支架組患者6術前和術后CTA。圖2為腔內修復組患者10術前和術后CTA。
3.隨訪結果 術中支架組隨訪13~85個月,平均(54.86±27.01)個月,腔內修復組隨訪12~89個月,平均(51.10±24.71)個月。隨訪期間兩組患者無死亡病例,無內漏發生,未出現神經系統并發癥。
表2 術中支架人工血管植入術體外循環動脈插管及具體手術方式
表3 人工血管植入術體外循環資料(±s)

表3 人工血管植入術體外循環資料(±s)
項目 數值體外循環時間/min 160.14±38.97主動脈阻斷時間/in 87.71±22.26最低溫度/℃ 23.10±2.48微量腦灌注時間/min 36.43±14.14

表4 胸主動脈腔內修復術具體手術方式

圖1 術中支架組患者CTA A:為術前圖,B:術后圖
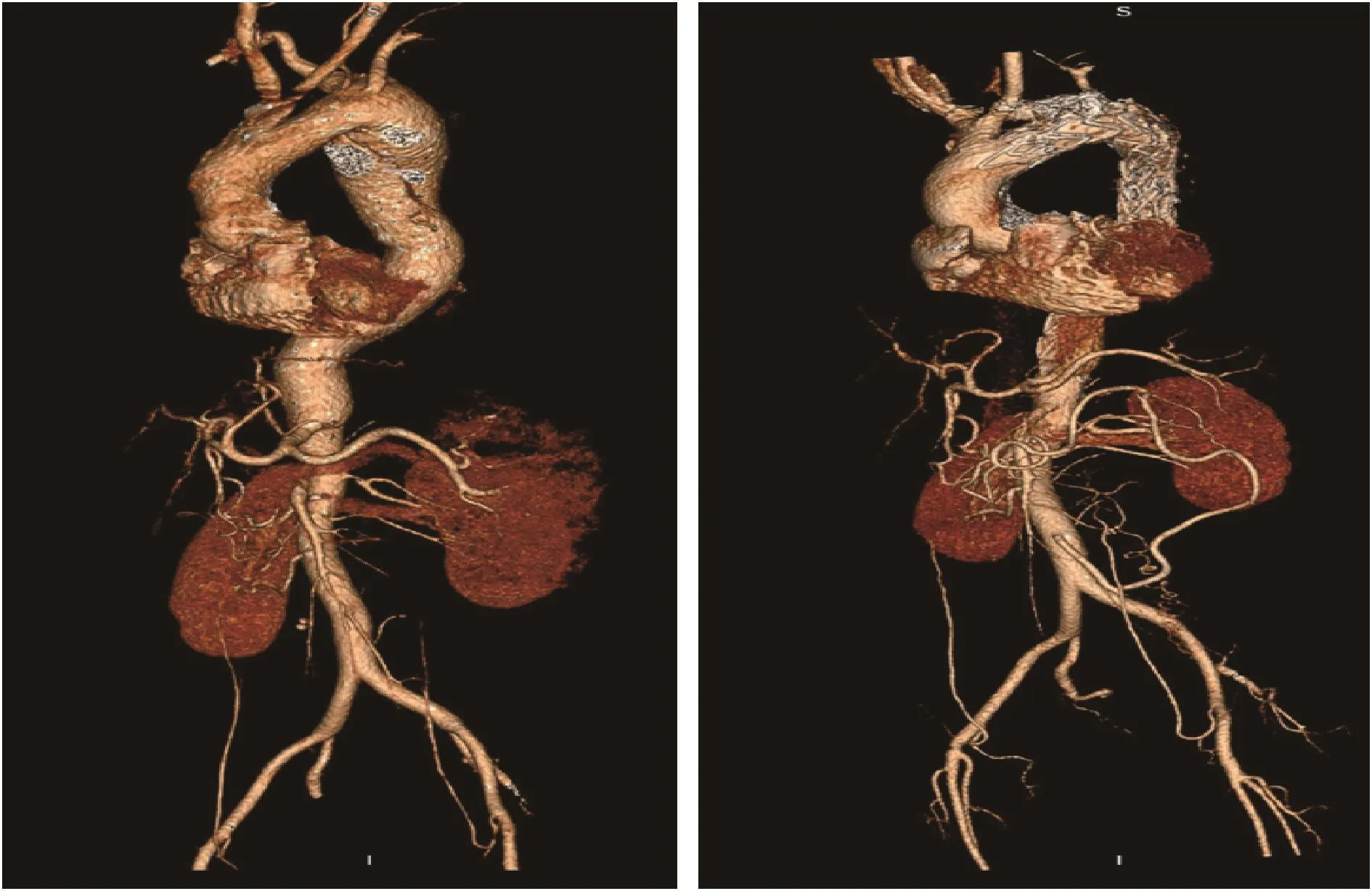
圖2 腔內修復組患者CTA A:術前圖,B:術后圖
討 論
迷走右鎖骨下動脈是一種比較罕見的主動脈弓部解剖畸形,文獻報道發生率為0.48%[1],其發生是由于胚胎發育時右側第4主動脈弓和背主動脈在第7節間動脈頭側短縮所致[4]。有研究認為,迷走右鎖骨下動脈起于左鎖骨下動脈遠端主動脈弓或降主動脈,其走行與主動脈弓形成銳角,使迷走右鎖骨下動脈開口處主動脈壁薄弱、動脈瘤形成,可導致主動脈夾層的發病風險增加[5-6]。
對于B型主動脈夾層患者,如果合并迷走右鎖骨下動脈將對治療方案的選擇產生明顯影響,如何最大程度保留迷走右鎖骨下動脈及其重要分支-右椎動脈的供血、減少迷走右鎖骨下動脈血液返流對B型主動脈夾層手術效果的不利影響(Ⅱ型內漏),是手術方案設計的重要內容。
合并迷走右鎖骨下動脈的B型主動脈夾層選擇術中支架人工血管植入術的指征為:①主動脈夾層累及左鎖骨下動脈、左頸總動脈甚至右頸總動脈,正中開胸行術中支架人工血管植入術及結扎迷走右鎖骨下動脈,同時很方便進行升主動脈至單側或雙側鎖骨下動脈和/或頸總動脈轉流,達到治療B型主動脈夾層、恢復頭臂動脈供血、減少因迷走右鎖骨下動脈血液返流發生Ⅱ型內漏等多重治療目的;②合并有瓣膜病、冠心病、主動脈根部瘤或升主動脈瘤等需要同時進行手術治療的患者。
合并迷走右鎖骨下動脈的B型主動脈夾層選擇胸主動脈腔內修復術的指征為:①主動脈夾層破口位于迷走右鎖骨下動脈開口以遠的胸降主動脈,應用覆膜支架行腔內修復術不會影響雙側鎖骨下動脈血流;②主動脈夾層破口位于左鎖骨下動脈開口以遠的胸降主動脈,且右椎動脈非優勢椎動脈,應用覆膜支架行腔內修復術雖然會影響右椎動脈血流,但不會造成明顯的腦缺血癥狀,為減少因迷走右鎖骨下動脈血液返流發生Ⅱ型內漏的可能,應在植入覆膜支架之前應用血管塞封堵迷走右鎖骨下動脈開口;如右椎動脈為優勢椎動脈,最好同期完成右頸總動脈至右鎖骨下動脈轉流;③主動脈夾層破口累及左鎖骨下動脈開口,應用覆膜支架行腔內修復術及血管塞封堵迷走右鎖骨下動脈開口,根據優勢椎動脈的位置選擇單側或雙側頸總動脈至鎖骨下動脈轉流。
本報道7例患者行術中支架人工血管植入術。2例患者主動脈夾層位于迷走右鎖骨下動脈開口以遠的胸降主動脈,植入后術中支架人工血管近端位于迷走右鎖骨下動脈開口以遠的胸降主動脈。3例患者行升主動脈至雙側鎖骨下動脈轉流,1例患者行升主動脈至右鎖骨下動脈轉流。1例患者因合并主動脈弓部瘤同期行全主動脈弓置換(孫氏手術),四分支人工血管分別與雙側頸總動脈和鎖骨下動脈吻合。1例患者合并主動脈瓣關閉不全同期行主動脈瓣置換術。1例患者曾行胸主動脈腔內修復術,因覆膜支架近端I型內漏本次行術中支架人工血管置入術。
10例患者行胸主動脈腔內修復術。1例主動脈夾層位于迷走右鎖骨下動脈開口以遠的胸降主動脈,覆膜支架放置后未影響迷走右鎖骨下動脈血流。1例擬行升主動脈至左右鎖骨下動脈轉流+氣管旁結扎迷走右鎖骨下動脈+術中支架人工血管置入術,術中發現氣管旁迷走右鎖骨下動脈周圍粘連嚴重,無法游離,遂行升主動脈至左右鎖骨下動脈轉流;2d后行腔內修復術,先行封堵迷走右鎖骨下動脈開口,為保證充足的錨定區覆膜支架近端部分覆蓋左頸總動脈開口,同期行左鎖骨下動脈至左頸總動脈轉流。余8例患者因右椎動脈非優勢椎動脈,未行迷走右鎖骨下動脈血流重建手術。1例患者因B型主動脈夾層、胸降主動脈破裂、右側大量胸腔積液緊急行胸主動脈腔內修復術,覆膜支架封閉迷走右鎖骨下動脈、左鎖骨下動脈開口,并栓塞雙側鎖骨下動脈,患者未出現神經系統并發癥。
綜上所述,合并迷走右鎖骨下動脈的B型主動脈夾層應根據不同的解剖特點和合并病變,選擇術中支架人工血管置入術或胸主動脈腔內修復術,達到消滅主動脈夾層破口、恢復重要分支動脈供血、預防內漏、治療合并疾病的治療目標。

