產婦不同甲狀腺激素水平對免疫功能及妊娠結局的影響分析
程 鳳,閆 瓊
(新疆吉昌市人民醫院 婦產科,新疆 吉昌 831100)
甲狀腺功能紊亂是引發產婦出現代謝性紊亂疾病的重要因素,將會使得胎兒的實際甲狀腺功能受到影響,導致其身體發育情況、認知程度等均受到影響,若未積極接診,將容易引發妊娠期貧血、糖尿病、產后出血、流產等情況,且以高齡產婦較為多見[1-2]。為此,本次研究選擇150例產婦,針對其甲狀腺激素的檢測水平分析對免疫功能、妊娠結局造成的影響。
1 資料與方法
1.1 基礎資料
選擇至我院檢查的產婦共有150例(2016.8.17-2017.8.17),所有產婦對于本次研究均知情同意,依據實際的TSH檢測水平進行分組,甲組為甲狀腺功能亢進,乙組為甲狀腺功能減低,丙組為正常水平。
甲組(n=40):年齡區間為22~38歲,平均(29.26±2.30)歲,孕周區間為10-32周,平均(20.65±2.14)周,TSH平均水平為(1.43±0.59)μIU/ml;乙組(n=35):年齡區間為22~38歲,平均(29.47±2.56)歲,孕周區間為9-32周,平均(20.46±2.33)周,TSH平均水平為(12.43±1.42)μIU/ml;丙組(n=75):年齡區間為21~39歲,平均(28.96±2.47)歲,孕周區間為10-33周,平均(20.89±2.15)周,TSH平均水平為(2.47±0.60)μIU/ml。對比三組產婦的年齡、孕周無明顯的差異,P>0.05。
1.2 方法
抽取三組產婦清晨空腹狀態下的5mL靜脈血液標本,之后進行離心處理,給予相關的檢測試劑盒對血清IgM、IgG、IgA水平進行檢測,嚴格依照試劑與儀器說明書的內容進行操作。
1.3 觀察指標
對比三組產婦的免疫功能水平(IgM、IgG、IgA)的妊娠結局(足月分娩、剖宮產、自然流產、出生缺陷)。
1.4 統計學方法
將三組產婦的統計學資料記錄至SPSS 19.0的軟件中進行處理,若組間的數據差異顯著,選擇P<0.05表示。
2 結 果
2.1 免疫功能水平分析
下表1知曉,甲組妊娠早、中、晚期的IgM、IgG、IgA水平相比其他兩組均明顯較高,且乙組的IgM、IgG、IgA水平相比其他兩組均明顯較低,P<0.05。
表1 三組產婦的免疫功能水平分析
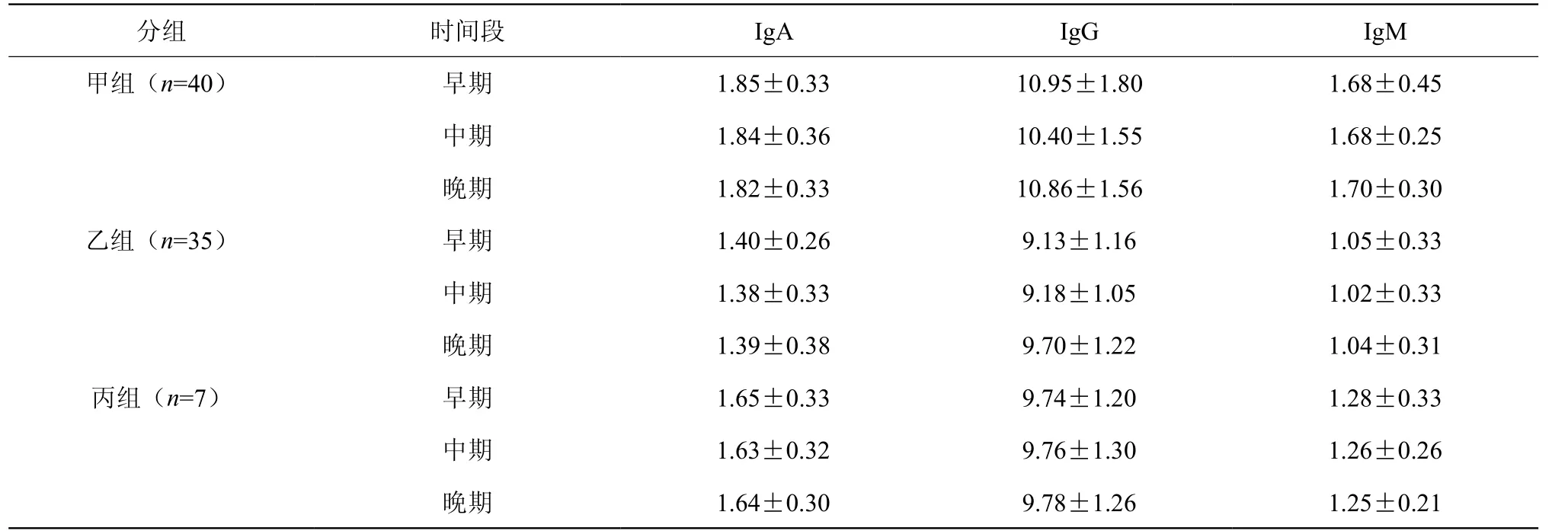
表1 三組產婦的免疫功能水平分析
分組 時間段 IgA IgG IgM甲組(n=40) 早期 1.85±0.33 10.95±1.80 1.68±0.45中期 1.84±0.36 10.40±1.55 1.68±0.25晚期 1.82±0.33 10.86±1.56 1.70±0.30乙組(n=35) 早期 1.40±0.26 9.13±1.16 1.05±0.33中期 1.38±0.33 9.18±1.05 1.02±0.33晚期 1.39±0.38 9.70±1.22 1.04±0.31丙組(n=7) 早期 1.65±0.33 9.74±1.20 1.28±0.33中期 1.63±0.32 9.76±1.30 1.26±0.26晚期 1.64±0.30 9.78±1.26 1.25±0.21
2.2 妊娠結局
下表2知曉,甲組與乙組足月分娩率明顯低于丙組,剖宮產率明顯高于丙組,P<0.05。
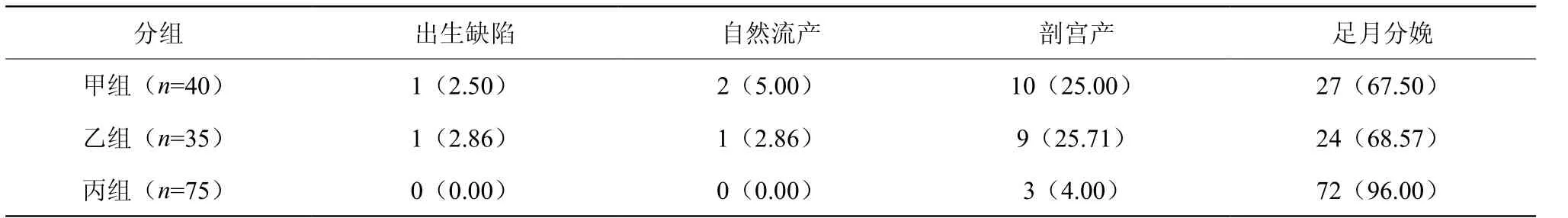
表2 三組產婦的妊娠結局對比[n(%)]
3 討 論
隨著近些年來高齡產婦人數的遞增,導致各種妊娠期合并癥的發生率遞增,其中以甲狀腺功能異常等疾病較為常見[3]。分析甲狀腺激素可對人體的氣管系統代謝活動、生長發育等進行參與,若減低其水平,將會對胎兒的神經發育情況造成影響,甚至會出現胎盤早剝、低出生體重兒、早產、流產等情況[4]。
本次研究結果得知,甲組產婦的IgM、IgG、IgA水平相比其他兩組均明顯較高,且乙組的IgM、IgG、IgA水平相比其他兩組均明顯較低,說明對于甲狀腺激素異常的產婦而言,將會導致免疫功能異常現象,增高免疫指標的含量,若甲狀腺功能減低,將會隨之降低免疫指標的水平,可能是由于出現甲狀腺腺泡增生情況,血管的血運豐富,增加了腎排碘量,導致對免疫功能造成影響[5]。而甲組與乙組足月分娩兒均明顯低于丙組,說明若存在甲狀腺激素異常現象,將會引發妊娠不良結局,這是由于中期胎兒增快了發育的速度,甲狀腺激素便于滿足胎兒神經發育所需,若存在母體甲狀腺激素水平異常現象,將會導致胎兒出現神經系統發育障礙,所以說,應幫助該類產婦定期進行檢查,積極預防不良妊娠事件。
綜上可知,甲狀腺功能異常的產婦將容易導致不良的妊娠結局,影響其免疫功能,提示臨床上應加強甲狀腺激素水平的監測,及時處理異常情況。

