孤立性眩暈型小腦梗死臨床誤診原因分析*
姚 力,石 婕,張 恒
中國西電集團醫院神經內科(西安710077)
急性前庭綜合征(Acutevestibularsyndrome,AVS)是指急性出現的持續眩暈、頭暈或不穩定感,通常伴有惡心、嘔吐、眼球震顫或姿勢平衡障礙,AVS傳統定義要求癥狀持續24 h以上[1-2]。2014年Barany協會國際前庭癥狀分類小組討論最新疾病分類標準,建議將AVS按照癥狀持續時間分為廣義(>6 h)和狹義(>24 h)兩類[3]。中國缺血性卒中指南2014指出缺血性腦血管病急性期動、靜脈溶栓和介入治療等干預療效顯著,這些治療的時間窗一般在癥狀出現后4.5~6 h,因此早期鑒別后循環缺血性腦血管(Posteriorcerebralischemia,PCI)導致的前庭中樞源性AVS尤為重要。AVS既可以是前庭中樞源性,也可是前庭周圍源性,雖然臨床上后者多見,伴有耳科或神經系統體征的AVS容易診斷,但是僅表現為孤立性眩暈的AVS常容易誤診[4-5]。
孤立性眩暈是指以急性眩暈發作為主要表現,可有惡心、嘔吐、眼球震顫,不伴言語、感覺、運動等局灶性神經功能缺損證據[6]。很多情況下酷似前庭周圍性眩暈,急診頭部CT檢查對急性腦梗死的敏感性也只有26%左右[7],頭顱MRI彌散加權是診斷中樞性AVS的金標準,但是MRI在24 h診斷的敏感性是80%[4]。本文擬總結小腦梗死性眩暈臨床誤診原因并通過對比分析對早期診斷小腦梗死進行探討。
資料與方法
1 一般資料 選擇2015年7月至2017年2月于西電集團醫院神經內科住院治療的表現為孤立性眩暈的小腦梗死患者及前庭周圍性眩暈患者各32例。小腦梗死組:男24例,女8例,平均年齡(62.71±10.32)歲。周圍性眩暈組:男15例,女17例,平均年齡(65.04±11.21)歲。納入標準:以急性眩暈發作主訴,不伴肢體感覺、活動異常等局灶性神經功能缺損癥狀。小腦梗死(孤立性眩暈型)入組按以下標準:①主要癥狀是眩暈;②就診時不伴神經科或聽力證據;③急性小腦梗死經頭顱DWI或者CT確診。對于前庭周圍性眩暈來說,它的入組標準如下:①主要癥狀是眩暈;②臨床癥狀支持周圍性眩暈,如前庭神經元炎、梅尼埃病等;③CT或DWI排除了急性腦血管意外所致的中樞性眩暈。排除標準:①既往有影響肢體共濟運動的疾病;②存在嚴重的肢體或精神類疾患,不能配合完成查體;③對MRI檢查不能耐受或有明確禁忌證者。
3 研究方法 所有入選病例均詳細詢問病史,進行床旁查體,Essen卒中風險評分量表(Essenstrokerisk,ESRS)評分,行顱腦MRI+DWI檢查,

結 果
兩組病例年齡、性別差異無統計學意義(P>0.05)。小腦梗死組在ESRS>3分、吸煙史、眩暈史方面與周圍性眩暈組比較差異有統計學意義(P<0.05),詳見表1。
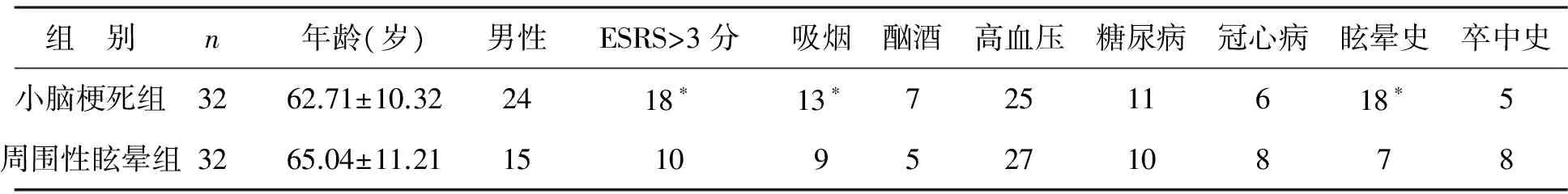
表1 小腦梗死性眩暈與前庭周圍性眩暈患者腦血管病危險因素統計表(例)
注:與周圍性眩暈組比較,*P<0.05
討 論
傳統醫學認為眩暈多為氣虛血瘀所致[8-9]。分析小腦梗死誤診的原因有助于早期識別小腦梗死。盡早識別惡性眩暈挽救患者生命,診治良性眩暈提高患者生活質量是眩暈診治有兩大任務。有研究報道小腦梗死性眩暈占所有孤立性眩暈0.7%~3%[10]。何育生等[11]通過回顧性分析對55例急性孤立性眩暈型小腦梗死的誤診分析,發現急性小腦梗死通常表現為孤立性眩暈癥狀,容易漏診或誤診。病史詢問不詳盡、神經系統體格檢查不徹底、忽視了神經耳科學檢查以及早期CT檢查的不敏感性是容易漏診或誤診的重要原因;認為Essen缺血性卒中風險評估(ESRS)>3分是預測急性小腦梗死的重要因子[11]。由于小腦顱內解剖結構特點的影響,早期小腦梗死的表現常無特異性,常酷似前庭周圍性眩暈,因此極易被誤診或漏診。
本研究中1例患者入院后進行全面查體并完善神經影像學檢查,排除中樞性眩暈,請耳鼻喉科會診后診斷為原因不明性眩暈,給予改善循環、對癥止暈治療后患者頭暈、惡心嘔吐癥狀持續存在,再次請耳鼻喉科會診確診為前庭神經元炎,遵會診意見治療后患者病情好轉離院。孔雙艷等[12]則認為避免誤診、漏診應做到病史的全面詢問,對眩暈查體予以規范,對一些覺察不易的中樞性體征加以識別;并排查中樞性眩暈風險因素。Kattah等[13]及Chen等[14]的研究發現,頭脈沖-眼震-眼偏斜(Headimpulsenystagmustestofskew,HINTS)三步床旁檢查(包括正常水平方向頭脈沖試驗、凝視眼震和眼偏斜)較早期MRI檢查更加敏感,同時具有較高的特異性。將水平甩頭試驗(Headimpulsetest)、眼震方向觀察(Nystagmus)和扭轉偏斜(Testofskew)這3個眼球運動體征結合,構成床旁HINTS檢查法,其中水平甩頭試驗出現矯正性掃視眼球運動提示前庭周圍性病變(陽性征象);陰性提示前庭中樞性病變;扭轉偏斜和凝視誘發的變向性眼球震顫提示前庭中樞性病變。Lee等[15]對孤立性小腦梗死患者GEN進行分析,發現24例PICA區域的小腦梗死GEN出現3種類型:變向凝視誘發眼震(Gaze-evokednystagmus,GEN)(13/24,凝視雙側時眼震方向改變,在凝視損傷側時眼震強度增大),單側GEN(7/24,只在凝視損傷側時出現眼震),單向眼震(4/24,方向固定的單向凝視眼震,方向朝向損傷側)。Baier等[16]研究納入了21例急性單側小腦卒中患者,其中33%(7/21)的患者出現單向GEN,其中,5例患者GEN方向朝向損傷側,2例患者GEN朝向健側,由于這類病變未造成VOR初級反射弧損害,所以溫度試驗和HIT多陰性,VAT檢測可見增益增高,可以與外周引起的水平眼震進行鑒別。單向GEN的責任病灶通常與中線和下部小腦結構(蚓垂體、小舌葉、小腦扁桃體、二腹小葉和下半月小葉)的受損有關。
鞠奕等[17]對血管源性中樞急性前庭綜合征及其眼震形式進行綜述,急性前庭綜合征(AVS)持續時間超過24 h,大多為數天或數周。中樞性AVS以血管源性常見,其中大多數為后循環缺血性卒中,尤其部分腦干、小腦梗死常表現為急性孤立性眩暈,這類患者的診斷極具挑戰性。隨著前庭及眼動生理機制研究的深入,基于前庭、眼動及姿勢平衡系統等方面的床旁檢查重要性也日益凸顯。眩暈患者的床旁檢查,除了常規的神經科及耳科查體外,基于前庭-眼反射的各類眼震的評價極有助于快速診斷、識別中樞性AVS。陳偉等[18]研究發現眩暈為首發癥狀的小腦梗死以小腦后下動脈內側支受累最為常見,絕大多數患者呈良性病程,但需警惕可能出現的延遲神經功能受累癥狀和體征,早期診斷尤為重要。
本研究對比分析小腦梗死組與前庭周圍疾患組臨床資料亦發現ESRS>3分是早期識別急性小腦梗死的預測因子,但值得注意的是:①單因素有長期大量吸煙史的中老年男性患者應高度警惕,盡早進行全面查體并完善影像學檢查;②對于既往有眩暈病史的患者,我們會先入為主的偏向于診斷周圍性疾患,直接省略或不能足夠重視查體及頭顱MRI檢查。曾有研究表示,以孤立性眩暈為主訴住院的患者1年內發生卒中的概率約為15%,4年時發生卒中的風險約為正常組的3倍[14]。長期反復眩暈,會加重后循環缺血,導致小腦、腦干梗塞。因此對于患者腦血管病危險因素分級大于3分且有眩暈病史的患者,應提高警惕,盡早完善頭顱影像學檢查。
綜上所述,眩暈的診治過程中我們不能忽視也不能過度依賴頭顱CT、MRI等輔助檢查,應注重眩暈相關知識學習,熟悉眩暈診斷流程,掌握問診技巧,重視腦血管病危險因素的篩查,重視床旁查體,重視學科間的合作。在做到“三重視”的基礎上再不斷地學習、思考、總結,我們的眩暈診治水平將會得到提高,將會更好地完成眩暈診治的兩大任務。
來自丹麥的一項隊列研究,研究人員在這項無房顫的缺血性卒中的隊列研究中,高CHA2DS2-VASc評分和ESRS評分與患者卒中再發率,患者死亡以及患者心血管事件的發生相關[19]。焉雙梅等研究發現90d復發風險評估量表(RRE-90)和ESRS對急性缺血性腦卒中(AIS)患者1年復發具有相同的預測效能[20]。付廣榮等進一步研究認為ESRS可以用于預測卒中的復發,精簡的Essen量表可以達到與完整的Essen量表相近的預測效果[21]。本研究采用ESRS用于預測卒中的復發,對比分析小腦梗死組與前庭周圍疾患組臨床資料亦發現ESRS>3分是早期識別急性小腦梗死的預測因子,但值得注意的是:①單因素有長期大量吸煙史的中老年男性患者應高度警惕,盡早進行全面查體并完善影像學檢查;②對于既往有眩暈病史的患者,我們會先入為主的偏向于診斷周圍性疾患,直接省略或不能足夠重視查體及頭顱MRI檢查。研究發現大約25%的后循環卒中患者出現孤立性眩暈表現,這也突顯了急性孤立型眩暈床邊評估以及卒中復發風險評估的重要性[22]。長期反復眩暈,會加重后循環缺血,導致小腦、腦干梗塞。因此對于患者腦血管病危險因素分級大于3分且有眩暈病史的患者,應提高警惕,盡早完善頭顱影像學檢查。
[1] Bisdorff AR,Staab JP,Newman-Toker DE.Vestibular symptoms,balance,and their disorders:how will we classify them.UK. Oxford testbook of Vertigo and Imbalance[J].Oxford University Press,2013,4(3):172-177.
[2] Kattah JC, Talkad AV, Wang DZ,etal. HINTS to diagnose stroke in the acute vestibular syndrome three-step bedside oculomotor examination more sensitive than early MRIdiffusion-weighted imaging[J]. Stroke, 2009, 40(11):3504-3510.
[3] Toker DN.Vestibular syndrome definitions:acute,episodic,chronic.XXVIIIth Bárány society meeting[J].Buenos Aires Argentina,2014,23:367-372
[4] Tarnutzer AA,Berkowitz AL,Robinson KA,etal.Does mydizzy patient have a stroke? A systematic review of bedside diagnosis in acute vestibular syndrome[J].CMAJ,2011,183(9):E571-E592.
[5] Royl G,Ploner CJ,Leithner C.Dizziness in the emergency room:diagnoses and misdiagnoses[J].Eur Neurol,2011,66(5):256-263.
[6] 楊 旭.孤立性眩暈的識別[A].中國卒中學會第一屆學術年會暨天壇國際腦血管病會議[C].2015.
[7] Kerber KA,Brown DL,Lisabeth LD,etal. Stroke among patients with dizziness, vertigo, and imbalance in the emergency department: a populationbased study[J].Stroke,2006,37: 2484-2487..
[8] 張選國.眩暈靈治療氣虛血瘀型后循環缺血性眩暈的臨床觀察[J].陜西中醫,2016,37(2):172-173.
[9] 陳志杰,陳創斌.中西醫結合治療氣虛血瘀型眩暈62例[J].陜西中醫,2009,30(10):1295-1296.
[10] Seemungal BM.Neuro-otological emergencies[J].Curr Opin Neurol,2007,20(1):32-39..
[11] 何育生,李云霞,韓紅杰,等.孤立性眩暈型小腦梗死的誤診分析與早期識別[J].中風與神經疾病雜志,2013,30(6):531-534.
[12] 孔雙艷,邢 巖,衛景沛,等.孤立性眩暈患者不同類型眩暈比較分析[J].神經損傷與功能重建,2015,7(10):320-322.
[13] Kattah JC,Talkad AV,Wang DZ,etal.HINTS to diagnose stroke in the acute vestibular syndrome:Three-step bedside oculomotor examination more sensitive than early MRI diffusion-weighted imaging[J].Stroke,2009,40(11):3504-3510.
[14] Chen L,Lee W,Chambers BR,etal.Diagnostic accuracy of acute vestibular syndrome at the beside in a stroke unit[J].J Neurol,2011,258(5):855-861
[15] Lee CC,Su YC,Ho HC,etal.Risk of stroke in patients hospitalized for isolated vertigo: a four-year follow-up study[J].,Stroke,2011,42(1):48-52.
[16] Baier B, Dieterich M. Incidence and anatomy of gaze-evoked nystagmus in patients with cerebellar lesions[J]. Neurology, 2011, 76(4):361-365.
[17] 鞠 奕,楊 旭,趙性泉.血管源性中樞急性前庭綜合征及其眼震形式[J].中國卒中雜志.2015,10(5):435-441.
[18] 陳 偉,王 欽,董幼镕,等.以眩暈為首發癥狀的小腦梗死臨床類型及供血區分布[J].中國臨床神經科學.2011,19(5):465-470.
[19] Andersen SD, Gorst-Rasmussen A, Lip GY,etal. Recurrent Stroke: The Value of the CHA2DS2VASc Score and the Essen Stroke Risk Score in a Nationwide Stroke Cohort[J]. Stroke. 2015,46(9):2491-2497.
[20] 焉雙梅,王偉英,桑文文等.90天復發風險評估量表和艾森腦卒中風險分層量表對急性缺血性腦卒中復發風險預測價值[J].中華老年心腦血管病雜志.2016,18 (11) :1169-1172.
[21] 付廣榮,員偉強,陳培豪等.艾森量表和精簡的艾森量表預測中國非心房顫動性缺血性卒中患者復發的準確性[J].中國卒中雜志.2011 ,06(8):636-642.
[22] Choi JH, Kim HW, Choi KD,etal. Isolated vestibular syndrome in posterior circulation stroke: frequency and involved structures[J]. Neurol Clin Pract 2014,4(5):410-418.

