41例兒童肺炎支原體肺炎快速現場評價的特征分析
盧瑞華,李 威,劉君輝,孟繁崢,王麗娜
(吉林大學第一醫院 小兒呼吸二科,吉林 長春130021)
肺炎支原體肺炎(MPP)是由肺炎支原體(MP)感染引起的非典型肺炎,多有發熱、咳嗽、頭痛、納差等癥狀,同時還常伴有胸腔積液、壞死性肺炎等肺內并發癥及多器官系統的肺外損害[1,2],并且和兒童支氣管哮喘、慢性咳嗽的發病關系密切[3,4]。現如今臨床檢驗MP感染的方法眾多,但由于患兒年齡小、免疫力低、病程短等因素的影響,容易出現假陰性而漏診,導致未能及時治療,從而引起疾病流行,可遺留閉塞性支氣管炎、支氣管擴張等后遺癥,嚴重影響患兒健康。近年來,隨著可彎曲支氣管鏡在兒童MPP中的廣泛應用,以及快速染色制片技術的發展,快速現場評價(ROSE)在兒童MPP中的臨床價值得到進一步體現及應用。本研究通過總結兒童MPP的ROSE表現,以期對難以明確診斷的MPP提供細胞學診斷方法,同時可明確有無混合感染,從而指導治療方案的制定。現將我院41例兒童MPP的ROSE下特點進行介紹分析。
1 對象與方法
1.1研究對象
入選標準均符合第8版《諸福棠實用兒科學》中肺炎的診斷標準[5],MP IgM>1∶160,或急性期及恢復期雙份MP抗體的滴度升高4倍以上。統計我院2016年12月-2017年5月住院患兒滿足上述MPP診斷標準并于支氣管鏡治療術下行快速現場評價的患兒共41例,其中男性23例,女性18例;0-3歲6例,4-6歲19例,7-15歲16例,平均年齡(6.1±2.7)歲。均于入院后1-5 d在家長知情同意后行支氣管鏡檢查并行快速現場評價。
1.2設備
支氣管鏡采用Olympus BF XP-260F型號(外徑為2.8 mm)或Olympus BF-P260F型號(外徑為4.0 mm);迪夫快速細胞染色液AB液(珠海貝索生物技術有限公司);顯微鏡(Olympus U-TV0.5XC-3);自制防污染毛刷。
1.3方法
患兒取仰臥位,應用鼻導管吸氧,術中嚴密監測生命體征,經鼻進鏡,仔細觀察氣管及各級支氣管,清理氣道分泌物,操作至影像學檢查提示的病變部位,輕柔送入防污染毛刷,行病灶部位刷檢。
1.4標本處理與結果判讀
(1)制片:將刷頭推出,在專用玻片染色端的1/3處涂抹出約1 cm×1 cm厚薄適度的圓形。(2)染色:分別在玻璃染缸中制備迪夫AB溶液、磷酸鹽緩沖液和清水。把玻片浸泡于迪夫A 溶液(20 s-30 s);再在磷酸鹽緩沖液中洗掉迪夫A 溶液;而后再把玻片浸泡于迪夫B 溶液(30 s-40 s);最后用清水洗掉染液,用吸水紙將玻片上殘留的液體擦干。(3)判讀:由受訓的臨床醫師用顯微鏡觀察細胞成分及形態。
2 結果
41例患兒ROSE均可見部分細胞變性、壞死、退化、增生;以單核細胞為主,少許中性粒細胞浸潤者23例(56.10%),其中11例除上述表現外可見嗜酸性粒細胞浸潤(26.83%);以泡沫樣巨噬細胞為主的細胞浸潤10例(24.39%);以巨噬細胞為主的細胞浸潤8例(19.51%)。見圖1-4。
3 討論
肺炎是兒童常見疾病之一,也是導致嬰幼兒死亡的主要原因。在肺炎的治療中,最主要的治療為抗感染藥物的應用,因此明確肺炎的病原體尤為重要。有報道稱,肺炎支原體肺炎約占兒童社區獲得性肺炎的20%-40%,在流行時期可達50%-80%[6,7]。肺炎支原體感染可發生于各年齡組兒童,以學齡期及學齡前期兒童較多見,但近年來有低齡化趨勢。目前對重癥肺炎支原體肺炎(SMPP)及難治性肺炎支原體肺炎(RMPP)的報道越來越多,臨床早期診斷及治療有利于縮短患兒病程,減少并發癥的發生,改善預后。
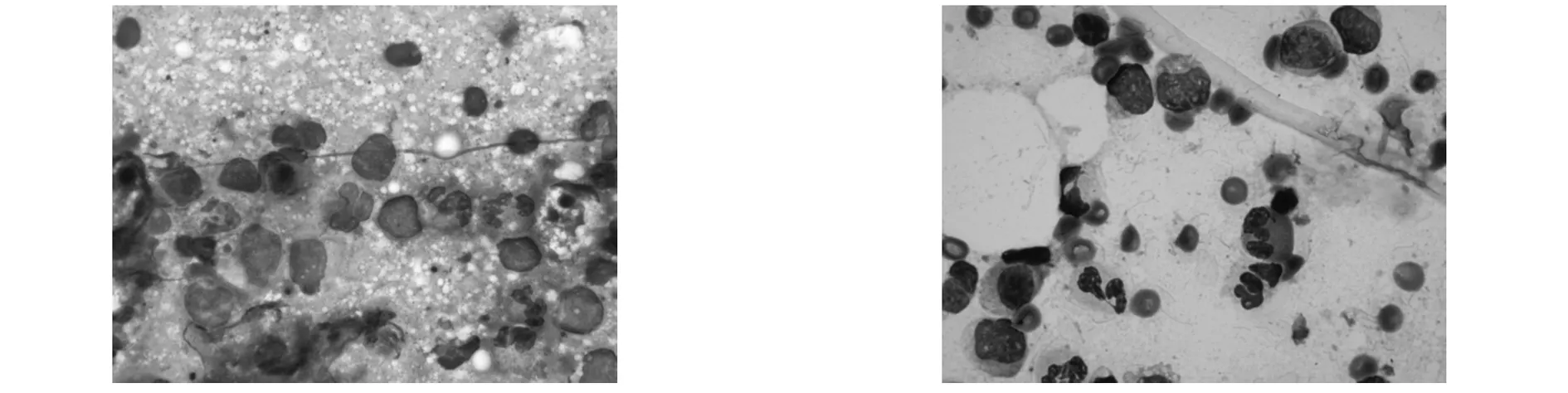
圖1以單核細胞為主,少許中性粒細胞浸潤(迪夫染色×100)圖2以單核細胞為主,少許中性粒細胞、嗜酸性粒細胞浸潤(迪夫染色×100)
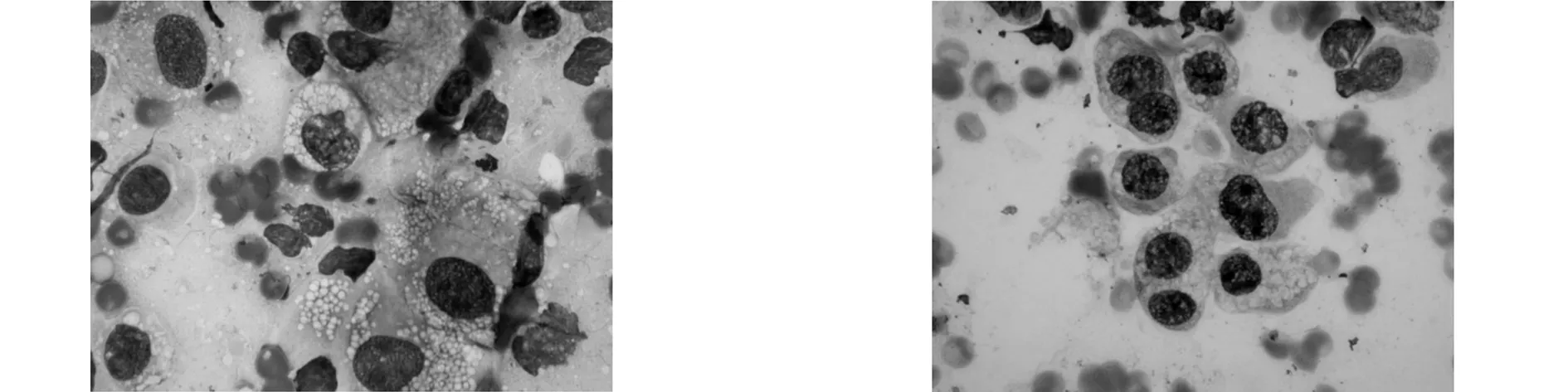
圖3以泡沫樣巨噬細胞浸潤為主(迪夫染色×100)圖4以巨噬細胞浸潤為主(迪夫染色×100)
目前檢測肺炎支原體的方法較多,但是尚沒有方法能早期、快速的診斷肺炎支原體感染。支原體培養是診斷MP感染的可靠標準,但MP生長營養要求高,培養周期長,且陽性率低,多用于實驗室研究。血清特異性抗體檢測是目前臨床最常用的檢驗方法,它具有特異度高、操作簡便等優點,但是抗MP抗體在發病1周后才能產生,且患兒肺炎越重、免疫力越低,抗體產生的越晚,導致假陰性率較高,不能早期診斷MP感染。PCR檢測方法靈敏度高、特異性強,可用于MP感染的早期診斷,但是該法操作技術要求高,設備昂貴,樣品采集容易受標本污染的影響而導致假陽性,不適合在基層醫院開展。近年來,隨著診斷性介入肺臟病學的蓬勃發展,快速現場評價被越來越多的應用于呼吸道感染的病原學分析中[8]。ROSE作為一項細胞形態學的診斷技術,具有操作簡便,可重復性高的優點,而且能夠在疾病早期快速、及時的提供病灶部位組織的細胞學背景,通過細胞的成分及形態,分析可能存在的病原體,早期指導臨床治療,避免誤診和漏診。本研究結果顯示MPP患兒的ROSE細胞學表現有其特異性,主要表現為具有壞死性炎的特性,可見單核細胞為主的多種炎癥細胞的浸潤。對于臨床表現具有MPP的特征,而實驗室檢查未能明確MP感染的肺炎患兒尤其是重癥肺炎患兒,可經支氣管鏡行ROSE檢查輔助初步判斷是否存在MP感染,早期予以大環內酯類抗生素抗感染治療,減少抗菌藥物的濫用,減輕患兒的病痛與負擔,進而預防可能發生的流行和并發癥。
有研究表明[9,10],MP感染與支氣管哮喘的誘發和加重關系密切,伴有喘息的MPP患兒外周血中嗜酸粒細胞計數升高,提示機體在感染MP后處于高敏狀態,可引起氣道高反應。本研究顯示部分MPP患兒ROSE下可見嗜酸粒細胞浸潤,對于該部分患兒若存在喘息癥狀,需注意發展為支氣管哮喘的可能,臨床上可予以規律霧化、口服白三烯受體拮抗劑等藥物治療,減少哮喘并發癥的發生。
如今,由于抗生素的濫用及耐藥菌逐漸增多,混合感染導致的小兒肺炎越來越多。臨床治療中對于MP抗體陽性的肺炎患兒,若外周血中白細胞計數、超敏C反應蛋白(CRP)等升高,往往考慮合并細菌感染而加用抗細菌藥物,但是徐祖龍[11]等研究顯示MPP尤其是SMPP患兒白細胞及CRP亦可升高,且目前血培養、痰培養等微生物學檢查陽性率低,因此能否明確為混合感染成為臨床診斷與治療的難題。隨著診斷性介入肺臟病學的發展,對于這部分患兒可經支氣管鏡行ROSE檢查,若鏡下未能觀察到大量中性粒細胞浸潤,則提示合并細菌感染的可能小,可單獨應用大環內酯類藥物治療,使抗生素的應用更加規范化。
MPP肺部影像學表現多樣,SMPP患兒肺CT改變以大葉性實變影為主,且靜點多療程大環內酯類藥物治療后復查肺CT仍有部分患兒存在肺實變、肺不張等,因此何時改為口服或停止應用抗生素目前尚無統一標準。本研究提示少數患兒ROSE下可見泡沫樣巨噬細胞等,上述表現均為機化性肺炎的病理特征,提示肺部炎癥已進入機化期,對于此部分患兒如臨床癥狀明顯緩解即使肺CT提示炎癥尚未完全吸收仍可停止靜點藥物治療,不僅可以減少靜脈應用抗生素,為患兒家庭減輕經濟負擔,在一定程度上亦減少了耐藥MP的產生。
綜上所述,肺炎支原體肺炎的ROSE表現有其特異性,ROSE對于MPP的診斷及治療具有重要的參考價值。
[1]Liong T,Lee KL,Poon YS,et al.Extrapulmonary involvement associated with Mycoplasma pneumoniae infection[J].Hong Kong Med J,2015,21(6):569.
[2]Poddighe D,Marseglia GL.Is there any relationship between extra-pulmonary manifestations of Mycoplasma pneumoniae infection and atopy/respiratory allergy in children?[J].Pediatr Rep,2016,8(1):6395.
[3]Ye Q,Xu XJ,Shao WX,et al.Mycoplasma pneumoniae infection in children is a risk factor for developing allergic diseases[J].Sci World J,2014,2014:986527.
[4]Ramain R,De Jesús R,Spitters C,et al.Chlamydia pneumoniae,and Mycoplasma pneumoniae:are they related toI severe asthma in childhood?[J].J Asthma,2016,53(6):618.
[5]江載芳,申昆玲,沈 穎.諸福棠實用兒科學[M].8版.北京:人民衛生出版社,2015:1280-1282.
[6]Chaudhry R,Ghosh A,Chandolia A.Pathogenesis of Mycoplasma pneumoniae:an update[J].Indian J Med Microbiol,2016,34(1):7.
[7]Yan C,Sun H,Zhao H.Latest surveillance data on Mycoplasma pneumoniae infections in children,suggesting a new epidemic occurring in Beijing[J].J Clin Microbiol,2016,54(5):1400.
[8]國家衛計委海峽兩岸醫藥衛生交流協會呼吸病學專業委員會,中華醫學會結核病學分會呼吸內鏡專業委員會,中國醫師協會兒科學分會內鏡專業委員會,等.診斷性介入肺臟病學快速現場評價臨床實施指南[J].天津醫藥,2017,45(4):337.
[9]張秋生,徐 昀,陳玉勤.孟魯司特鈉對支原體肺炎誘發哮喘患兒誘導痰中細胞因子的影響[J].中國實用診斷學,2012,16(8):1472.
[10]張艷萍.肺炎支原體感染和哮喘患兒外周血嗜酸粒細胞計數及血清總IgE測定[J].中國基層醫藥,2007,14(2):239.
[11]徐祖龍,董蘇榮,張亞明.WBC,CRP和ESR聯合檢測在肺炎支原體肺炎中的意義[J].現代檢驗醫學雜志,2015(1):153.

