斑馬導絲與膽道鏡在腹腔鏡膽總管探查術中的應用*
陳金水 張少炎 張罕松 王鐵虎 陳衛東 楊 松 蔡曉棠
(解放軍第477醫院普外科,襄陽 441003)
隨著腹腔鏡技術的進步,腹腔鏡膽囊切除術(laparoscopic cholecystectomy,LC)聯合腹腔鏡膽總管探查取石術(laparoscopic common bile duct exploration,LCBDE)是目前微創治療膽囊結石合并膽總管結石的主要方法,治療時膽道鏡操作及取石可能耗時較長,且易出現取石失敗、結石殘留等情況,如何提高膽道鏡下取石效率,降低膽總管殘留結石發生率成為LCBDE的成功的關鍵。受斑馬導絲用于ERCP術中逆行膽總管插管的啟發,2014年8月開始我們將斑馬導絲用于LC聯合LCBDE術中引導腹腔鏡下膽道鏡操作中,本文將2012年1月~2014年7月術中未使用斑馬導絲64例作為對照組,2014年8月~2016年6月術中膽道鏡操作時使用斑馬導絲46例作為觀察組,探討斑馬導絲與膽道鏡在LC聯合LCBDE處理膽囊結石合并膽總管結石的應用價值。
1 臨床資料與方法
1.1 一般資料
本研究110例,男41例,女69例。年齡13~87歲,(57.9±14.4)歲。均有上腹部或右上腹疼痛,其中腹脹10例,惡心、嘔吐13例,發熱24例。血清膽紅素升高36例,血清淀粉酶升高47例。均經腹部超聲、CT或MRI檢查明確診斷為膽囊結石合并膽總管結石。36例合并梗阻性黃疸,34例合并急性膽管炎,47例合并急性膽源性胰腺炎。2組患者一般資料比較差異無統計學意義(P>0.05),有可比性,見表1。
病例選擇標準:膽囊結石合并繼發膽總管結石或原發性膽總管結石;膽總管直徑≥1.0 cm;膽總管結石<5枚,膽總管結石直徑<1.5 cm;無膽道手術史,肝內外膽管無明顯狹窄。排除標準:合并肝內膽管結石;肝硬化嚴重,肝功能Child-Pugh C級,凝血機制障礙;門靜脈海綿樣變,膽總管壁靜脈曲張明顯;心肺功能差,不能耐受氣腹。
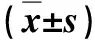
表1 2組一般資料比較
*偏態分布,中位數和四分位數[M(QL,QU)]表示
1.2 方法
1.2.1 器械與設備 德國Wolf腹腔鏡全套,日本PENTAX纖維膽道鏡(FCN-15X),膽道取石鉗,取石網籃,腔鏡持針器,4-0可吸收帶針縫線,斑馬導絲(南京微創醫學科技有限公司)。
1.2.2 手術方法 氣管插管全身麻醉。取平臥位,右側腰背部墊高15°~20°。采用四孔法,建立人工氣腹,壓力11~13 mm Hg。臍環上緣置10 mm trocar,置入30°腹腔鏡,劍突下置10 mm trocar為主操作孔,右鎖骨中線、腋前線肋緣下分別置5 mm trocar為輔助孔。常規分離膽囊三角,處理膽囊動脈,距離膽總管0.5cm處膽囊管上1枚Hem-o-lok夾或可吸收生物夾,防止小結石落入膽總管,常規切除膽囊,將膽囊管向右上方牽引,暴露并確認膽總管,于膽囊管匯入處對側膽總管前壁以1號絲線縫合牽引線經劍突下切口引出至體外牽引。以尖刀片、剪刀或電鉤小心縱行切開膽總管前壁1.0~2.0 cm(圖1a),無損傷抓鉗取出可見的膽總管結石(圖1b),細導尿管沖洗膽總管泥沙結石(圖1c)。經劍突下trocar置入膽道鏡進入膽總管切口(圖1d),膽道鏡操作孔加三通轉換接頭,一頭接生理鹽水,另一頭插入斑馬導絲進入膽總管,導絲支撐、引導膽道鏡前進,可探查至膽總管末段(圖1e),配合膽道鏡操作可探查肝內膽管(圖1f),導絲配合膽道鏡可觀察膽總管全段及左、右肝管及擴張肝內膽管,明確結石數量、部位、質地等情況,綜合采取鉗夾法、水沖法、器械直接取石、膽道鏡網籃取石等常規方法取膽總管內結石。取石完畢,選擇合適粗細的T管(F18~24),將T管短壁縱行剪開成半管,并修剪至合適長度。腔鏡下將T管短壁置入膽總管切口上下方支撐并引流(圖1g),4-0可吸收帶針縫線腔鏡下縫合管壁膽總管切口近、遠側以免漏膽汁及T管脫出(圖1h),Winslow孔留置1根乳膠引流管與T管長臂分別經肋緣下切口引出(圖1i)。
胰腺的處理:合并急性胰腺炎者均為輕型急性胰腺炎,胰腺水腫輕,胰周滲液不多,無明顯出血、壞死者,可不處理胰腺,僅切除膽囊,切開膽總管,留置T管引流減壓。胰腺水腫明顯伴胰周滲出較多者,切開胰腺被膜減壓,生理鹽水沖洗小網膜腔及腹腔,胰周放置引流管。
圖1 a.電鉤縱行切開膽總管前壁;b.無損傷鉗取出膽總管內結石;c.紅色導尿管接注射器沖洗膽總管取石;d.經劍突下trocar置入膽道鏡探查膽總管;e.斑馬導絲順利通過膽總管末端進入十二指腸;f.斑馬導絲引導膽道鏡探查左右肝內膽管及肝內膽管;g.膽總管切口置入T管支撐并引流;h.可吸收縫線縫合關閉膽總管切口;i.腹腔引流管和T管分別引出體外
1.3 觀察指標
手術時間(從開始切皮到切口縫合完畢)、術中出血量(估計出血量)、術后進食時間、術后住院時間(出院標準:進食正常,無發熱、腹痛、黃疸,不需要住院治療的并發癥,拔除腹腔引流管,切口愈合良好,帶T管出院,術后6周來醫院門診造影后拔除T管)、并發癥(包括切口感染、腹腔內出血、膽漏、膽道出血、膽總管殘余結石、休克等)、住院費用。
1.4 統計學處理
1.5 隨訪
2組患者出院后3個月內每月隨訪1次,6~12個月每3個月隨訪一次,1年后每年隨訪1次,隨訪36個月后無病情進展則結束隨訪。
2 結果
2組手術均獲成功,無圍手術期死亡。術中無斑馬導絲造成膽道出血、肝損傷、十二指腸穿孔等情況。2組術中出血量、術后進食時間、住院費用無統計學差異(P>0.05);觀察組手術時間明顯短于對照組(P<0.05)。觀察組中轉開腹率10.9%(5/46),明顯低于對照組31.2%(20/64);觀察組術后住院時間明顯短于對照組(P=0.019),見表2。2組術后均未發生腹腔內出血、膽道出血,觀察組并發癥發生率10.9%(5/46),與對照組15.6%(10/64)無統計學差異(P=0.473);觀察組術后發生切口感染1例、膽漏2例、結石殘留1例、感染性休克1例,對照組術后發生切口感染4例、膽漏2例、結石殘留2例、休克2例,15例均經保守治療痊愈。見表3。
術后隨防3個月~3年,中位時間12個月,其中>24個月33例,2組3例膽道殘留結石,術后2個月經ERCP+EST+膽總管取石順利取出結石,腹部超聲檢查未發現膽管結石復發、逆行性膽道感染、膽管狹窄等。
表2 2組患者手術情況及住院費用比較
*偏態分布,中位數和四分位數[M(QL,QU)]表示

表3 2組患者術后并發癥比較
3 討論
目前,膽囊結石合并膽總管結石、急性膽源性胰腺炎的微創治療方法主要有2種:①LC聯合經內鏡Oddis括約肌切開取石術(endoscopic sphincterotomy,EST);②LC聯合LCBDE。在實際工作中,不同醫療機構對術式選擇偏好不同[1,2]。EST對設備及技術要求高,耗材成本高,且存在大出血、ERCP術后胰腺炎、十二指腸穿孔等重大并發癥可能,臨床上難以廣泛開展[3],而且EST存在破壞乳頭括約肌功能、膽道返流、反復感染、膽汁性狀改變及再生結石等可能[4]。LC聯合LCBDE是目前微創治療膽囊結石合并膽總管結石、急性膽源性胰腺炎的重要方法之一[5,6]。LC聯合LCBDE和T管引流術可以通過一次手術完成多個部位,切除病變膽囊,直接去除病因,取凈膽總管內結石,引流高壓膽汁及胰周滲液等,縮短胰腺炎病程,避免分期多次操作對機體的損傷,且具有不損傷十二指腸乳頭括約肌的優點[7,8]。膽道鏡具有可彎曲的特點,能夠直接清晰地探查膽總管全程,不易漏診,膽道鏡直視下取石可保證徹底取石。
LC聯合LCBDE手術重點與難點在于腹腔鏡下膽總管取石和膽總管縫合。腹腔鏡下膽總管取石常規方法有水沖法取石、器械直接取石、膽道鏡網籃取石[9~11];有條件的單位,可采用膽道鏡聯合激光碎石[12]、液電碎石法[13]、氣壓彈道碎石[14]等特殊方法取石,也有報道用合輸尿管硬鏡取石[15]。
我們將斑馬導絲應用于腹腔鏡下膽道鏡操作操作并取石,協助完成LC聯合LCBDE。以往對于膽總管下端嵌頓結石,膽道鏡下取石困難,我們多中轉開腹以常規膽道取石器械取石,增加手術創傷,延長手術時間。我們充分利用斑馬導絲的親水頭柔軟、導絲桿質地硬的特點,對膽總管末端嵌頓的小結石在膽道鏡直視下,利用斑馬導絲進退、導絲末段親水頭盤旋、反復摩擦結石使嵌頓結石松動,結合水流沖洗,順利取出膽總管末端小結石。斑馬導絲可經十二指腸乳頭進入腸腔,引導膽道鏡達膽總管末端證實無結石殘留。觀察組使用斑馬導絲手術時間(132.9±34.4) min,較對照組(153.4±50.4) min明顯縮短(t=2.379,P=0.019)。觀察組中轉開腹率10.9%,明顯低于對照組31.2%(χ2=6.330,P=0.012);觀察組術后住院時間明顯短于對照組(Z=-4.604,P=0.000),與中轉開腹率下降有關,減小手術創傷,更能體現腹腔鏡微創手術的優勢。
本研究中使用的斑馬導絲由南京微創醫學科技有限公司提供,由導絲桿、彈簧親水軟頭及包塑層等組成。導絲桿的芯絲采用鎳鈦合金制造,導絲表面覆黃黑或白黑相間的聚四氟乙烯涂層,軟頭材料為聚氨酯;按尺寸不同分若干種規格,常用規格為直徑0.035 cm,長450 cm。斑馬導絲是ERCP術中使用的最基本設備之一[16],常與三腔括約肌切開刀配合行十二指腸乳頭插管、膽管及胰管逆行插管、肝內膽管超選插管等。因斑馬導絲直徑較細,可順利通過膽道鏡操作孔,導絲前端為柔軟親水頭,安全進入膽總管末段、左右肝管及肝內膽管而不會造成組織損傷,并可安全通過十二指腸乳頭進入腸腔。本研究中,未出現斑馬導絲造成膽道出血、肝損傷、十二指腸穿孔等誤傷情況。
我們體會斑馬導絲與膽道鏡配合使用有以下優點:①斑馬導絲前端為彈簧軟頭,不損傷膽總管壁,經膽道鏡工作通道進入,較膽道鏡插入更遠,可以靈活進入二三級膽管內,也可經過十二指腸乳頭進入十二指腸腔,有助于判斷膽總管末端是否通暢;②斑馬導絲直徑細,經過三通轉換接頭進入膽道鏡工作通道,不影響正常沖水,可保證膽管處于充盈狀態,手術視野清晰,確保取石干凈;③腹腔鏡下操作膽道鏡為間接使力,較開腹手術難度大,斑馬導絲可給膽道鏡提供內芯支撐力量,便于膽道鏡末端沿導絲推向更遠端,操作順暢,視野穩定,觀察清楚;④斑馬導絲包塑層潤滑性好,導絲在膽道鏡內進退自如,可利用導絲進退、導絲末段親水頭盤旋、反復摩擦結石使嵌頓結石松動,對于松軟的結石可使其破碎成細小碎片或絮狀,結合水流沖洗可順利取凈結石。
綜上,我們認為膽道鏡聯合腹腔鏡手術治療膽囊結石合并膽總管結石安全有效,斑馬導絲配合膽道鏡使用可提高腹腔鏡下膽道鏡操作效率,縮短手術時間,減少中轉開腹率,值得臨床推廣應用。
1 朱傳榮,嵇 武.多鏡聯合治療膽道結石的應用進展.中國微創外科雜志,2012,12(11):1045-1052.
2 許松欣,丁巖冰.腹腔鏡聯合內鏡治療膽囊結石合并膽總管結石的診治進展.中國微創外科雜志,2015,15(4):376-379.
3 Tanaka M. Bile duct clearance, endoscopic or laparoscopic? J Hepatobiliary Pancreat Surg,2002,9(6):729-732.
4 陳訓如,田伏洲,黃大熔,主編.微創膽道外科手術學.北京:軍事醫學科學出版社,2000.317-319.
5 蔡曉棠,陳金水,張少炎,等.急診腹腔鏡手術治療急性膽源性胰腺炎.中國微創外科雜志,2006, 6(10):747-749.
6 顏祿斌,崔鴻斌,何秋明,等.膽總管結石的診療進展.中國普通外科雜志,2013,22(8):1074-1077.
7 陳金水,蔡曉棠,張少炎,等.急診雙鏡聯合手術治療急性膽源性胰腺炎的臨床體會(附35例報告).腹腔鏡外科雜志,2009,14(12):903-905.
8 韓 磊,張 巍,郭 楊,等.膽道鏡聯合腹腔鏡治療膽總管結石的療效及預后.現代生物醫學進展,2015,15(19):3694-3697.
9 譚成堂.腹腔鏡和膽道鏡聯合治療膽總管結石臨床分析.中國實用醫藥,2015,10(24):111-112.
10 陳志敏,上官惠敏,張樂超.腹腔鏡聯合膽道鏡治療膽囊結石合并膽總管結石的效果.腹腔鏡外科雜志,2015,20(7):539-541.
11 馬 晗,李 平,江 濤,等.腹腔鏡經膽囊管膽道探查術36例報告.中國微創外科雜志,2014,14(11):984-986.
12 劉 軍,金 嵐,韓 威,等.經膽囊管超細膽道鏡聯合雙頻激光碎石治療膽道結石.中國微創外科雜志,2014,14(5):393-395.
13 畢保洪,李 華,李 偉,等.膽道鏡聯合液電碎石治療難取性肝內外膽管結石.中國微創外科雜志,2015,15(3):242-244.
14 莫 琰,周學魯,胡 灝,等.腹腔鏡聯合膽道鏡在治療膽總管結石術中的應用(附33例報告).中國醫療前沿,2013,8(11):41-42.
15 劉西平,魯德斌,胡林忠,等.輸尿管硬鏡在腹腔鏡膽總管探查取石術中的應用體會(附12例報告).長江大學學報自然科學版,2011,8(8):164-165.
16 中華醫學會消化內鏡分會ERCP學組.ERCP診治指南(2010版).上海:上海科學技術出版社,2010.2.

