不同亞型帕金森病患者認知功能障礙的臨床觀察
楊改清 李曉昶 張曉藝 祁萌萌
鄭州大學附屬鄭州中心醫院,河南 鄭州 450000
帕金森病是一種神經系統變性疾病,病程進展緩慢,多發病在中老年人。臨床表現為靜止性震顫、運動遲緩、面具臉、姿勢步態異常等癥狀。帕金森病非運動癥狀[1-3]表現為多汗、性功能障礙、脂溢性皮炎、口水過多、流涎等自主神經功能障礙,肢體麻木等感覺障礙,入睡困難、頻繁覺醒、早醒、白天嗜睡等睡眠障礙,學習能力下降、注意力下降、工作記憶障礙等認知功能改變的多種非運動癥狀[4-9],引起嗅覺減退[10]。帕金森病的非運動癥狀日益受到關注,非運動癥狀較運動癥狀對患者生活質量影響更大。認知功能障礙[11]是PD最常見的導致其學習記憶生活能力下降的非運動方面的并發癥之一 。帕金森病患者起病等方式各不相同,不同運動表型的患者認知功能障礙是否有所差異,目前涉及PD不同臨床亞型和認知功能障礙之間的研究較少,本研究對PD認知功能障礙采用量化指標系統評價,進一步指導治療。
1 對象和方法
1.1對象納入 2016-01—2016-12鄭州大學中心醫院神經內科住院的原發性 PD患者53例,年齡 48~72 歲,受教育年限0~12 a,男27例,女25例。
納入標準:(1) 根據國際運動障礙協會公布的修訂版帕金森病臨床診斷標準確診為原發性帕金森病;(2) 漢族人,右利手;(3)年齡 40~75歲,未出現嚴重的異動癥等并發癥。
排除標準:(1)具有明確病因引起的繼發性帕金森綜合征或帕金森疊加綜合征;(2) 發病超過 3 a仍局限在下肢的帕金森綜合征的表現;(3)盡管病情至少為中等嚴重程度,但對高劑量的左旋多巴治療缺乏可觀察到的治療應答;(4)明確的小腦異常;精神分裂癥、抑郁癥等精神疾病病史,曾服用抗精神病藥物治療;(5) 突觸前多巴胺能系統功能神經影像學檢查正常;(6)服用可能影響認知功能的抗帕金森病藥物,采用多巴胺受體阻滯劑或多巴胺耗竭劑治療,且劑量和時間過程與藥物誘導的帕金森綜合征一致;(7)磁共振檢查顱內有結構異常:腦血管病、腫瘤等器質性病變;(8) 在發病 5 a內出現嚴重的自主神經功能障礙;(9)無構音障礙,不能配合相關檢查的對象。所有患者均簽署知情同意書[12]。
1.2方法
1.2.1 一般資料:于入院時收集患者一般資料,包括性別、年齡、吸煙、起病年齡、體質量、帕金森病程、病情嚴重程度評分[4](采用Hoehn and Yahr (H-Y)分期臨床癥狀評價)。
1.2.2 患者認知功能評分調查工具:認知量表采用簡易精神狀態量表 (mini-mental state examination,MMSE)和蒙特利爾認知評估量表(Montreal cognitive assessment,MoCA)。
簡易精神狀態量表(mini-mental state examination,MMSE):檢查內容共分10 個方面,包括定向力、即時記憶、注意力和計算力、延遲回憶、物體命例、語言復述、言語理解、閱讀理解、言語表達及視空間能力,評分低于以下范圍者視為認知功能損害,即文盲組≤17 分、小學組≤20分、初中及以上組≤24分,得分越低,說明認知功能越差。目前公認:MMSE≥27分為正常,21~26分為輕度癡呆,10~20分為中度癡呆,<10分為重度癡呆。蒙特利爾認知評估量表(Montreal cognitive assessment,MoCA):包括視空間與執行功能、命例、注意、語言、抽象、延遲回憶、定向7 個方面,共30項,每項1分,總分30分,對受教育年限在12 a及以下的被測試者加1分,評分≥26分為認知正常,得分越高,說明認知功能越好[13]。
1.2.3 根據運動癥狀進行分組:采用統一帕金森病量表第三部分(UPDRSIII)于開期評價患者的運動癥狀。在UPDRSIII 中,第20和21條評價震顫(static tremor,T),第22條評價強直(rigidity,R),第23~26條及31條評價運動遲緩(bradykinesia,B組),第27~30評價姿勢步態異常(abnormal posture and pace)。目前癥狀以運動遲緩為主的7例,分為B組。目前癥狀以運動遲緩和肌強直為主11例,分為BR組。目前癥狀以震顫和運動遲緩為主27例,分為TB組。目前癥狀以震顫(static tremor,T)、強直(rigidity,R)和運動遲緩(bradykinesia,B)為主8例,分為(TBR組)。不同分組患者臨床資料比較,不同分組患者發病年齡、性別、身高、體質量、發病年齡、病程、H-Y分級差異無統計學意義。見表1。
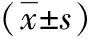
表1 各組患者臨床資料比較

2 結果
2.1各組間MMSE,MoCA評分比較見表2。由表2可見,不同分組患者MoCA評分及MMSE評分,差異有統計學意義(P<0.05),TRB組認知功能障礙明顯下降,差異有統計學意義(P<0.05)。
2.2不同認知功能障礙程度的起病年齡比較簡易精神狀態量表最大值30分,最小值19分,MMSE≥27 分為正常(PD0),21~26分為輕度癡呆(PD1),10~20分為中度癡呆(PD2),0~9分為重度癡呆(PD3)。由表3可見,不同認知功能障礙程度的患者發病年齡差異無統計學意義。

表2 4組間MMSE,MoCA評分的比較

表3 不同認知功能障礙程度的起病年齡比較
3 討論
帕金森病的非運動癥狀越來越受到關注,嚴重影響患者的生活質量,其早期認知功能下降更是影響患者預后[14]。認知功能障礙在病程早期就伴隨運動障礙出現,24%~31%患者進一步發展為帕金森病癡呆[15],而HELY[4]的研究認為大多數患者最終發展為帕金森病癡呆。帕金森病是黑質紋狀體通路變性的疾病,常發生50歲以上的老年人,由于黑質紋狀體內的多巴胺能神經元變性,多巴胺能力下降,導致帕金森病的發生[11]。
PD主要臨床癥狀表現為靜止性震顫、肌強直、運動遲緩及姿勢步態異常四大主征。PD臨床表現復雜多樣,其四主征的出現存在不均衡性[16],TRB型的運動功能惡化進展迅速,對左旋多巴反應差,且生活質量明顯降低。TRB為主型對左旋多巴反應差,左旋多巴劑量較B組,TB組左旋多巴反應相對較好,大劑量的多巴胺制劑導致失眠,入睡困難,易伴發情感、智能障礙,而情感及智能障礙又影響睡眠質量[17-18]。本研究通過觀察不同主型帕金森患者的認知功能,對入選患者進行分組,并進行MMSE和MoCA評分,評估患者認知功能情況,研究結果提示患者不同帕金森分型的年齡、性別、身高、體質量、病程長短及H-Y分級差異無統計學意義。而行MMSE和MoCA評分后,發現BR主型、TRB主型的帕金森患者MMSE評分下降明顯,TRB主型的帕金森患者MoCA評分下降明顯,提示可能不同亞型的帕金森病患者認知功能障礙程度不同。
PD不同臨床表型對認知功能產生影響的機制可能與其神經病理改變不同有關,考慮與神經元損害有關[13]。有研究[19]發現,步態姿勢異常評分與腦脊液P-tan181t水平、H-Y分期、病程、焦慮、抑郁、疲勞及淡漠呈顯著正相關,與腦脊液Aβ1-42及認知功能呈顯著負相關,發現PD患者姿勢步態異常的嚴重程度與腦脊液Aβ1-42 水平下降,提示過量的A β1-42 聚集、沉積腦內。在細胞功能正常情況下,tau參與細胞骨架的形成,PD患者腦組織tau過度磷酸化引起細胞骨架破壞,導致細胞生理功能下降,甚至細胞死亡,神經元死亡及變性的細胞中腦脊液tau水平升高,PD患者腦脊液tau明顯升高[12-13,19-20]。高同型半胱氨酸血癥[4]可影響神經傳導功能,引起黑質多巴胺能神經元的損傷[21],消耗了紋狀體內的大量多巴胺,還影響基底節-丘腦-皮質運動環路的神經元活性,進而加重PD患者的認知障礙,高尿酸血癥也可導致認知功能障礙[6]。不同分組患者MoCA評分及MMSE評分差異有統計學意義(P<0.05),TRB組認知功能障礙明顯下降,差異有統計學意義(P<0.05),但需排除其他因素引起的認知功能障礙。
目前,有研究[4]發現,PD患者首發癥狀中,以肌強直為首發癥狀的患者發生認知功能障礙的比例要比以震顫為首發癥狀的患者多。主動肌和拮抗肌均衡性張力增高導致肌強直,患者肌張力增高導致咀嚼、吞咽、行走障礙。錐體外系的肌張力增強,屈肌和伸肌均可受累,使肌肉僵直自主活動障礙增加,臨床上主要表現為動作減少,運動緩慢[19-20]。
本試驗中TRB型認知功能下降明顯,考慮與多巴胺能神經元、膽堿能神經元缺失、去甲腎上腺素能神經元損害有關[4,22-25],對于此種表型的患者可能需要進一步早期干預。本試驗中認知功能MMSE評分,在認知功能輕、中度受損中,起病年齡差異無統計學意義,對于年齡的干預較小。
[1] 郭配,張曉韜.帕金森病睡眠障礙的研究進展[J].國際神經病學神經外科學雜志,2017,44(3):332-335.
[2] 王麗娟.《中國血管性帕金森綜合征診療共識》解讀[J].中華醫學信息導報,2016,31(8):20.
[3] 熱依沙·塔西買買提.MUL1與帕金森病[J].中風與神經疾病雜志,2018,35(1):91-93.
[4] AARSLAND D,ZACCAI J,BRAYNE C.A systematic review of prevalence studies of dementia in Parkinson's disease[J].Mov Disord,2005,20(10):1 255-1 263.
[5] 李靜,陳為安,張旭,等.早期與中晚期帕金森病患者非運動癥狀的比較研究[J].中國全科醫學,2016,19(34):4 201-4 203;4 204.
[6] 劉久江,錢逸維,徐紹卿,等.不同性別帕金森病患者血尿酸水平的相關性研究[J].臨床神經病學雜志,2016,29(4):241-244.
[7] 萬志榮,商夢晴,馮濤,等.早發型與晚發型帕金森病患者臨床異質性的研究[J].臨床神經病學雜志,2016,29(3):178-181.
[8] 劉宇翔,劉振華,王雅琴.帕金森病患者認知功能障礙的神經精神癥狀分析[J].中國現代醫學雜志,2016,26(10):61-66.
[9] 李兵,李彥,聶坤,等.膽堿能系統功能紊亂與帕金森病輕度認知功能障礙研究進展[J].中華老年心腦血管病雜志,2017,19(6):659-661.
[10] 劉永磊.嗅覺減退覺知力的缺失與輕度認知障礙帕金森病患者的關系[D].鄭州:鄭州大學,2016:21-22.
[11] 孫洪揚,張永方,劉雪嬌,等.帕金森病自主神經功能障礙的研究進展[J].中風與神經疾病雜志,2017,34(2):189-190.
[12] KUMRU H,SANTAMARIA J,TOLOSA E,et al.Relation between subtype of Parkinson's disease and REM sleep behavior disorder[J].Sleep Med,2007,8(7-8):779-783.
[13] HALLIDAY G M,HOLTON J L,REVESZ T,et al.Neuropathology underlying clinical variability in patients with synucleinopathies[J].Acta Neuropathol,2011,122(2):187-204.
[14] HELY M A,REID W G,ADENA M A,et al.The Sydney multicenter study of Parkinson's disease:the inevitability of dementia at 20 years[J].Mov Disord,2008,23(6):837-844.
[15] BOCANEGRA Y,TRUJILLO-ORREGO N,PINEDA D.Dementia and mild cognitive impairment in Parkinson's disease:a review[J].Rev Neurol,2014,59(12):555-569.
[16] 楊勤,田田,趙然,等.帕金森病運動分型研究進展[J].國際神經病學神經外科學雜志,2017,44(3):327-332.
[17] RIEDEL O,KLOTSCHE J,SPOTTKE A,et al.Frequency of dementia,depression,and other neuropsychiatric symptoms in 1,449 outpatients with Parkinson's disease[J].J Neurol,2010,257(7):1 073-1 082.
[18] KAYNAK D,KIZILTAN G,KAYNAK H,et al.Sleep and sleepiness in patients with Parkinson's disease before and after dopaminergic treatment[J].Eur J Neurol,2005,12(3):199-207.
[20] MODUGNO N,LENA F,DI B F,et al.A clinical overview of non-motor symptoms in Parkinson's Disease[J].Arch Ital Biol,2013,151(4):148-168.
[21] 劉培茹.高同型半胱胺酸血癥與帕金森病認知功能的相關性研究[J].國際神經病學神經外科學雜志,2016,43(1):30-33.
[22] 魯鵬威,賈方秀,郄劍文.基于MEMS的帕金森病人體姿態分類監測系統[J].現代電子技術,2017,40(16):161-164;169.
[23] 王宗兵,劉曉莉,喬德才.運動干預對帕金森病大鼠黑質DJ-1的表達和抗氧化物酶的影響[J].西北師范大學學報(自然科學版),2017,53(3):100-105.
[24] 徐季超,倪秀石.帕金森病患者生活質量測評工具的評價進展[J].中國全科醫學,2017,20(11):1 398-1 402.
[25] 魏歡,王晉,戰麗萍,等.MRS 聯合 DTI 評估帕金森病認知障礙的初步研究[J].中風與神經疾病雜志,2017,34(1):21-26.
(收稿2017-12-09 修回2018-01-03)

