改良氣管拔管體位對患者拔管期應激反應的影響
房汝敏 孫冬蘭 劉璐璐
【摘要】?目的?探討改良氣管拔管體位對患者拔管期應激反應的影響。方法?選擇2016年3月~2018年4月行靜脈高位結扎手術的118例患者,按隨機數字表分為兩組。對照組59例患者給予平臥位,觀察組59例患者給予頭抬高后仰位,兩組患者拔管方向與地面呈60°。對比觀察兩組患者手術結束時(T0)、拔管前(T1)、拔管時(T2)以及拔管后5 min(T3)的血壓、心率、血漿腎上腺素(AD)、去甲腎上腺素(NE)以及皮質醇(CORT)水平。結果?觀察組T2、T3時的收縮壓、舒張壓以及心率均較對照組明顯降低(P<0.05或0.01),且血漿AD、NE以及CORT水平均明顯低于對照組(P<0.05或0.01)。結論?拔出氣管導管前墊高頭位以與地面呈60°拔出氣管導管可有效緩解患者的應激反應,有利于維持血流動力學穩定。
【關鍵詞】?氣管拔管;體位;應激反應
中圖分類號:R614?文獻標識碼:A?DOI:10.3969/j.issn.1003-1383.2018.06.023
全身麻醉蘇醒期是患者意識、神經傳導以及氣道反射恢復的過渡時期,在此期間進行拔管往往會因拔管的刺激導致患者發生嗆咳、創面出血、手術切口裂開、喉痙攣等癥狀或并發癥,甚至可危及生命。研究表明,氣管導管拔管的刺激可影響機體交感-腎上腺髓質系統及下丘腦-垂體-腎上腺皮質系統,出現應激性血壓升高、心率加快等心血管反應,大大增加患者發生高血壓危象、心律失常、顱內壓升高等嚴重并發癥的概率[1~2]。因此對氣管拔管時應激反應的管理顯得尤為重要。本研究對氣管拔管時的體位進行改良,在緩解拔管時的應激反應方面取得了一定的效果,現報告如下。
1?資料與方法
1.1?一般資料
以2016年3月~2018年4月于我院行靜脈高位結扎手術的118例患者作為研究對象,患者年齡18~60歲,平均(43.56±3.54)歲,男性63例,女性55例,ASA分級Ⅰ~Ⅱ級。排除合并有氣道高反應性疾病、頸椎病,對檢測指標水平有影響的心血管疾病、內分泌疾病以及肝腎功能異常疾病者。根據隨機數字表將患者分為觀察組和對照組,每組59例。觀察組患者年齡18~57歲,平均(42.97±3.47)歲,男性34例,女性25例,ASA分級:Ⅰ級35例,Ⅱ級24例。對照組患者年齡19~58歲,平均(44.15±3.52)歲,男性29例,女性30例,ASA分級:Ⅰ級33例,Ⅱ級26例。兩組的性別、年齡以及ASA分級等比較差異無統計學意義(P>0.05),具有可比性。
1.2?麻醉及護理方法
所有患者均給予常規圍手術期護理,采用面罩純氧通氣5 min,以咪達唑侖0.05 mg/kg,依托咪酯0.2~0.4 mg/kg、舒芬太尼0.5~1.0 μg/kg、順式阿曲庫銨0.15 mg/kg進行麻醉誘導,誘導完成后插入氣管導管,置于氣管內2 cm處予以固定。麻醉維持采用丙泊酚4~8 mg/(kg·h)聯合瑞芬太尼0.1~0.3 μg/(kg·h)。手術完成后停用麻醉藥物,給予阿托品和新斯的明,清潔口腔分泌物后觀察組患者墊高頭位約10 cm,使頭部呈后仰位,對照組患者保持平臥位,待患者睜眼后兩組患者以拔管方向與地面呈60°拔出氣管。
1.3?觀察指標
觀察兩組患者手術結束時(T0)、拔管前(T1)、拔管時(T2)以及拔管后5 min(T3)的血壓、心率,同時采集靜脈血3 mL于含抗凝劑的聚乙烯導管中,送本院檢驗科,采用賽默飛高效液相色譜儀器和高效液相色譜法檢測血漿腎上腺素(adrenergic,AD)、去甲腎上腺素(norepinephrine,NE)以及皮質醇(cortisol,CORT)水平。
1.4?統計學方法
采用SPSS 17.0軟件進行統計學分析,W檢驗進行正態性檢驗,計量資料符合正態分布,以均數±標準差(±s)表示,組間比較采用兩獨立樣本t檢驗,檢驗水準:α=0.05,雙側檢驗。
2?結果
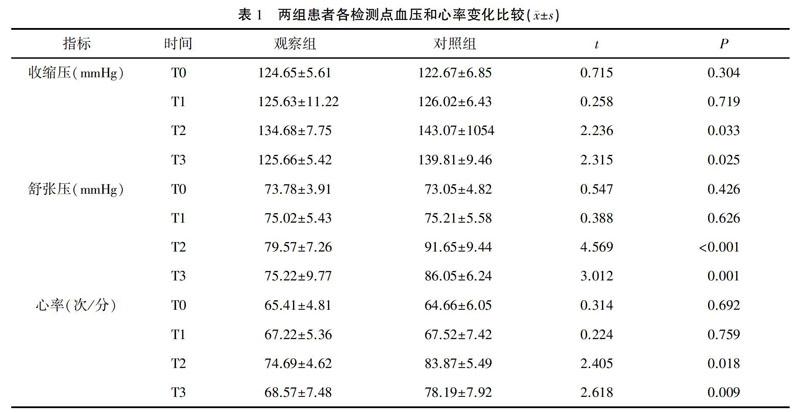
2.1?兩組患者各檢測點血壓和心率變化比較
兩組在T0、T1時的血壓及心率變化差異無統計學意義(P>0.05),觀察組T2、T3時的收縮壓、舒張壓以及心率均較對照組明顯降低(P<0.05或0.01)。見表1。
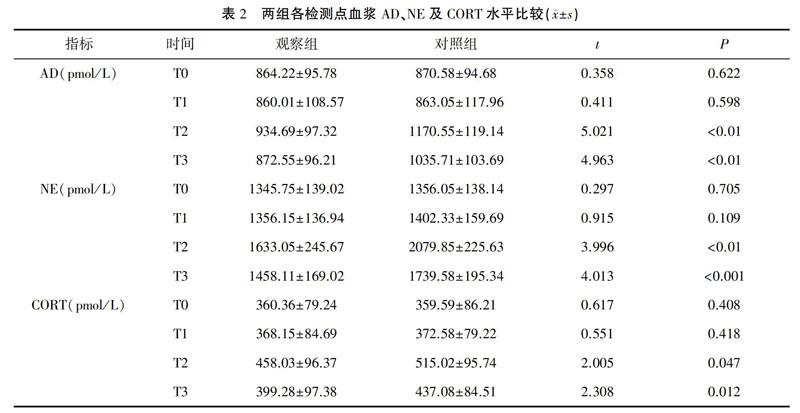
2.2?兩組各檢測點血漿AD、NE及CORT水平比較
兩組T0、T1時的血漿AD、NE以及CORT水平差異無統計學意義(P>0.05),觀察組T2、T3時血漿AD、NE以及CORT水平均明顯低于對照組(P<0.05或0.01)。見表2。
3?討論
氣管導管拔出時的刺激可引起機體腎上腺素能神經興奮,加速兒茶酚胺類物質的分泌,使血腫AD、NE的水平上升,臨床則表現為血壓升高、心率加快等心血管反應,屬應激性反應,通常是因傷害性刺激引發,以下丘腦-垂體-腎上腺皮質系統和交感神經-腎上腺髓質系統興奮為發生機制,因此也可在血漿檢測中發現CORT濃度的升高。由此提示通過觀察血漿AD、NE以及CORT水平的變化可反映出機體應激反應程度。本研究患者在拔管時以及拔管后5 min的血漿AD、NE以及CORT水平比拔管前明顯升高,表明拔管時確實可引起患者的應激反應,同時血壓和心率增高,與上述理論一致。既往的臨床研究顯示,雖然在深麻醉狀態下拔管可抑制嗆咳或躁動的發生,但同時也大大增加舌后墜、氣道梗阻和誤吸的風險。而在拔管前給予鎮痛鎮靜藥物或腎上腺素受體抑制劑等藥物以緩解應激反應的方式則可因劑量把控不佳而加劇心血管反應,可能引發惡心嘔吐等不良反應[3~5]。因此如何有效改善氣管導管拔管時的應激反應成為臨床關注的重點。人體模型模擬研究顯示,氣管導管拔管的角度、力度的不同對于應激反應的程度有直接的影響,當拔管角度為60°時拔管所需的力度相比90°時小,并且60°可較90°緩解對氣道的刺激[6~7]。通過對人體氣道的解剖結構進行深入分析發現,抬高頭位使頭部呈后仰位可讓經口、經咽以及經喉的三條軸線最大限度地重疊,近乎直線相連,在此狀態下于氣管插管和氣管導管拔出的阻力最小[8~9]。本研究通過對患者氣管拔管的體位進行改良處理后,與常規60°平臥位拔管患者進行比較,改良拔管體位后患者在拔管時以及拔管后5 min的血壓、心率以及血漿AD、NE和CORT水平均明顯低于常規拔管患者。由此表明將頭位墊高使頭部呈后仰位對于緩解氣管拔管時的應激反應有顯著的效果。
綜上所述,拔出氣管導管前墊高頭位以與地面呈60°拔出氣管導管可有效緩解患者的應激反應,同時有利于血流動力學的穩定。
參?考?文?獻
[1]?趙秀鳳,田?鳴.對比觀察插管型喉罩聯合氣管插管對全麻患者拔管反應的影響[J].實用醫學雜志,2016,32(3):506-507.
[2]?傅潤喬,王?雯,彭曉風,等.蘇醒期表面麻醉對圍氣管拔管期應激反應的影響[J].北京醫學,2017,39(10):1007-1010.
[3]?顏景佳,孫加曉,黃燕芳,等.支氣管導管插管深度與特定體表標志之間關系的臨床應用研究[J].臨床麻醉學雜志,2015,31(10):969-972.
[4]?高?蓓,陳培敏,郭盛仁,等.成年患者雙腔支氣管導管插管術有關的呼吸道解剖因素:CT法測量聲門和左主支氣管[J].中華麻醉學雜志,2017,37(11):1381-1385.
[5]?孔?嵐,盧錫華.全麻誘導中靜注羥考酮對肺癌根治術患者血流動力學及應激反應的影響[J].山東醫藥,2017,57(23):77-79.
[6]?劉?圓,曾彥茹,許立新,等.達克羅寧膠漿對老年高血壓患者全麻誘導氣管插管期間應激反應的影響[J].廣東醫學,2016,37(12):1770-1774.
[7]?于?健,單士強,孫宗建,等.右美托咪定不同給藥方式對患者經鼻清醒氣管插管應激反應的對比研究[J].中國現代醫學雜志,2017,27(30):103-108.
[8]?王幸雙,汪小海,李文媛,等.上呼吸道矢狀面解剖學特點與聲門暴露程度及插管次數的關系[J].臨床麻醉學雜志,2013,29(12):1174-1178.
[9]?李?磊.中央氣道徑線生理變化與影響因素分析[D].鄭州:鄭州大學,2016.

