老年骨科手術患者醫院感染危險因素的Logistic回歸分析
左麗麗, 徐 玲, 趙林芝, 薛翌蔚
(上海市第六人民醫院東院 骨科, 上海, 201306)
老年骨科手術患者醫院感染危險因素的Logistic回歸分析
左麗麗, 徐 玲, 趙林芝, 薛翌蔚
(上海市第六人民醫院東院 骨科, 上海, 201306)
骨科手術; 術后醫院感染; 危險因素; Logistic分析
由于骨科手術創傷較大,高齡的骨科手術患者為醫院感染發生的高危人群,術后感染的發生率顯著高于其他人群[1]。本研究對2013年1月—2016年12月本院行骨科手術的1 873例老年住院患者進行了回顧性分析,探討高齡骨科手術患者發生醫院感染的危險因素,現報告如下。
1 資料與方法
選取2013年1月—2016年12月本院1 873例行骨科手術的老年住院患者,排除術前感染病例及自身免疫性疾病的患者。患者年齡60~90歲,平均(77.3±7.7)歲,男968例,女905例,均接受骨外科手術治療。123例醫院內感染患者為感染組, 1 750例無感染的患者設為對照組。醫院內感染的診斷參考2012年衛生部頒布的《醫院感染診斷標準(試行)》[2], 無明確潛伏期感染患者以入院后48 h后發生的感染為醫院感染,醫院感染患者均有實驗室細菌培養診斷支持。
對所有研究對象進行回顧性分析,收集患者年齡、性別、體質量指數(BMI)、糖尿病、高血壓等慢性病史、生活習性(吸煙、飲酒)、術前抗生素應用史、切口類型、手術時間、住院時間、侵入性操作、開放性切口及白蛋白水平等基本情況。利用Logistic分析對醫院感染發生的可能影響因素進行多因素分析。
2 結 果
1 873例行骨科手術的老年住院患者中, 123例發生醫院感染,醫院感染發生率為6.57%, 其中手術切口感染47例(38.21%), 皮膚軟組織感染24例(19.51%), 泌尿道感染18例(14.63%), 下呼吸道感染15例(12.20%), 上呼吸道感染13例(10.57%), 其他感染6例(4.88%)。
1 873例老年骨科手術患者醫院感染單因素分析的結果顯示年齡(>70歲)、既往糖尿病史、吸煙史、術前抗生素應用、切口類型、手術時間、住院時間、侵入性操作及開放性切口、白蛋白水平均與醫院感染的發生關系密切。見表1。
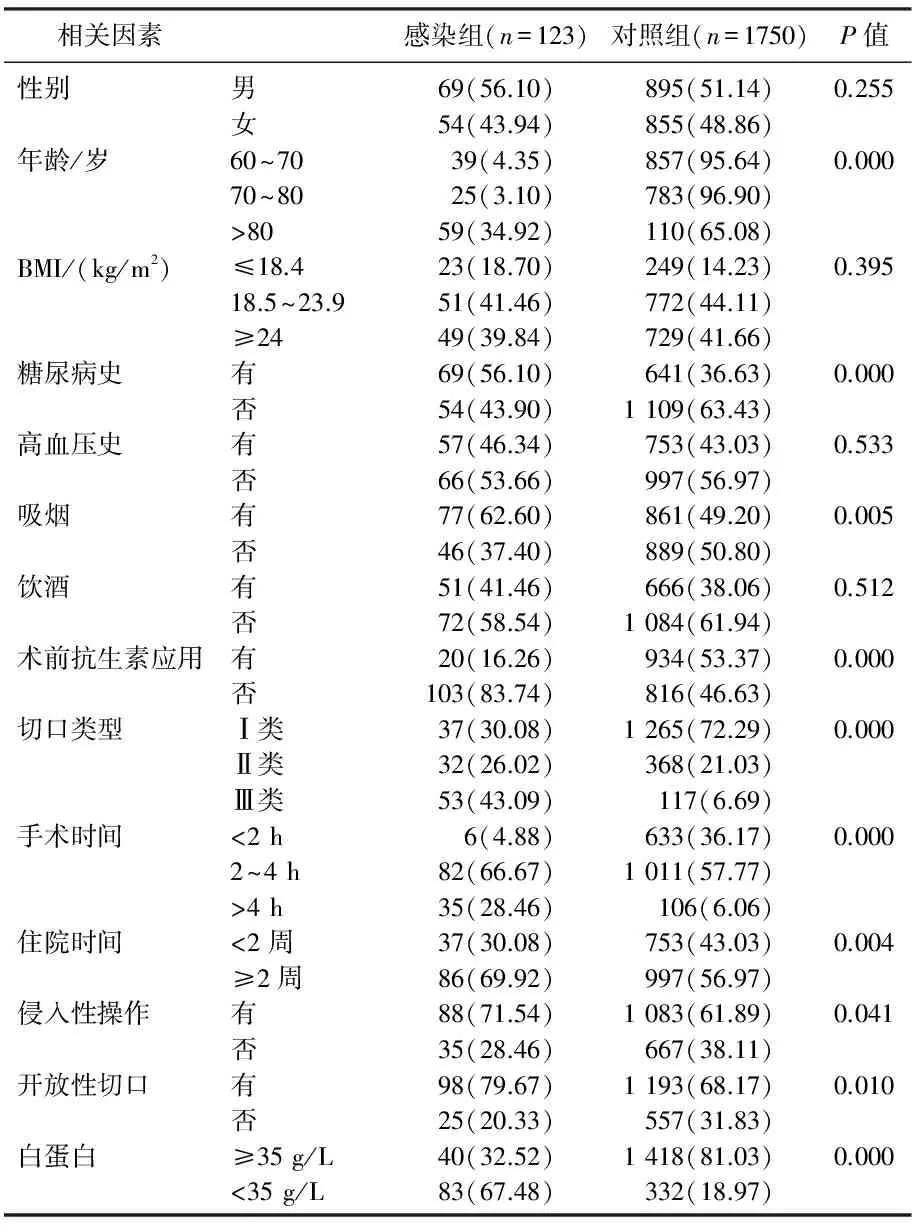
表1 老年骨科手術患者的醫院感染危險因素單因素分析[n(%)]
對醫院感染危險因素行Logistic多因素回歸分析,結果顯示高年齡、糖尿病、吸煙、術前抗生素應用不當、Ⅲ類切口、手術時間、住院時間過長、侵入性操作、開放性切口、血液白蛋白水平低于35 g/L為術后感染的高危因素(P<0.05)。見表2。
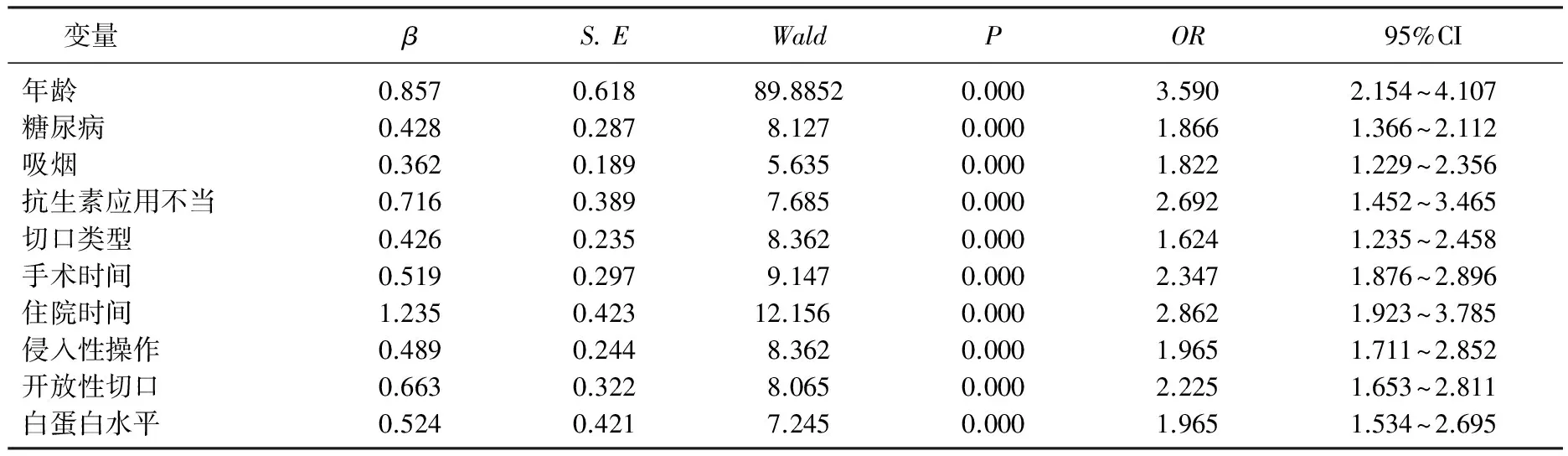
表2 老年骨科手術患者的醫院感染危險因素Logistic多因素回歸分析
3 討 論
骨質疏松在老年人群極為常見,骨密度及骨骼強度的降低導致老年人易發生骨折[3]。老年人群器官處于衰竭期,多伴基礎疾病,因此骨科手術后醫院感染的發生較為多見。手術后醫院感染是骨科手術一種嚴重的并發癥[4]。同時,醫院內感染也是醫院評級的重要因素,醫院感染作為骨科手術術后防范的重點已得到臨床醫務工作者的關注。
本項研究的醫院感染發生率為6.57%,與其他研究[5]中報道的醫院平均感染發生率相一致。本研究中的感染主要以手術切口感染、呼吸道感染及皮膚軟組織感染多見,多數患者伴體溫升高、白細胞升高。多因素分析顯示高齡、糖尿病、吸煙、術前抗生素應用不當、Ⅲ類切口、手術時間、住院時間過長、侵入性操作、開放性切口、白蛋白過低為骨科手術患者術后感染的高危因素。究其原因為高齡患者自身免疫力低,術后康復慢,骨折愈合時間長,多數患者需長期臥床活動受限,呼吸深度降低排痰不暢導致醫院內呼吸道感染發生率居高不下[6], 尤其伴糖尿病基礎疾病患者。本項研究中123例感染患者中伴糖尿病史患者占56.10%。內分泌紊亂導致蛋白合成功能降低,抗體、干擾素生成降低,同時高血糖影響白細胞游走功能[7], 患者免疫能力低下。吸煙對呼吸系統、心血管系統均有較大危害,對機體的抵抗力下降有直接的作用。白蛋白為機體營養指標,營養不良患者,免疫力較差,更易發生醫院感染。抗生素應用不當將在醫院感染的防范中起反作用,抗生素的經驗性用藥可導致患者正常菌群紊亂,進一步降低患者自身免疫力。研究[8]報道圍術期抗生素的應用效果優于手術后,抗生素應用應遵循合理用藥原則,術后感染應根據藥敏試驗選擇敏感抗生素。手術切口的感染多與清創不徹底,換藥操作不規范有關[9]。Ⅲ類切口術中無菌技術的明顯缺陷,往往是醫院感染的高發因素[10]。住院時間延長也是導致醫院感染發生的高危因素,病房內的交叉感染是一個重要因素。手術及住院時間的延長增加了患者暴露時間同時也增加了患者的感染機率。有研究[11]報道,骨科術后感染多發生在住院3~4周后,伴住院時間延長,感染發生率升高。骨科手術中侵入性操作及開放性切口一直是感染隱患[12]。諸如導尿管留置、機械通氣等均會提高醫院感染的發生率。
[1] 郭薇, 馬運俠. 集束化護理在預防老年患者骨科術后下肢深靜脈血栓中的應用[J]. 檢驗醫學與臨床, 2017, 14(03): 447-448.
[2] 萬玉英, 劉偉芬, 吳紅麗, 等. 骨科手術患者醫院感染121例的相關危險因素分析與對策[J]. 廣東醫學, 2017, 38(03): 442-443.
[3] 周玉萍, 李小金, 易建華, 等. 骨科患者術后醫院感染病原菌與多藥耐藥菌臨床特征分析[J]. 中華醫院感染學雜志, 2016, 26(01): 125-127.
[4] 孫勝, 張強, 趙昌松, 等. HIV感染者骨科手術中醫務人員職業暴露和防護[J]. 中華實驗和臨床感染病雜志: 電子版, 2016, 10(02): 184-187.
[5] 馬珉, 阮永春. 神經內科住院患者醫院感染的調查分析[J]. 中華醫院感染學雜志, 2011, 21(11): 2235-2236.
[6] 徐慶嵩, 宋群波, 方芳, 等. 重癥監護室患者醫院感染病原菌菌群分布特點及耐藥性分析[J]. 預防醫學, 2017, 29(02): 187-190.
[7] Viens N A, Hug K T, Marchant M H. Role of diabetes type in perioperative outcomes after hip and knee arthroplasty in the United States[J]. J Surg Orthop Adv, 2012, 21(4): 253 -260.
[8] 邸軍軍, 岳玉國, 趙新國, 等. 慢性心力衰竭患者肺部感染的臨床特征及免疫功能分析[J]. 中華醫院感染學雜志, 2017, 27(06): 1263-1266.
[9] 李秉斌. 損傷控制性骨科手術在不穩定型骨盆骨折治療中的應用價值[J]. 中國基層醫藥, 2016, 23(16): 2481-2484.
[10] Piper K E, Fernandez-Sampedro M, Steckelberg K E, et al. C-reactive protein, erythrocyte sedimentation rate and orthopedic implant infection[J]. PLo S One, 2010, 5(2): e9358.
[11] 王清妍, 韓月欣, 逄麗華, 等. 不同皮膚準備方法對骨科手術部位感染的影響[J]. 中華醫院感染學雜志, 2016(03): 625-626.
[12] 蔣利, 陸恩輝. 骨科無菌手術切口感染因素分析及手術室護理對策[J]. 中國藥業, 2016, 25(17): 85-87.
R 683
A
1672-2353(2017)23-241-02
10.7619/jcmp.201723101
2017-07-01
骨科老年住院患者院感危險因素分析及護理對策(2014032)
薛翌蔚

