經后路單側椎板入路雙側減壓椎間隙植骨融合內固定改良術治療退變性腰椎管狹窄癥臨床研究
李 強, 趙永生, 陳修福, 張承韶
(山東省青島市市立醫院 脊柱外科, 山東 青島, 266011)
經后路單側椎板入路雙側減壓椎間隙植骨融合內固定改良術治療退變性腰椎管狹窄癥臨床研究
李 強, 趙永生, 陳修福, 張承韶
(山東省青島市市立醫院 脊柱外科, 山東 青島, 266011)
經后路單側椎板入路; 雙側減壓椎間隙植骨融合內固定改良術; 退變性腰椎管狹窄癥
本研究探討經后路單側椎板入路雙側減壓椎間隙植骨融合內固定改良術的臨床療效,現報告如下。
1 資料與方法
本院退變性腰椎管狹窄癥患者58例,隨機分為實驗組以及對照組。對照組27例,男16例,女11例,年齡55~71歲,平均(60.34±6.33)歲,病程在1~6年,平均(3.14±3.39)年; 單節椎體14例,雙節椎體13例,腰3損傷4例,腰4損傷16例,腰5損傷7例。實驗組31例,男22例,女9例,年齡53~69歲,平均(59.33±6.24)歲; 單節椎體17例,雙節椎體14例,腰3損傷6例,腰4損傷19例,腰5損傷6例,病程1~5年,平均(2.89±3.11)年。2組患者一般情況比較,差異無統計學意義(P>0.05)。本研究被本院倫理委員會成員批準,患者知情并簽署知情同意書。
納入標準: 患者有腰部疼痛或馬尾受壓癥狀; 保守治療無法緩解; 患者有腰椎過伸或過屈的癥狀; 經MRI檢查可以看到: 椎間隙縮窄,節段性腰椎位移。排除標準: 高血壓、糖尿病患者; 嚴重心腦血管疾病患者; 嚴重肝腎功能損害,對手術無法耐受患者; 妊娠期、備孕期及哺乳期婦女; 雖有影像學檢查異常但無明顯癥狀或保守治療可以緩解患者; 腰椎間盤突出癥患者; 腰椎骨折患者。
術前進行全面影像學檢查及血液學檢查,確定病變椎體的部位及節段。術前常規禁水禁食。對照組: 全身麻醉后,俯臥位充分暴露椎體部位,行有效切口后,進行單純后路減壓術治療。C型臂X線機監測,顯示病變椎體及上下節段處,同時將椎弓根螺釘置入。采用全椎板切除或半椎板切除,摘除突出的椎體及韌帶,同時對外側側隱窩及神經根管進行擴大,達到徹底解除壓力,預防復發的目的。術后常規放置引流。實驗組: 全身麻醉后,俯臥位充分暴露椎體部位,行有效切口后,先行后路減壓術治療; C型臂X線機監測,顯示病變椎體及上下節段處,同時將椎弓根螺釘置入; 采用全椎板切除,摘除突出椎體及韌帶,同時對外側的側隱窩及神經根管進行擴大; 充分減壓,將切口處充分暴露后,復位病變的椎體,滿意后使用椎弓根螺釘將腰椎進行固定。將摘除的椎體修剪待用,以條狀備用或加用人工骨。清除手術部位周圍的軟組織及關節突的軟骨面,在橫突間植入已經備好的碎骨,術后常規放置引流,縫合傷口。患者術后保持絕對臥床休息,第4天開始進行下肢康復訓練,促進腰椎功能恢復。術后第5周開始下床鍛煉,注意鍛煉時間及強度,以防過度勞累而二次損傷。術后進行6個月的隨訪,以評價手術臨床療效。
采用生活質量評分表(包括運動能力及語言能力等)對生活質量進行評價; 根據MRI,來記錄并對比治療前后患者的椎管狹窄程度。療效評價分為顯效、有效、無效。總有效率=(有效+顯效)/總例數×100%。
2 結 果
實驗組總有效率96.77%, 顯著高于對照組77.78%(P<0.05)。見表1。與對照組相比,實驗組患者手術時間較短,術中出血量較少,差異有統計學意義(P<0.05)。見表2。與對照組比較,治療后實驗組生活質量評分較高,差異有統計學意義(P<0.05)。見表3。實驗組并發癥發生率為3.23%, 顯著低于對照組的11.11%(P<0.05)。見表4。
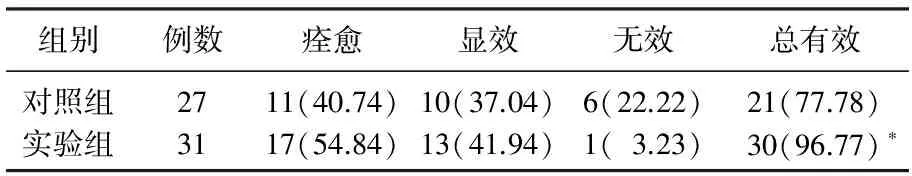
表1 2組患者臨床療效的比較[n(%)]
與對照組比較, *P<0.05。

表2 2組患者手術情況對比
與對照組比較, *P<0.05。
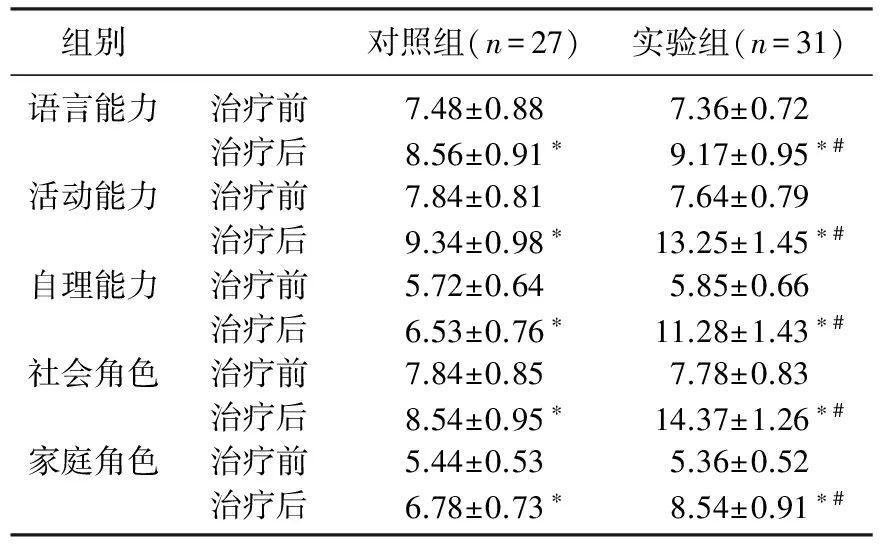
表3 2組生活質量評分比較
與本組治療前比較, *P<0.05; 與對照組相比, #P<0.05。
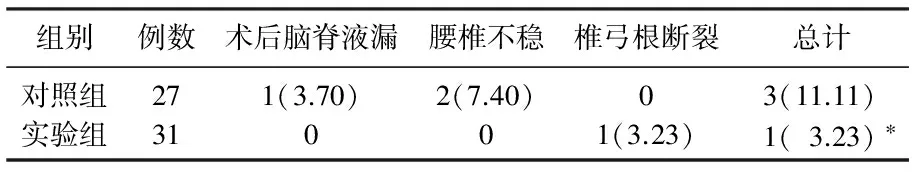
表4 2組患者的并發癥比較[n(%)]
與對照組比較, *P<0.05。
3 討 論
伴隨年齡增長等原因,人體的腰椎間盤會不斷退化,使椎板不斷增厚,椎管出現縮窄,所出現的一系列綜合征稱為退變性腰椎管狹窄癥[1]。由于在下腰椎處即腰椎3、4、5的部位,神經根的走行部位在上關節突的背面與后緣間,此處被稱為側隱窩,當上關節突增生時,壓迫神經根而發生癥狀[2]。此外,椎體滑脫、腰間盤突出及黃韌帶骨化等,原因皆可以造成退變性腰椎管狹窄癥。由于椎管部位含有多椎體、多韌帶及多神經,因此在發病時,病理原因較為復雜,治療也需要考慮多種個體因素[3]。腰椎管狹窄癥患者,多出現間歇性跛行。這是因為當病變發生時,神經根處的血管微循環出現障礙,淤積的血管叢刺激周圍的神經組織,而出現疼痛癥狀[4]。對患者進行直腿抬高試驗時,退變性腰椎管狹窄癥往往呈陰性,這是因為,在足夠休息后,可以使椎管內壓恢復至正常狀態而減輕癥狀。同時,在進行影像學檢查時,可以發現部分人群存在明顯的椎骨狹窄,但沒有明顯的癥狀或較為輕微可緩解的癥狀[5]。因此,在判斷患者 是否需要手術治療時,要依靠癥狀及影像學檢查互相輔助,而不應依靠單一影像學檢查而進行手術。根據解剖部位,將病情分為中央椎骨狹窄及側方狹窄,從而選擇不同的手術方法進行治療。
本次選用經后路單側椎板入路雙側減壓,椎間隙植骨融合內固定改良術進行治療。在病變椎體處,進行切口,從單側進入病變處,將增厚的韌帶及突出的椎間盤進行切除[6]。從根源減輕椎內壓力,及神經根的壓迫及刺激,從而減輕患者腰痛及下肢痛等癥狀[7]。在有效的減壓后,能否保持住椎體處的穩定及正常功能,是評價治療效果的重要指標。對椎體的固定方式,以椎間隙植骨融合內固定術為非常穩定的治療方法[8]。將椎弓根螺釘對病變的腰椎節段進行固定,固定后此節椎體為最穩定的部位,對單節椎體及上下多節椎體均有穩定作用[9]。采用椎弓根螺釘進行固定后,使腰椎的正常生理彎曲得到最大的保留,維持了正常的前凸,及正常的脊柱功能[10]。但內固定的作用仍有一定時間限制,促進有效的椎間隙植骨融合會對長期穩定及良好預后,具有重要意義。同時良好的內固定為植骨融合提供了良好的環境,利于脊柱恢復正常功能。在多節椎體病變時,需要將臨近椎體進行固定及融合,雖然在康復中,椎間隙植骨融合后會造成脊柱活動度變小,腰部活動僵硬,但穩定效果較好。綜合評價對多節腰椎的治療效果,行植骨融合內固定治療后,利于緩解腰部疼痛,促進腰部活動的功能恢復,利于愈合及椎體的穩定。此外,在對患者行植骨融合內固定術治療時,應重點檢測患者是否有骨質疏松癥,防止因為嚴重骨質疏松,導致置入的椎弓根螺釘極易發生松動不穩而發生斷裂等嚴重并發癥。因此,在進行術前檢查時,要全面評價患者的自身情況,從而選用最適的手術方式進行治療。在本次研究中,實驗組患者出現1例患者(3.23%)有椎弓根斷裂的并發癥,對患者進行骨密度測定,測出數值為-3.76SD, 推測并發癥的發生與嚴重的骨質疏松狀態有關。因此,對存在骨質疏松狀態的患者行手術治療時,需全面考慮綜合各方面指標,來決定是否進行手術治療。
本結果表明,在經過經后路單側椎板入路雙側減壓椎間隙植骨融合內固定改良術治療后,患者的脊柱不適明顯得到緩解,腰部疼痛減輕。由于手術需要較為細致的治療方法,因此需要較長的手術治療時間,以達到最佳的治療效果。實驗組并發癥發生率3.23%低于對照組11.11%, 差異有統計學意義(P<0.05)。在手術后,兩組患者均會發生椎管部位的并發癥,推測與患者的骨質疏松狀態有關。
[1] 張建選, 裴濟民, 張成祺. 有限保留椎板的椎管擴大減壓術治療腰椎管狹窄癥的療效分析[J]. 國際醫藥衛生導報, 2016, 22(17): 2620-2622.
[2] 孫永進, 張文志, 李旭, 等. 關節突關節角變化與退變性腰椎滑脫間關系的研究[J]. 頸腰痛雜志, 2016, 37(6): 465-469.
[3] 張在恒, 段德生, 朱豪東, 等. 后縱韌帶在后路間接減壓治療無脊髓神經損傷伴有椎管占位的胸腰椎爆裂骨折中的作用[J]. 泰山醫學院學報, 2016, 37(11): 1214-1217.
[4] 高敬, 王春霞. 超聲聯合神經刺激儀定位腰叢-坐骨神經阻滯用于危重患者下肢手術的麻醉效果分析[J]. 中國實用醫藥, 2016, 11(30): 212-213.
[5] 李家祺, 王建華, 劉剛, 等. 椎體內植骨對Denis B型胸腰椎骨折患者術后椎骨缺損的影響[J]. 中國醫學裝備, 2016, 13(11): 87-90.
[6] 胡偉, 趙杰, 鞏陳, 等. 單側椎板入路雙側減壓治療單側癥狀為主腰椎管狹窄的療效分析[J]. 中華醫學雜志, 2016, 96(21): 1673-1676.
[7] 成賦斌, 楊先文. 腰椎5神經根不同部位受壓患者臨床特征分析[J]. 中國全科醫學, 2016, 19(8): 976-978.
[8] 趙香元. 單純后路減壓與減壓植骨融合內固定在退行性腰椎管狹窄癥治療中的應用效果對比[J]. 當代醫學, 2016, 22(22): 23-24.
[9] 申慶豐, 徐天同, 夏英鵬. 一期后路椎體次全切除, 鈦網重建聯合經傷椎椎弓根釘內固定治療嚴重多節段胸腰椎骨折臨床觀察[J]. 天津醫科大學學報, 2016, 22(6): 505-508.
[10] 張鎮興. 經皮微創椎弓根螺釘內固定手術在胸腰椎脊柱骨折治療中的臨床效果[J]. 浙江創傷外科, 2017, 22(1): 19-21.
R 681.5
A
1672-2353(2017)23-191-02
10.7619/jcmp.201723076
2017-06-08
山東省青島市衛生局科研資助項目(2013-zyy008)
張承韶

