全髖關節置換術治療高齡患者股骨頸骨折療效的影響因素分析
梁世博 彭昊 方洪松 陳森
·論著·
全髖關節置換術治療高齡患者股骨頸骨折療效的影響因素分析
梁世博 彭昊 方洪松 陳森
目的 分析高齡患者股骨頸骨折全髖關節置換術(THA)后療效的影響因素。方法年齡≥75歲的高齡患者股骨頸骨折80例,根據治療30天后髖關節功能Harris評分結果分組。Harris評分≥75分者為療效優良組,Harris評分<75分者為療效不良組。單因素分析兩組患者性別,內固定器材,康復介入時間,手術時間,假體周圍骨密度(BMD),采取多因素Logistic分析影響療效的危險因素。結果 經單因素分析,康復介入時間,BMD為THA治療高齡患者股骨頸骨折療效的相關影響因素(P<0.05);經Logistic多因素回歸分析,康復介入時間是影響THA治療高齡患者股骨頸骨折療效的獨立危險因素(P<0.05)。結論 假體周圍骨密度較低和康復時間介入較晚是THA治療高齡患者股骨頸骨折療效不佳的因素。
股骨頸骨折; 全髖關節置換術; 單因素分析; 多因素分析; Harris評分
股骨頸骨折在臨床上較常見,以老年人居多,容易 出現骨折不愈合、股骨頭壞死等并發癥,使治療變得困 難。人工全髖關節置換術( THA) 治療高齡患者股骨頸骨折有獨到的優勢。我們對影響全髖關節置換術治療高齡患者股骨頸骨折療效的因素進行分析。
對象與方法
一、對象
2013年1月~2015年9月診治的年齡≥75歲的高齡患者股骨頸骨折80例,男46例,女34例,年齡75~98歲,平均年齡(78.3±2.5)歲。內固定器材陶瓷對陶瓷16例,陶瓷對聚乙烯64例。手術時間≥60分鐘32例,<60分鐘48例。康復介入時間為術后第1天為18例,術后第3天34例,術后15天為28例。納入標準均為首次發生股骨頸骨折,經患者同意采取THA治療,保存有完整臨床資料。排除有髖關節功能損傷史;排除不同意實施THA手術患者、失訪、術后未遵醫囑患者。
二、方法
1.手術方法:全身麻醉,體位均采取患側墊高側臥位,手術方法均采用后外側入路,顯露關節囊,切除股骨頭,清理髖臼,安放髖臼,股骨頭置換,確定安放滿意后,沖洗術區并縫合傷口。
2.分組方法:根據患者治療30天后髖關節功能Harris評分結果分組。Harris評分分為疼痛、跛行、行走距離和支持4個維度,滿分100分。Harris評分≥75分為療效優良組(共65例),Harris評分<75分者為療效不良組(共15例)。
3.觀察指標:對患者性別、內固定器材、康復介入時間、手術時間、假體周圍骨密度(BMD)等進行分組比較。BMD測定采用骨密度儀進行分析。按照Grune分4個測量興趣區,即從股骨粗隆部到假體遠端平均分為2等份,依次分為外下、外上、內上和內下4部分并標記為1區(ROI 1)、2區(ROI 2)、3區(ROI 3)和4區(ROI 4)[1-2]。骨密度掃描時,患者取仰臥位,并將膝關節和下肢固定,固定在標準位置以維持內旋12°,掃描保持下肢旋轉角度從而避免而產生的圖像復制偏差[3]。BMD測定在術后14天進行。
三、統計學處理
應用SPSS 21.0軟件對數據進行分析,單因素分析采用χ2檢驗,進一步用Logistic回歸分析行多因素分析,以相關因素為自變量,以Harris評分為因變量。P<0.05為差異有統計學意義。
結 果
1.相關影響因素分析:經單因素分析,康復介入時間,BMD為THA治療高齡患者股骨頸骨折療效的相關影響因素(P<0.05),性別,內固定器材,手術時間無統計學意義(P>0.05)。見表1。
2.獨立危險因素分析:經Logistic多因素回歸分析,康復介入時間是影響THA治療高齡患者股骨頸骨折療效的獨立危險因素(P<0.05)。見表2。
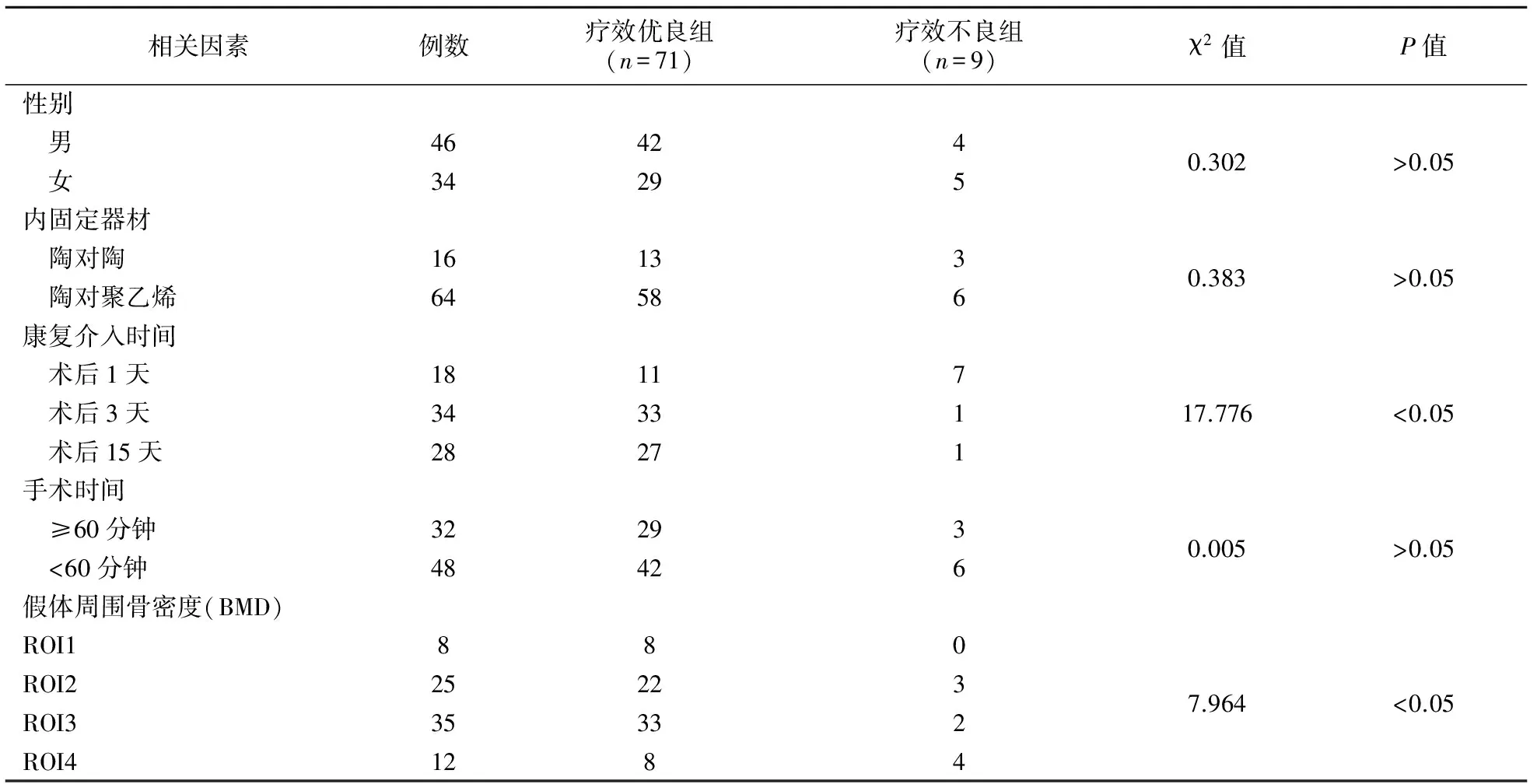
表1 高齡患者股骨頸骨折THA手術療效的單因素分析
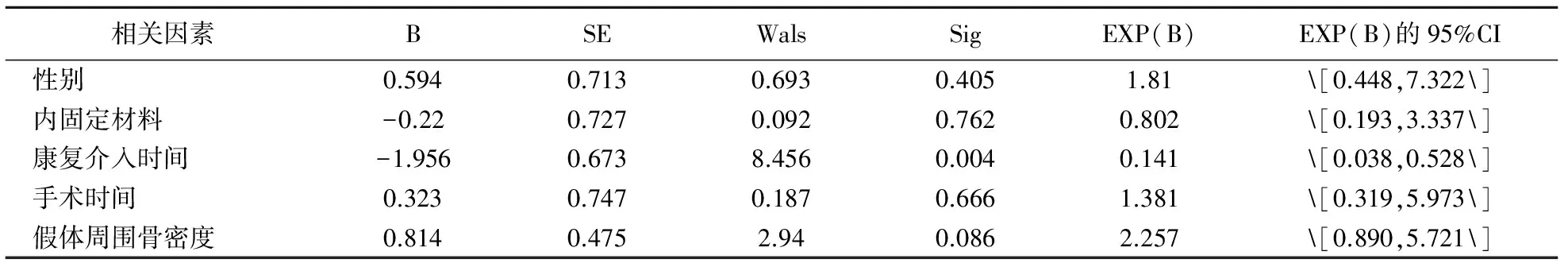
表2 THA治療高齡患者股骨頸骨折療效的多因素回歸分析
討 論
股骨頸骨折在老年人群中發病率逐年增高,隨著人口老齡化,越發成為嚴重的社會問題。在臨床工作中常常有骨折不愈合和股骨頭缺血壞死兩個主要難題。老年人容易發生骨折有兩個因素,一是骨質疏松導致骨強度下降,加上股骨頸附近區域血運豐富,使得該區域的力學結構減弱,使股骨頸強度下降,變得脆弱[4]。另外,老年人髖關節周圍肌肉的退行性改變,反應遲鈍,不能有效地抵消髖關節所受外界力量,加之髖關節周圍本身受到應力較大,不需要外界多大的暴力,如平地跌倒、突然扭轉肢體,甚至在無明顯外傷的情況下均可以發生骨折。
THA在治療高齡患者股骨頸骨折有獨到的優勢,可徹底解決骨折不愈合及股骨頭缺血性壞死這兩大難題,術后早期下地活動,避免長期臥床引起的褥瘡、肺炎及泌尿系感染等嚴重并發癥。
黃麗華等[5]報道置換后第1天開始康復訓練才能獲得好的效果,但黃麗華等認為,在臨床工作中,患者常受疼痛閾值差異、置換方法或健康條件不同等因素的影響,不能完全做到關節置換后第1天就實施康復訓練,主張置換后第3天開始進行康復訓練[6-7]。本研究中,我們將術后第1天、第3天作為早期開始康復訓練的時間點,將術后第15天作為晚期開始康復訓練的時間點。結果顯示,康復治療后,術后第一天活動組與術后第15天活動組比較,術后關節活動度明顯增加,行走距離明顯高出對照組。因此,我們認為,THA置換術后應盡可能早期下地活動,通過早期康復訓練,可以促進患者關節活動度的增加,明顯改善肌力,避免長期臥床的并發癥,術后療效顯著。股骨相對位置對BMD檢測結果有一定影響,以股骨距區最為明顯,與患肢中立位時比較,15°內旋時股骨距骨密度下降24%[8]。本研究中在獲取假體周圍骨密度結果時采用統一體位,利于控制偏倚的產生。本組假體周圍骨密度測定時間設定在術后14天時間點進行,方便BMD改變的動態記錄。假體放入后,假體周圍骨密度均有明顯下降的趨勢,手術之后半月后才稍有上升。股骨假體放入髓腔后.改變了股骨近端的正常力學應力傳導,原來本應該由近端承受的應力通過假體傳至股骨干的遠端,形成股骨近端的應力遮蔽,其成效為近端骨質疏散、骨皮質的變薄,以上可能是造成假體周圍骨密度下降的重要原因。BMD的下降是造成假體松動的重要原因,因而影響了療效。我們采用Harris評分評判全髖關節置換術后的手術療效,結果提示,Harris評分與不同區間的骨密度值呈密切聯系,而且BMD值越高,Harris評分也越高。假體周圍骨密度的降低是影響全髖置換手術療效的重要成分,因此,對BMD的降低行有效干涉也是改善THA術后效果的一個重要方式。
[1] Mamadou TB,Prasanth BN,Martin Browne,et al.Mesh morphing for finite element analysis of implant positioning in cementless total hip replacements[J].Med Eng Phys,2009,31(10):1235-1243.
[2] 蕭戟,肖燦梁,李丹陽,等.人工全髖關節置換術對骨質疏松癥患者骨密度的影響[J].實用骨科雜志,2013,19(2):31-34.
[3] 胡早意.髖關節置換術后假體周圍骨密度的變化及對療效影響的相關研究[J].中國當代醫藥,2010,17(20):26-28.
[4] 閆慧敏,霍水平,閆國棟.股骨頸骨折影像診斷價值分析[J].臨床醫藥實踐,2013,22(6):431-432.
[5] 黃麗華,劉艷,薛淑芳,等.全髖置換后康復干預時間與效果的比較[J].中國組織工程研究與臨床康復,2009,13(9):1755-1758.
[6] Harris WH.Traumatic arthritis of the hip after dislocation and acetabular fractures:treatment by mold arthroplasty,an end result study using a new method of result evaluation[J].Clin Orthop,1993,288(4):73-77.
[7] Zimmer S,Hankes WG,Hudson JI,et al.Outcomes of surgical management of total hip replacement in patients aged 65 and older[J].J OrthopRes,2002,20(2):182-197.
[8] 朱燕輝.髖關節置換術后股骨假體周圍骨密度的變化[J].中國組織工程研究與臨床康復,2007,11(41):8337-8340.
(本文編輯:徐文聃)
Analysis on influencing factors of effect of total hip arthroplasty in elderly patients with femoral neck fracture
LIANGShibo,PENGHao,FANGHongsong,etal.
(DepartmentofOrthopedics,RenminHospitalofWuhanUniversity,Wuhan430060,China)
Objective To analysis the influencing factors of effect of total hip arthroplasty(THA)in elderly patients with femoral neck fracture.Methods A retrospective analysis of 80 cases older than 75 with femoral neck fracture,according to the Harris hip score results after 30 days treatment,the 80 cases were divided into two groups.The patients of Harris score more than 75 points were divided into the curative group,the cases of Harris score < 75 were divided into the side effect group.Univariate analysis on gender,internal fixation equipment,rehabilitation intervention time,operation time and the prosthesis surrounding bone mineral density(BMD),multiple factor Logistic analysis on the risk factors of efficacy.Results By single factor analysis,we found the rehabilitation intervention time and BMD were related factors of treatment of THA in elderly patients with femoral neck fracture (P<0.05).By Logistic multiple factor analysis,rehabilitation intervention time was the independent risk factor of treatment of THA in elderly patients with femoral neck fracture (P<0.05).Conclusion The main influencing factors of effect of THA in elderly patients with femoral neck fracture were BMD and rehabilitation intervention time.
femoral neck fracture; total hip arthroplasty; multiple factor analysis; Harris score
430060 武漢大學人民醫院骨二科
彭昊,Email:13971482808@163.com
10.3969/j.issn.1005-6483.2017.02.018
2016-03-30)
股骨頸骨折在臨床上較常見,以老年人居多,容易出現骨折不愈合、股骨頭壞死等并發癥,使治療變得困難。人工全髖關節置換術(THA)治療高齡患者股骨