妊娠<28周PPROM期待治療的影響因素及臨床意義
方專集+林元+余愛麗

【摘要】 目的:探討妊娠<28周的未足月胎膜早破(PPROM)患者期待治療的影響因素及臨床意義。方法:選取2014年1月-2015年12月筆者所在醫院39例24~27+6周PPROM患者。按期待治療后分娩孕周分為:A組(<32周)、B組(≥32周),比較兩組母兒結局。采用Cox回歸對影響期待治療時間的因素分析。結果:(1)兩組入院羊水指數、宮頸管長度、宮口擴張、期待治療時間方面比較差異有統計學意義(P<0.05)。(2)隨期待時間延長,新生兒體重增加、入住NICU時間縮短,新生兒并發癥逐漸降低,差異有統計學意義(P<0.05)。(3)Cox回歸分析顯示:破膜孕周、宮頸管長度及入院羊水指數是影響期待治療時間的主要因素[HR分別為7.33,0.97,0.86;95%CI分別為(2.31,23.51),(0.93,0.99),(0.81,0.90)]。結論:破膜孕周、宮頸管長度及入院羊水指數是影響妊娠<28周PPROM患者期待時間的主要因素。
【關鍵詞】 未足月胎膜早破; 期待治療; 影響因素
doi:10.14033/j.cnki.cfmr.2017.16.003 文獻標識碼 A 文章編號 1674-6805(2017)16-0005-03
Influential Factors and Clinical Significance of PPROM Expectation for Treatment in Less than 28 Weeks of Gestation/FANG Zhuan-ji,LIN Yuan,YU Ai-li.//Chinese and Foreign Medical Research,2017,15(16):5-7
【Abstract】 Objective:To explore the influential factors and clinical significance of PPROM expectation for treatment in less than 28 weeks of gestation.Method:39 patients with PPROM 24-27+6 weeks in the author,s hospital from January 2014 to December 2015 were selected.According to the expected treatment time,the patients were divided into A group(<32 weeks) and B group(≥32 weeks),the maternal outcome of two groups were compared.Cox regression was used to analyze the factors influencing the expected treatment time.Result:(1)There were significant differences between the two groups in the admission of amniotic fluid index,length of cervical canal,cervix dilatation and expectation of treatment time(P<0.05).(2)With the prolonged expectation,the weight gain of neonates increased,the median time to stay NICU was shorter,neonatal complications gradually decreased,there were significant differences (P<0.05).(3)Cox regression analysis showed that rupture of membranes,length of cervical canal and admission amniotic fluid index were the main factors influencing the expected treatment time[HR were 7.33,0.97,0.86;95%CI were (2.31,23.51),(0.93,0.99),(0.81,0.90)].Conclusion:Rupture of membranes,length of cervical canal and admission amniotic fluid index are the main factor affecting the expectation time of PPROM in less than 28 weeks of gestation.
【Key words】 Premature rupture of membranes; Expect treatment; Influencing factors.
First-authors address:Maternity and Childrens Hospital of Fuzhou Province,Fuzhou 350001,China
未足月胎膜早破(preterm premature rupture of membranes,PPROM)的管理是產科臨床中棘手的問題。一方面期待治療增加母兒感染發病率;另一方面積極干預同樣增加新生兒并發癥及死亡率。對于24~27+6周的PPROM患者,由于孕周較小,期待治療時間長,發生母兒感染等并發癥風險大,故多主張不宜繼續妊娠[1]。但臨床上許多不足28周的PPROM患者,患方強烈要求保胎。故本研究評估24~27+6周PPROM患者經期待治療后母兒結局,探討影響期待治療的因素,以便更好地指導臨床實踐。
1 資料與方法
1.1 一般資料
選擇2014年1月-2015年12月筆者所在醫院住院的39例24~27+6周的PPROM患者。納入標準:(1)妊娠24~27+6周;(2)破膜后住院且分娩;(3)患方強烈要求保胎。排除標準:(1)入院已臨產;(2)宮頸環扎后;(3)胎兒先天發育異常或胎兒窘迫;(4)可疑絨毛膜羊膜炎;(5)妊娠并發癥和/或合并癥。
1.2 方法
1.2.1 分組 按期待治療后分娩孕周分:A組<32周,22例,B組≥32周,17例。
1.2.2 期待治療 保持外陰清潔;臥床休息,臀高位,多飲水;避免不必要的肛查和/或陰道檢查。常規抗生素預防感染;地塞米松促胎肺成熟;酌情使用宮縮抑制劑及硫酸鎂。出現臨床絨毛膜羊膜炎、胎兒窘迫或胎盤早剝需立即終止妊娠。
1.3 觀察指標
觀察入院體溫、宮頸管長度、血白細胞值、CRP值,羊水指數,宮頸管分泌物培養結果;孕產婦結局指標:胎盤早剝、胎兒窘迫、絨毛膜羊膜炎、產后出血、產褥感染、產后胎盤病理;圍產兒結局指標:新生兒平均體重、入住NICU中位時間、新生兒窒息、肺部感染、RDS(呼吸窘迫綜合征)、IVH(血管內溶血)、圍產兒死亡及自動出院。
1.4 統計學處理
采用SPSS 19.0統計學軟件對所有數據進行分析處理,計量資料正態分布以(x±s)表示,采用t檢驗,偏態分布以中位數(P25,P75)表示,采用秩和檢驗,計數資料以率(%)表示,采用字2檢驗,采用Cox回歸對影響期待治療時間的因素進行分析,P<0.05為差異有統計學意義。
2 結果
2.1 兩組一般資料比較
A組平均年齡(30.36±4.64)歲,破膜孕周(27.24±0.64)周,BMI(25.70±3.57)kg/m2,入院白細胞值(12.41±2.84)×109/L,入院CRP值4.97(2.50,26.13) g/L;多胎2例(占9.09%),胎位不正6例(占27.27%)。B組平均年齡(29.06±4.24)歲,破膜孕周(26.63±1.17)周,BMI(25.16±2.70)kg/m2,入院白細胞值(11.43±3.52)×109/L,入院CRP值3.97(1.20,8.00)g/L;多胎1例(占5.88%),胎位不正4例(占23.53%)。兩組一般資料比較差異無統計學意義(P>0.05)。
2.2 兩組孕產婦妊娠結局比較
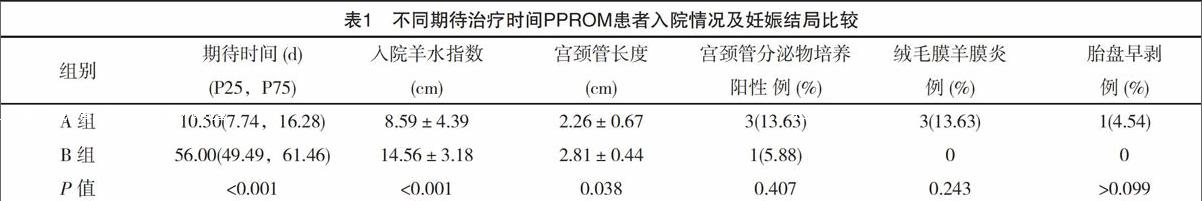
兩組入院羊水指數、宮頸管長度、期待治療時間比較差異有統計學意義(P<0.05);胎盤早剝、絨毛膜羊膜炎、宮頸管分泌物培養陽性比隨分娩孕周延長而降低,但差異無統計學意義(P>0.05),見表1。
2.3 兩組圍產兒結局比較
隨分娩孕周延長,新生兒體重增加、入住NICU時間縮短,新生兒肺部感染率、RDS發生率降低,差異有統計學意義(P<0.05);同時新生兒窒息率、圍產兒死亡率、IVH發生率下降,但差異無統計學意義(P>0.05),見表2。
2.4 影響妊娠<28周PPROM患者期待時間的Cox回歸分析
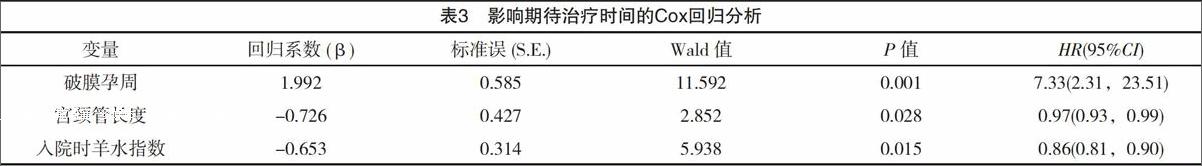
以期待治療至≥32周定義事件狀態,以期待治療時間為自變量,將破膜孕周、是否多胎妊娠、入院時宮頸管長度、羊水指數、入院白細胞數作為協變量,按α入=0.05,α出=0.10篩選變量進行Cox回歸分析,結果顯示,影響孕周<28周PPROM患者期待治療時間的因素有:破膜孕周[HR=7.33,95%CI:( 2.31,23.51)],入院羊水指數[HR=0.86,95%CI:( 0.81,0.90)],宮頸管長度[HR=0.97,95%CI:( 0.93,0.99)]。多胎妊娠、入院白細胞數(P=0.415),與期待治療時間長短無關(P=0.258),見表3。
3 討論
3.1 妊娠<28周PPROM患者期待治療后妊娠結局探討
PPROM是孕產婦感染及圍產兒發病率明顯升高的原因之一[2]。因此,如何恰當管理PPROM至關重要。本課題組在前期研究中發現,不管是小孕齡(24~31+6周)還是較大孕齡(32~33+6周)的PPROM患者,經期待治療延長孕齡使分娩孕周達31周以上,新生兒窒息、RDS、IVH發生率低,入住NICU時間縮短,圍產兒死亡率顯著下降。與Goya等[3]研究結果一致。本研究進一步顯示,對于<28周的PPROM患者,隨期待時間的延長孕產婦并發癥并未增加;而新生兒體重增加、入住NICU時間縮短,新生兒肺部感染、RDS發生率顯著降低,新生兒窒息率、圍產兒死亡率、IVH發生率也下降。Mendez-Figueroa等[4]報道24~31周PPROM新生兒死亡率及腦癱發生率與分娩胎齡密切相關。更小孕周,如Kibel等[5]報道妊娠20~24周PPROM患者,期待治療后圍產兒結局亦隨胎齡延長而好轉。
3.2 影響期待治療時間的因素
3.2.1 羊水因素 羊水體積作為評估PPROM期待治療時間長短及預后因素之一。殘留羊水量減少導致許多母兒并發癥,包括期待治療時間縮短,CAM,新生兒敗血癥,RDS,低Apgar評分,剖宮產分娩和新生兒死亡。Kacerovsky等[6]證明PPROM患者羊水量減少和絨毛膜羊膜炎之間的直接關系。Souza等[7]報告PPROM患者的殘留羊水量減少是圍產期感染的重要危險因素。Ekin 等[8]發現入院羊水過少與期待治療時間縮短之間存在統計學顯著的關聯[OR=0.82,95%CI:( 0.71,0.94)]。本研究顯示期待治療時間越長的患者,入院羊水指數越多。Cox回歸指出羊水指數是影響期待治療時間的主要因素[HR=0.86,95%CI:(0.81,0.90) ]。
3.2.2 宮頸管長度 Tanvir等[9]及Wozniak[10]研究表明經陰道超聲檢查宮頸管長度是最可靠的,子宮頸長度越短,早產風險越大,子宮頸長度的縮短是早期自發性早產的一個重要預測因子。本研究發現,不同孕周PPROM入院時宮頸管長度越長,期待治療時間越長。Cox回歸分析發現宮頸管長度是影響期待治療時間的又一主要因素[HR=0.97,95%CI:( 0.93,0.99)]。
3.2.3 破膜孕周 余昕烊等[11]研究發現破膜孕周與期待治療時間呈負相關。即破膜孕周越早,則期待治療時間越長。與Aziz等[12]報告結果相似。本研究中入院時破膜孕周越早的患者,期待治療時間越長。Cox回歸指出破膜孕周亦是影響期待治療時間的主要因素[HR=7.33,95%CI:(2.31,23.51) ]。
綜上所述,本研究認為對妊娠<28周的PPROM患者采取期待治療時,需綜合考慮破膜孕周、宮頸管長度、羊水指數等指標,嚴密監測母兒各項指標,延長孕齡,有望獲得較好的妊娠結局。本文的不足之處是由于納入的病例存在選擇偏倚,樣本量有限,新生兒的遠期并發癥尚不得而知,本研究的結論仍需進一步設計大樣本的前瞻性隊列研究或隨機對照研究來證實。
參考文獻
[1]伍鳳群.84例未足月胎膜早破的臨床分析[J].廣西醫學,2006,28(2):221-222.
[2]謝辛,茍文麗.婦產科學[M].第8版.北京:人民衛生出版社,2013:133-135.
[3] Goya M,Bernabeu A,Garcia N,et al.Premature rupture of membranes before 34 weeks managed expectantly:Maternal and perinatal outcomes in singletons[J].Matern Fetal Neonatal Med,2013,26(3):290-293.
[4] Mendez-Figueroa H,Dahlke J D,Viteri O A,et al.Neonatal and infant outcomes in twin gestations with preterm premature rupture of membranes at 24~31 weeks of gestation[J].Obstet Gynecol,2014,124(2):323-331.
[5] Kibel M,Asztalos E,Barrett J,et al.Outcomes of pregnancies complicated by preterm premature rupture of membranes between 20 and 24 weeks of gestation[J].Obstet Gynecol,2016,128(2):313-320.
[6] Kacerovsky M,Musilova I,Andrys C,et al.Oligohydramnios in women with preterm prelabor rupture of membranes and adverse pregnancy and neonatal outcomes[J].PLoS One,2014,9(8):e105882.
[7] Souza A S,Patriota A F,Guerra G V,et al.Evaluation of perinatal outcomes in pregnant women with preterm premature rupture of membranes[J].Rev Assoc Med Bras,2015,62(3):269-275.
[8] Ekin A,Gezer C,Taner C E,et al.Perinatal outcomes in pregnancies with oligohydramnios after preterm premature rupture of membranes[J].Matern Fetal Neonatal Med,2015,28(16):1918-1922.
[9] Tanvir,Ghose S,Samal S,et al.Measurement of cervical biometry using transvaginal ultrasonography in predicting preterm labor[J].Nat Sci Biol Med,2014,5(2):369-372.
[10] Wozniak S.Elastography for predicting preterm delivery in patients with short cervical length at 18-22 weeks of gestation:a prospective observational study[J].Ginekol Pol,2015,86(6):442-447.
[11]余昕烊,漆洪波,李莉,等.未足月胎膜早破期待時間的影響因素[J].中國實用婦科與產科雜志,2010,26(12):946-949.
[12] Aziz N,Cheng Y W,Caughey A B.Factors and outcomes associted with longer latency in preterm premature rupture of membranes[J].Matern Fetal Neonatal Med,2008,21(11):821-825.

