胃癌根治術后早期序貫腸內營養支持與全腸外營養的隨機對照研究
周雪玲+蔡蕾+粟靜
【摘要】 目的 比較胃癌根治術后早期序貫腸內營養支持(ESEN)與全腸外營養(TPN)的臨床療效。方法 89例胃癌患者根據不同的營養支持方式分為ESEN組(44例)和TPN組(45例)。比較兩組患者的營養支持效果、術后胃腸功能恢復情況、平均營養費用及住院天數。結果 ESEN組術后第7天體重、血紅蛋白、血清白蛋白、血清前白蛋白優于TPN組, 但差異無統計學意義(P>0.05)。ESEN組術后肛門排氣時間(51.9±20.1)h、排便時間(66.6±7.9)h短于TPN組的(67.8±21.6)、(85.5±12.7)h;ESEN組術后營養費用為(2732.5±1341.1)元及住院天數(11.2±3.5)d均少于TPN組的(5013.6±3017.7)元、(13.3±2.0)d, 差異有統計學意義(P<0.05)。 結論 胃癌根治術后患者行早期序貫腸內營養支持可改善機體的營養狀況, 胃腸功能恢復快, 同時減少住院費用, 縮短住院天數, 適合臨床推廣。
【關鍵詞】 早期序貫腸內營養;全腸外營養;胃癌
DOI:10.14163/j.cnki.11-5547/r.2017.16.054
胃癌患者因進食減少, 術前普遍存在一定程度的營養不良, 術后由于手術創傷和禁食導致的高應激及高分解代謝狀態, 更加造成全身代謝紊亂, 電解質的丟失和營養缺乏, 增加術后并發癥的發生[1]。胃癌根治術后早期合理的營養支持是患者能否快速恢復的關鍵所在。從早期腸內營養(EEN)+腸外營養(PN)逐步過渡至全腸內營養(TEN), 稱之為序貫腸內營養(ESEN)支持。本研究選取本院手術的胃癌患者早期序貫腸內營養支持療法與全腸外營養支持療法的效果進行了對比研究, 探討胃癌根治術后最佳的營養支持模式。
1 資料與方法
1. 1 一般資料 選取2014年1月~2015年12月在本院行胃癌根治術的患者89例, 其中男52例, 女37例;年齡31~75歲, 平均年齡(51.5±9.5)歲。所有患者均無嚴重心、肝、腎功能不全, 無內分泌及代謝性疾病。根據不同的營養支持方式分為ESEN組(44例)和TPN組(45例)。ESEN組男27例, 女177例;年齡31~73歲, 平均年齡(50.9±9.6)歲。TPN組男25例, 女20例;年齡32~75歲, 平均年齡(52.1±9.4)歲, ESEN組44例, TPN組45例。兩組患者在年齡、性別構成、手術方式、術前營養狀況等一般資料比較差異無統計學意義(P>0.05), 具有可比性。
1. 2 方法
1. 2. 1 ESEN組 行早期序貫腸內營養支持, 術中放置鼻空腸營養管距胃腸吻合口下方30 cm處, 術后患者生命體征平穩后開始腸外營養支持。術后第1天起給予5%葡萄糖氯化鈉注射液(GNS) 500 ml經鼻空腸營養管注入, 20~30 ml/h;術后第2天給予含氨基酸的多肽型EN制劑500 ml, 20~30 ml/h, 后逐步增加至1500~2000 ml/d, 滴數逐步增加至30~100 ml/h;術后第4~5天起過渡到含膳食纖維的整蛋白型EN制劑。每天能量不足的部分均采用PN支持補充, 至術后第7天, 患者開始進食流質飲食, EN開始逐步減量, 直至口服飲食能滿足機體需要。腸內營養統一通過鼻空腸營養管給予, 并且均采用腸內營養泵進行勻速輸入。
1. 2. 2 TPN組 行腸外營養支持, 術后第1~7天通過頸靜脈或外周靜脈置管進行輸注。按照全合一PN支持方法給予全量PN 。
1. 3 觀察指標 比較兩組患者不同時間點(術前, 術后第7天)的體重、血紅蛋白、血清白蛋白、血清前白蛋白值, 觀察術后胃腸功能恢復情況(肛門排氣時間, 肛門排便時間), 營養費用及住院天數。
1. 4 統計學方法 采用SPSS23.0統計學軟件處理數據。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異有統計學意義。
2 結果
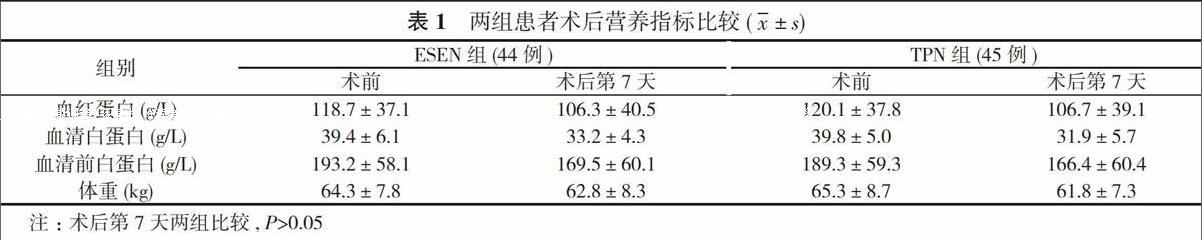
2. 1 兩組營養狀況比較 ESEN組術后第7天體重、血紅蛋白、血清白蛋白、血清前白蛋白優于TPN組, 但差異無統計學意義(P>0.05)。見表1。
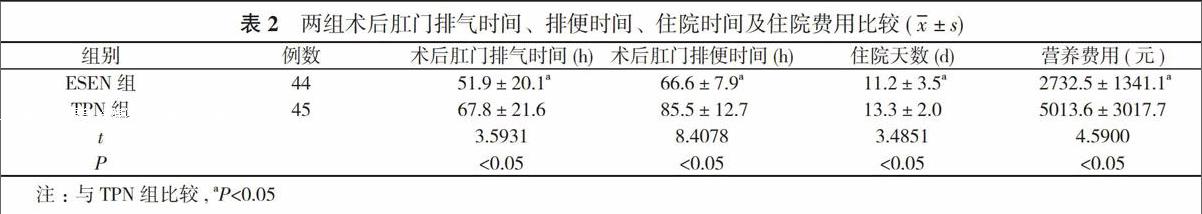
2. 2 兩組術后胃腸功能恢復時間、住院時間及住院費用比較 ESEN組術后肛門排氣時間、排便時間短于TPN組, 營養費用及住院天數均少于TPN組, 差異有統計學意義(P<0.05)。見表2。
3 討論
胃癌患者術前飲食均有所減少, 加上惡性腫瘤對機體的消耗, 常常有不同程度的營養不良。早期腸內營養支持對胃癌患者的營養狀況可以有效地改善, 降低手術后并發癥發生率, 提高患者機體抵抗力, 防止感染[2]。本研究顯示ESEN組患者術后第1天及第7天前白蛋白、血紅蛋白、血清白蛋白均高于TPN組, ESEN組體重下降少于TPN組, 表明早期序貫腸內營養對胃癌患者術后營養改善更有優勢。
早期腸內營養實施過程中, 患者會因出現腹脹、腹痛、嘔吐、喂養不耐受等狀況, 制約了早期腸內營養的廣泛應用[3]。有研究表明[4], 術后胃腸道功能是逐步恢復的, 術后1~2天胃腸道蠕動部分恢復, 術后3天起, 胃、結腸功能逐步恢復完全。周翔等[5]研究表明, 針對手術后腸道功能分期恢復的特點給予相應的制劑, 能提高患者的耐受性, 更利于營養的補充和腸功能的恢復。反映胃腸道功能恢復的重要指標是術后肛門首次排氣及術后肛門首次排便時間。本研究也表明, ESEN組患者術后首次排氣及首次排便時間短于TPN組, 差異有統計學意義(P<0.05), ESEN能夠促進胃腸道術后早期胃腸道功能的恢復。ESEN支持能明顯縮短手術后住院時間, 減少圍手術期營養相關費用, 差異有統計學意義(P<0.05)。
本研究結果顯示胃癌患者進行早期序貫腸內營養治療安全、可行, 較TPN支持更有利于改善患者術后營養狀況, 促進胃癌患者術后腸道功能恢復、降低手術應激反應、降低醫療費用方面均較PN有顯著的優越性, 值得向臨床推廣。
參考文獻
[1] 周飛燕, 許勤, 陳麗, 等. 胃癌病人術后早期腸內營養喂養不足及其原因的調查分析. 腸外與腸內營養, 2012, 19(1):62-64.
[2] 焦柳英, 楊亞東. 腸內營養支持與腸外營養支持序貫治療危重患者的臨床研究. 臨床合理用藥雜志, 2015, 8(3):174-175.
[3] 顧磊. 胃癌患者術后應用序貫性早期腸內營養對胃腸功能及耐受性的影響. 中國鄉村醫藥, 2016, 23(23):13-14.
[4] 王曉君. 胃癌術后序貫性早期腸內營養支持的臨床效果及衛生經濟學評價. 南京醫科大學, 2014.
[5] 周翔, 陳中元, 邱維誠, 等. 賁門或食管癌病人術后早期序貫腸內營養支持的應用. 腸外與腸內營養, 2007, 14(6):347-349.

