功能性胃腸病與精神心理障礙因素共存的相關因素分析*
劉若吟,邵衛華 ,黃紹鵬
(1.佛山市南海區婦幼保健院,廣東 佛山 528247,2.佛山市南海區第七人民醫院,廣東 佛山 528247 )
功能性胃腸疾病(FGIDs)發病機制復雜,至今尚未明確,臨床對其定義是一類慢性、復發性消化道疾病[1]。據統計,近年來隨著生活壓力增大、節奏加快,越來越多的患者出現消化道系統疾病,其中FGIDs約占40%~50%,患者表現為惡心、嘔吐、上吐下瀉、腹脹等癥狀,其中源于社會、工作等方面壓力引起的精神心理因素與FGIDs發病因素逐漸受到關注[2]。為深入了解FGIDs與精神心理因素共病的影響因素,以期為臨床預防及治療提供參考,特展開此次研究,現報告如下。
1 資料與方法
1.1 一般資料
選取2014-04—2016-07間于佛山市南海區婦幼保健院消化內科收治的FGIDs患者180例為研究對象,根據焦慮、抑郁程度進行分組,FGIDs組122例,共病組58例,其中FGIDs組男52例,女70例,年齡22~60歲,平均年齡(45.2±9.7)歲;共病組男25例,女33例,年齡23~62歲,平均年齡(50.5±7.3)歲。患者納入標準:(1)所有患者臨床癥狀均符合羅馬III標準[3];(2)均為成年人,具有良好的溝通能力及理解能力,能夠完整參加本次研究;(3)均了解此次研究且簽署知情同意書;排除標準:(1)存在器質性消化系統疾病或代謝性疾病,可能影響研究結果者;(2)妊娠期或哺乳期婦女;(3)合并有嚴重心腦血管疾病及重要臟器病變者;(4)不配合及中途退出、資料不完整者。比較兩組患者的性別、年齡等一般資料,無顯著差異,具有可比性(P>0.05)。
1.2 方法
評估所有患者的臨床癥狀、精神癥狀,由本院的消化內科、精神科進行診斷,其中臨床癥狀評估包括以下幾個方面:(1)FGIDs癥狀持續>6個月;(2)3個月內出現上腹部疼痛或餐后飽腹不適、燒灼感。精神心理癥狀評估采用復合性國際診斷交談表(CIDI)[4]。
1.3 觀察指標
對所有患者的焦慮、抑郁及消化道癥狀進行評分。其中焦慮評分采用漢密爾頓焦慮量表(HAMA)[5-6],抑郁評分采用漢密爾頓抑郁量表(HAMD)[7],擬定HAMA評分在7~13分為輕度焦慮,14~20分為中度焦慮,≥21分為重度焦慮;擬定HAMD評分7~16分為輕度抑郁,17~23分為中度抑郁,≥24分為重度抑郁;消化道癥狀評分參考李秀萍[8]研究者引用的標準:0分表示無癥狀,1分表示輕度,需醫護人員詢問才能回憶起有癥狀,2分表示中度,患者自覺癥狀存在,但對生活無較大影響,3分表示重度,自覺癥狀明顯且嚴重影響生活。
1.4 統計學方法
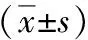
2 結果
2.1 兩組患者HAMA、HAMD評分比較
兩組HAMA、HAMD及消化道癥狀評分比較,FGIDs各項評分顯著低于共病組,差異顯著(P<0.05)。見表1。
2.2 兩組患者多因素分析
年齡、婚姻狀況、負性生活事件、生活質量評分均影響FGIDs及出現精神心理共病的獨立因素(P<0.05)。見表2。
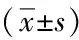
表1 兩組患者HAMA、HAMD評分 分

表2 兩組患者多因素分析
3 討論
功能性胃腸疾病患者發病緩慢,多好發于20~54歲人群,且女性多于男性,本研究的男女比例符合文獻報道,但臨床對此疾病的發病機制尚不明確,不僅廣大患者不了解功能性胃腸疾病,醫學界對此類疾病認識也存在不足,臨床診斷較為困難[9],大多數學者傾向于皮質—邊緣系統痛覺傳導/調解異常,影響患者睡眠、情緒給學習等心理活動,此外,腦—腸軸活化也是影響因素之一,FGIDs患者存在自主神經功能障礙,皮質激素的增加誘發腸神經系統重塑,使患者產生持久的疼痛癥狀及內臟高動力狀態[9-10]。患者臨床表現以胃腸道癥狀為主,表現為上腹部不適、餐后飽感,伴有食欲不振,精神癥狀可表現為失眠、焦慮、恐懼、頭痛等,患者還可出現“恐癌”感,因此臨床治療除了對癥藥物治療,還需從心理方面進行調整,予以綜合治療[11]。李菁等[12]研究者通過對200例FGIDs患者及50例健康人群進行調查顯示,FGIDs患者在軀體化、強迫癥狀、抑郁、焦慮等方面評分均顯著高于健康人群,且文化程度低者的FGIDs患者人際關系、精神心理障礙評分顯著高于文化程度高者(P<0.05),容易放大疾病的危害性,處理較為復雜的人際關系能力不足,生活中出現較多的負性事件,促進精神心理障礙的出現,但本研究顯示FGIDs患者出現精神心理障礙因素與文化程度無明顯關系(P>0.05),這可能與患者生活環境有關。本研究通過對180例FGIDs患者進行研究,顯示有58例FGIDs患者合并精神心理障礙因素,對兩組患者進行焦慮、抑郁評分,顯示共病組患者的HAMA、HAMD及消化道癥狀評分明顯高于FGIDs(P<0.05),分析兩組患者一般資料,顯示年齡、婚姻狀況、負性生活事件、生活質量評分均影響FGIDs及出現精神心理共病的獨立因素,這與陳峰文[13]等研究結果類似,說明FGIDs是一種生物—心理—社會醫學模式的典型疾病,林初稿治療不僅僅關注各種軀體癥狀,還應關注患者心理、精神癥狀調節。
綜上所述,功能性胃腸疾病患者及共病患者均存在一定程度的抑郁、焦慮等心理癥狀,其中年齡、生活質量評分、負性生活事件及婚姻狀況均是疾病及精神障礙共存的影響因素,臨床應予以重視,加大對健康教育。
[1] 徐三榮.功能性胃腸道疾病羅馬診斷標準的歷史變遷及標準Ⅳ[J].中華診斷學電子雜志,2016,4(3):184-189.
[2] 劉靜,賈林,雷曉改,等.功能性消化不良伴體質量減輕患者的臨床特征、生活質量及其精神心理因素分析[J].中華消化內鏡雜志,2013,30(8):446-449.
[3] 吳晰譯.羅馬III功能性胃腸疾病(中文翻譯版)[M].北京:科技出版社,2008:1-27.
[4] 廖金敏,王希林,劉粹,等.社區人群高血壓共病焦慮抑郁障礙患病率和危險因素分析[J].中華高血壓雜志,2014,94(4):62-66.
[5] THOMPSON E.Hamilton Rating Scale for Anxiety (HAM-A).[J].Occupational Medicine,2015,65(7):601.
[6] 石林艷,楊正貴,陳曉琴.腹痛患者焦慮情況及臨床影響因素探討[J].深圳中西醫結合雜志,2015,25(9):15-17.
[7] 王剛.癡呆及認知障礙神經心理測評量表[M].北京:科學出版社,2014:126-129.
[8] 李秀萍.護理干預對功能性消化不良的效果分析[J].中國醫藥科學,2012,2(4):151.
[9] 邢益門.藥物聯合心理干預治療功能性胃腸病療效觀察[J].現代中西醫結合雜志,2014,23(20):2213-2214.
[10] 邱惠明.對精神障礙與功能性胃腸病(FGIDs)關系的認識[J].中國醫藥指南,2013(11):476-477.
[12] 李菁,張濤,田宇.功能性胃腸病患者的精神心理因素調查[J].中國社區醫師,2016,32(3):16-17.
[13] 陳鋒文,何宏梅,吳斌,等.功能性消化不良和神經精神心理因素的共病分析[J].重慶醫學,2016,45(23):3220-3222.

