腹腔鏡與小切口膽囊切除術臨床療效的比較
劉健雄,陳德明,范海鷹,梁健雄
(鶴山市人民醫院外科一區,廣東 鶴山 529700)
膽囊結石、膽囊炎和膽囊息肉等膽囊良性病變是臨床上的常見病和多發病,手術切除膽囊是其最有效的治療手段[1]。腹腔鏡膽囊切除術(LC)與小切口膽囊切除術(SC)在治療膽囊良性疾病時具有巨大優勢,已基本取代傳統大切口膽囊切除術。為探討和比較LC和SC在膽囊切除臨床療效。選取2013-01—2017-01間在我院外科一區住院需行膽囊切除術的患者共240例,隨機分為LC組(120例)和SC組(120例),并記錄其臨床治療效果。現將結果報告如下。
1 資料與方法
1.1 一般資料
選取上述期間在我院外科一區住院符合入組標準的患者共240例。根據治療方式不同,隨機分為LC組和SC組,每組120例。其中LC組,男63例,女57例;年齡23歲~85歲,平均年齡(54.76±3.37)歲;疾病類型為慢性膽囊炎及膽囊結石65例,膽囊息肉40例,急性膽囊炎15例。SC組男67例,女53例;年齡26歲~81歲,平均年齡(55.62±3.29)歲;疾病類型為慢性膽囊炎及膽囊結石67例,膽囊息肉36例,急性膽囊炎17例。兩組患者在性別、年齡和疾病類型比較,差異無統計學意義(P>0.05)。
1.2 納入標準
男女不限;經詳細的病史咨詢;臨床查體和影像學檢查后明確有行膽囊切除術的手術指征;麻醉風險評估為ASAⅠ~Ⅱ級。所有入組的患者或家屬均簽署了知情同意書,并報醫學倫理委員會備案登記。排除標準:有嚴重心腦血管疾病不能耐受麻醉或手術患者;嚴重肝臟疾病不能耐受肝膽手術;既往腹部手術史或急腹癥發作病史,術前估計有腸粘連而不適宜做微創手術的患者;術前考慮診斷為惡性或合并有其他需要開腹探查的患者;診斷為妊娠期的患者;既往有精神病發作病史或有診斷為抑郁癥的患者。
1.3 手術方法
氣管內插管麻醉成功后,患者取仰臥位,術野常規消毒鋪巾。
1.3.1 LC手術:于臍部做10 mm長的手術切口,穿入氣腹針充入CO2建立人工氣腹,調整腹腔內壓至12~14 mmHg。10 mm Troca孔內入腹腔鏡,分別從右鎖骨中線肋緣下2 cm和劍突下2~4 cm偏右處直視下切開置入套針,并分別置入抓鉗及電鉤。按順序探查完腹腔后,取頭高腳低位。解剖膽囊三角,夾閉并離斷膽囊動脈和膽囊管,切除膽囊,清理膽囊床。用膽囊抓取鉗經臍部切口取出膽囊。充分電凝止血,根據術中具體情況決定是否放置引流管。放出腹腔內氣體,采用可吸收線縫合皮下,創可貼黏合切口。
1.3.2 SC手術:術者戴醫用頭燈,取右肋緣下經腹直肌切口長約4~6 cm。探查后用濕紗墊隔開胃腸,顯露膽囊,鉗夾Hartmann’s袋并將其提起,解剖膽囊三角,分別結扎切斷膽囊管和膽囊動脈,用電刀剝離并切除膽囊。移去膽囊標本后濕紗布填壓膽囊床。確認無膽汁滲漏后,清點器械和關腹。
1.4 圍手術期的處理
術前半小時靜脈滴注頭孢呋辛酯3 g和術后24 h內常規頭孢呋辛酯3 g bid靜脈注射預防感染。術后隔天手術切口換藥,術后7~9 d切口拆線。
1.5 臨床療效評價
記錄兩組患者的手術時間長短、術中出血量、手術切口長、術后下床時間、術后禁食時間、肛門排氣時間、術后疼痛情況、住院時間和住院費用。記錄兩組患者在治療期間并發癥的發生情況。
1.6 統計學方法

2 結果
2.1 兩組患者術中情況
與SC組比較,LC組的手術切口和術中出血量顯著減小(P<0.05),手術時間顯著縮短(P<0.05)。見表1。
2.2 兩組患者術后一般情況
采用SC和LC術的兩組患者均在臨床上取得滿意的臨床療效。與SC組比較,LC組的術后禁食時間、肛門排氣時間、下床活動時間和住院時間要顯著縮短(P<0.05),術后康復較快,而住院總費用有差異。見表2。
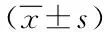
表1 兩組患者術中情況
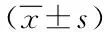
表2 兩組患者術后一般情況
2.3 兩組患者治療期間發生并發癥情況的比較
兩組患者常見的手術并發癥都是手術切口感染,其可能與膽囊手術本身的Ⅱ類切口有關。與SC組比較,LC組患者的并發癥顯著減少(2.5% VS 7.5%,P<0.05)。見表3。

表3 兩組患者治療期間并發癥發生情況比較
3 討論
臨床上切除膽囊的主要手術方式包括:傳統大切口膽囊切除術、SC和LC三種術式。傳統大切口膽囊切除術由于手術切口和術中創傷過大,術中容易出現多種不同的并發癥,并且術后傷口愈合緩慢,目前已不作為膽囊切除手術的首選方案[2]。其主要適用于腹腔粘連較重,不適合SC或LC的患者,或微創手術過程中出現膽道血管損傷等并發癥而需要中轉開腹,或合并有其他需要行開腹手術治療的疾病等。SC和LC作為微創手術技術,具有手術切口和創面小,術后病人恢復較快等多種優點,已成為臨床膽囊切除手術的首選治療手術方式。與傳統大切口膽囊切除術相比,SC的手術切口短、術中出血少、手術時間短、圍手術期并發癥少等多種優點[3]。LC在手術時間、臥床時間、住院時間、術后胃腸功能恢復時間和圍手術期術后并發癥等多項指標均具有顯著性優勢[4]。本課題研究中,膽囊疾病患者無論是采用LC還是SC均取得滿意的臨床療效,而無嚴重的手術并發癥產生。
SC和LC在治療膽囊良性疾病時具有巨大優勢,已基本取代傳統大切口膽囊切除術。但SC和LC之間的術式的選擇,目前仍有爭議[5]。周峰[6]研究發現,與SC相比,LC的手術時間、并發癥和住院時間方面并無顯著性優勢,但SC的住院費用顯著降低,推測SC在膽囊疾病的治療中具有與腹腔鏡膽囊切除相近的臨床療效,但SC的住院總費用較低,便于在基層醫院推廣,具有很好的臨床應用價值。Keus等[7]也通過隨機雙盲臨床試驗,對LC和SC患者術后12周內生活質量進行評估,發現兩種手術術后患者在生存質量指數的改善方面無顯著性差異,但LC組的手費用要顯著高于SC組。然而姜小東[8]研究發現,與SC組相比,LC組患者的手術時間、手術后下床活動時間和住院時間均明顯縮短,手術并發癥和出血量顯著減少,術后6周內生存質量指數顯著提高。
SC對手術室和手術設備的要求簡單,手術費用較低。對于術中懷疑是惡性或快速冰凍病理證實是惡性的膽囊疾病可通過延長切口完成手術,易于術中意外情況的把握。然而正是因為SC術的手術切口小,容易導致手術過程中視野顯露不清,不利于術中探查,有一定的膽管損傷機率。本課題組的研究發現,在嚴格掌握入組標準和排除標準的情況下,LC組的手術切口和術中出血量減小,手術時間顯著縮短;術后患者禁食時間、肛門排氣時間、下床活動和住院時間要顯著縮短,術后康復較快,且無并發癥。
綜上所述,在具備開展腹腔鏡和嚴格掌握手術適應證的情況下,采用LC能比SC取得更好的臨床效果。
[1] ARCHVADZE B K,TEDORADZE V O,TSEKHELASHVILI L O,etal.Surgical treatment of particularly complicated forms of gall-bladder and anhepatic bile-duct diseases[J].Georgian Med News,2012,206:7-11.
[2] 高野.120例膽囊切除術術式選擇評價及其療效對比[J].中國當代醫藥,2016,23(15):26-28.
[3] 桂彥良.小切口膽囊切除術與傳統開腹膽囊切除術治療膽囊結石的臨床對比[J].深圳中西醫結合雜志,2015,25(20):98-99.
[4] 楊光元.老年患者經腹腔鏡膽囊切除術與開腹膽囊切除術的治療體會[J].中國社區醫師,2016,32(12):44-45
[5] KEUS F,D E JONG J A,GOOSZEN H G,etal.Laparoscopic versus small-incision cholecystectomy for patients with symptomatic cholecystolithiasis[J].Cochrane Database Syst Rev,2006(4):D6229.
[6] 周峰.小切口膽囊切除術與腹腔鏡膽囊切除術比較分析[J].中國普通外科雜志,2012,21(8):1033-1035.
[7] KEUS F,DE VRIES J,GOOSZEN H G,etal.Laparoscopic versus small-incision cholecystectomy:health status in a blind randomised trial[J].Surg Endosc,2008,22(7):1649-1659.
[8] 姜小東.腹腔鏡膽囊切除術與小切口膽囊切除術治療老年膽囊良性病變的效果[J].中國醫藥指南,2013(1):206-207.

