陳舊性不穩定型骨質疏松脊柱骨折PVP治療療效觀察
汪禮軍,楊秀江,胡偵明,劉 劍,唐 鵬,黃耀凱
(重慶市大足區人民醫院骨科 402360)
陳舊性不穩定型骨質疏松脊柱骨折PVP治療療效觀察
汪禮軍,楊秀江△,胡偵明,劉 劍,唐 鵬,黃耀凱
(重慶市大足區人民醫院骨科 402360)
[摘要] 目的 探討經皮椎體成形術(PVP)治療陳舊性不穩定型骨質疏松脊柱骨折的臨床療效。方法 根據影像學將20例骨質疏松陳舊性單椎體骨折分為穩定型、不穩定型兩組,每組10例,均應用PVP治療。觀察兩組患者術前30 min及術后6 h、3 d、30 d彎腰活動時數字模擬評分(VAS),比較術前、術后傷椎節段站立位與平臥位X線片椎體前緣高度水平。結果 術前30 min彎腰時兩組患者的VAS評分比較差異有統計學意義(P<0.05)。與術前30 min比較,兩組患者術后各觀測點VAS評分明顯降低,差異有統計學意義(P<0.05)。術后6 h、3 d、30 d彎腰時兩組VAS評分比較,差異無統計學意義(P>0.05)。穩定型組術前、術后椎體前緣高度比較差異無統計學意義(P>0.05);不穩定型組術后站立位、平臥位椎體前緣高度較術前明顯改變,差異有統計學意義(P<0.05)。結論 不穩定型骨質疏松脊柱骨折術前疼痛較穩定型明顯,但PVP 治療后二者效果類似;不穩定型骨質疏松脊柱骨折PVP術后高度可得到一定的恢復。
經皮椎體成形術;骨質疏松;脊柱骨折;不穩定型;穩定型
經皮椎體成形術(percutaneous vertebroplasty,PVP)是治療骨質疏松性椎體壓縮性骨折的常用方法,是20世紀80年代發展起來的一項脊柱微創技術。通過經皮穿刺向病椎內注入低黏度的骨水泥而達到固化椎體緩解疼痛的目的。目前國內外大量文獻報道PVP治療骨質疏松脊柱新鮮骨折療效較好[1-2]。隨著治療數量的增加及隨訪時間延長,關于陳舊性骨質疏松脊柱骨折PVP治療相關報道較多,治療效果存在差異[3-5]。目前還少有文獻對陳舊性骨質疏松脊柱骨折進行有效的分類。作者在治療骨質疏松骨折過程中將骨質疏松脊柱骨折大致分為兩類,一是穩定型陳舊骨折,二是不穩定型陳舊性骨折。作者回顧性分析2013年8月至2015年8月本院收治的20例陳舊性骨質疏松脊柱骨折患者的臨床資料,均采用PVP對陳舊性不穩定型及陳舊性穩定型骨質疏松性椎體壓縮骨折患者進行治療。其中硬化穩定型陳舊骨折10例,不穩定型陳舊性骨折10例。現將結果報道如下。
1 資料與方法
1.1 一般資料 選擇2013年8月至2015年8月本院收治的陳舊性骨質疏松脊柱骨折患者20例,其中男4 例,女16 例; 年齡60~85歲,平均67歲。18例患者輕微外傷所致腰背部疼痛,2例患者無明確創傷史,經影像學MRI及CT檢查為骨質疏松脊柱骨折,排除感染及腫瘤,術前均無目標節段脊髓和神經根受損的癥狀和體征。損傷部位:T103例,T113例,T127例,L13例,L22例,L32例。疼痛病史為1~7個月,平均3.5個月。根據病程,骨折大于或等于3周稱為陳舊性骨折。不穩定骨型折是術前站立位與平臥位X線片椎體前緣高度有變化,穩定型骨折是術前站立位與平臥位X線片椎體前緣高度無變化。根據X線片結果將患者分成兩組,每組10例。主要癥狀為腰背部疼痛,日常生活質量下降。體征:患椎棘突叩、壓痛明顯。疼痛部位與影像資料異常信號部位一致,實驗室及全身檢查無明顯手術禁忌證。
1.2 方法
1.2.1 手術方法 所有患者均采用PVP治療,手術均局部麻醉下,患者取俯臥位,墊好上胸部和盆部,腹部懸空。采用山東冠龍公司生產的PVP器械。經椎弓根(腰椎)或旁椎弓根(胸椎) 穿刺,單側或雙側入路。在C型臂X線機透視下經皮將穿刺針尖端置于椎弓根的外上緣,左側9點或1 0點位置,右側2點或3點位置。根據正側位透視結果調整進針的角度和方向。正確的進針標志為側位透視針尖位于椎體后緣,正位透視針尖位于椎弓根內側。逐漸推進穿刺針至椎體前中部,拔出針芯,插入導針,拔出穿刺針,置入工作套管,將精細鉆通過套管插入,在透視下于椎體內鉆出1條骨隧道,取出精細鉆。將活檢鉗經骨隧道插入,結合影像學檢查,于病變部位取少量組織,術后送病檢。調和骨水泥,待固化呈“牙膏”狀時,在C型臂X線機嚴密監視下低壓緩慢注入椎體內,每個椎體注入骨水泥的量約2~5 mL,,術后6 h囑患者戴硬腰圍適當下地活動。
1.2.2 評估指標 記錄患者術前30 min及術后6 h、3 d、30 d彎腰活動時數字模擬評分(visual analogue scales,VAS),比較術前、術后傷椎節段站立位與平臥位X片椎體前緣高度水平。
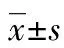
2 結 果
2.1 兩組患者治療效果比較 20例患者均完成手術,術后20例患者疼痛得到緩解。骨水泥注入量為3~5 mL。其中骨水泥滲漏5例,上位椎間盤1例,前方4例。無神經根、脊髓損傷、肺栓塞等并發癥。不穩定組患者術前30 min VAS評分高于穩定組,兩組比較差異有統計學意義(P<0.05);與術前30 min比較,兩組患者術后各觀測點VAS評分較術前明顯降低,差異有統計學意義(P<0.05)。術后6 h兩組患者的疼痛為中度疼痛居多,疼痛主要部位以傷口和手術節段下方雙側軟組織脹痛為主,通過非甾體抗炎藥、規范抗骨質疏松治療,3 d后疼痛明顯緩解。術后30 d兩組患者VAS評分比較,差異無統計學意義(P>0.05),見表1。

表1 兩組患者術前、術后VAS評分比較
a:P<0.05,與不穩定型組術前30 min比較;b:P<0.05,與同組術前30 min比較;c:P<0.05,與同期穩定型組比較。
2.2 兩組患者術前、術后椎體前緣高度比較 穩定型組患者術前術后椎體后緣高度比較,差異無統計學意義(P>0.05)。不穩定型組患者術前站立位及平臥位椎體前緣高比較,差異有統計學意義(P<0.05);術后站立位、平臥位椎體前緣高度較術前改變,差異有統計學意義(P<0.05),見表2。

表2 兩組患者術前、術后椎體前緣高度比較
a:P<0.05,與同組站立位比較;b:P<0.05,與同組術前比較。
3 討 論
PVP技術是1987年法國Galibert等[6]首次經皮穿刺向椎體內注射聚甲基丙烯酸甲酯骨水泥 (PMMA)治療1例長期疼痛的C2椎體血管瘤的患者,取得了滿意的療效。該技術主要應用于治療骨質疏松性椎體壓縮脊柱骨折,取得較好的臨床效果。其主要的作用機制可能與以下幾方面有關:(1)骨水泥增加了椎體強度及穩定性;(2)PMMA發熱反應導致神經末梢壞死;(3)PMMA的單體毒性使痛感遲鈍。 PVP治療骨質疏松新鮮骨折有滿意療效。2015年德國Lange等[1]通過大樣本臨床調查發現PVP可以明顯提高患者的生存率,術后4年總的治療費用較非手術治療低。同年Wang等[2]通過Meta分析證實PVP治療骨質疏松脊柱骨折效果良好。
隨著PVP技術的推廣應用,關于PVP治療陳舊性骨質疏松脊柱骨折的報道越來越多。2012年賀寶榮等[3]臨床觀察PVP治療骨質疏松新鮮及陳舊性骨折,證實PVP治療陳舊性骨折也能取得良好的效果。2013年劉劍等[4]報道改良的PVP治療骨質疏松脊柱骨折臨床效果好。2015年張波等[5]報道通過臨床研究發現經皮球囊擴張椎體成形術治療陳舊性椎體壓縮性骨折并假關節形成,可改善椎體后凸,明顯減輕患者的腰痛癥狀,提高患者日常生活能力。上述研究均證實PVP治療骨質疏松陳舊性脊柱骨折效果優良。
骨質疏松不穩定型脊柱骨折中有陳舊性骨質疏松脊柱骨折“假關節形成”、“椎體真空征”、“Kummell′s病”等相關報道,通過PVP等治療后都取得了較好的治療效果,該類病例的共同點是椎體在術前術后高度變化[5,7-9]。關于Kummell′s病,最早在1891年由Kummell報道。因為其診斷條件限制,相關病歷報道較少,并沒有得到廣泛認可[10]。
本研究發現,陳舊性不穩定型脊柱骨折腰部疼痛特點主要為翻身、彎腰活動時明顯,臥床休息可緩解或部分緩解,保守治療不能改善癥狀,即使較長時間臥床后腰背部疼痛也不能完全緩解。該類患者查體時責任椎叩壓痛不像急性骨折明顯,主訴往往是下腰部疼痛不適。作者考慮主要原因為老年性骨質疏松骨折患者往往骨質疏松嚴重,前期未接受正規臥床及抗骨質疏松治療,導致椎體高度持續丟失,骨折不能愈合,脊柱前柱不穩定。同時不穩定型脊柱骨折患者雙側腰背肌長期處于僵直狀態以增加脊柱穩定,造成肌勞損,導致下腰部疼痛不適。Shen等[11]認為下腰部疼痛程度不僅與腰椎骨密度T值密切相關,同時椎體的骨折部位也與下腰疼痛程度密切相關。
陳舊性不穩定性型脊柱骨折保守治療效果較差,通過PVP治療后可以取得好的臨床效果。但是,陳舊性不穩定性型脊柱骨折椎體前柱及上下終板往往不完整,容易造成骨水泥滲漏。本研究手術過程中也出現過骨水泥滲漏5例,其中4例向椎體前外側滲漏,1例滲入上終板,但5例患者均未出現臨床癥狀。骨水泥滲漏是椎體成形術的最常見并發癥[12]。在手術過程中預防骨水泥滲漏主要通過術前判斷椎體的完整性、術中穿刺時盡量遠離椎體不完整部位、明膠海綿填塞、注射高黏度骨水泥、“面團期”注射骨水泥等。韓國Oh等[13]報道了利用明膠海綿填塞技術可以有效防止骨水泥滲漏。Inoue 等[14]認為反應性的乙烯醇膜可以預防骨水泥滲漏。PVP治療陳舊性不穩定型脊柱骨折的主要止痛機制除骨水泥本身的特性外,最主要的作用是機械穩定。
綜上所述,PVP 可以使不穩定骨折快速穩定,緩解患者疼痛,與穩定型脊柱骨折治療效果類似,可提高患者的生活質量。因此,PVP是治療不穩定型椎體壓縮性骨折的有效手術方式。
[1]Lange A,Kasperk C,Alvares L,et al.Survival and cost comparison of kyphoplasty and percutaneous vertebroplasty using german claims data[J].Spine,2015,39(4):318-326.
[2]Wang H,Sribastav SS,Ye F,et al.Comparison of percutaneous vertebroplasty and balloon kyphoplasty for the treatment of single level vertebral compression fractures:a meta-analysis of the literature[J].Pain Physician,2015,18(3):209-222.
[3]賀寶榮,郝定均.陳舊性與新鮮性壓縮骨折行椎體成形術的臨床對比研究[J].脊柱外科雜志,2012,10(2):83-86.
[4]劉劍,唐鵬,莫臣強,等.改良經皮椎體成形術治療陳舊性骨質疏松性椎體壓縮性骨折的早期臨床療效[J].廣西醫科大學學報,2013,30(1):133-135.
[5]張波,茍林,林宏.經皮球囊擴張椎體成形術治療陳舊性椎體壓縮性骨折并假關節形成的療效觀察[J].創傷外科雜志,2015,17(4):297-299.
[6]Galibert P,Deramond H,Rosat P,et al.Preliminary note on the treatment of vertebral angioma by percutaneous acrylic vertebroplasty[J].Neurochirurgie,1987,33(2):166-168.
[7]劉勇,陳亮,顧勇,等.椎體后凸成形術結合過伸體位復位治療骨質疏松性椎體壓縮骨折伴椎體真空征[J].中國修復重建外科雜志,2011,25(1):79-82.
[8]Freedman BA,Heller JG.Kummel disease:a not-so-rare complication of osteoporotic vertebral compression fractures[J].J Am Board Fam Med,2009,22 (1):75-78.
[9]Kim DY,Lee SH,Jang JS,et al.Intravertebral vacuum phenomenon in osteoporotic compression fracture:report of 67 cases with quantitative evaluation of intravertebral instability[J].J Neurosurg,2004,100(1):24-31.
[10]Wu AM,Chi YL,Ni WF.Vertebral compression fracture with intravertebral vacuum cleft sign:pathogenesis,image,and surgical intervention[J].Asian Spine J,2013,7(2):148-155.
[11]Shen Y,Feng ML,Xu J,et al.Research of the effect of bone mineral density and fracture site of the vertebrae on low back pain in elderly patients with osteoporotic vertebral compression fractures[J].Zhonghua Yi Xue Za Zhi,2016,96(23):1818-1820.
[12]Saracen A,Kotwica Z.Complications of percutaneous vertebroplasty:An analysis of 1 100 procedures performed in 616 patients[J].Medicine (Baltimore),2016,95(24):e3850.
[13]Oh JS,Doh JW,Shim JJ,et al.The effectiveness of gelfoam technique before percutaneous vertebroplasy:is it helpful for prevention of cement leakage? a prospective randomized control study[J].Korean J Spine,2016,13(2):63-66.
[14]Inoue M,Sakane M,Taguchi T.Fabrication of reactive poly(vinyl alcohol) membranes for prevention of bone cement leakage[J].J Biomed Mater Res B Appl Biomater,2014,102(8):1786-1791.
Observation on clinical effect of percutaneous vertebroplasty for treating old unstable osteoporotic vertebral fracture
WangLijun,YangXiujiang△,HuZhenming,LiuJian,TangPeng,HuangYaokai
(DepartmentofOrthopedics,DazuDistrictPeople′sHospital,Chongqing402360,China)
[Abstract] Objective To explore the clinical effect of percutaneous vertebroplasty (PVP) in the treatment of old unstable osteoporotic vertebral fracture.Methods Twenty cases of old unstable osteoporotic single vertebral body fracture were divided into the stable group and unstable group according to the imaging results,10 cases in each group.PVP was performed in all 20 cases.The VAS scores of waist bending activity at preoperative 30 min,postoperative 6 h,3,30 d were observed.The changes of anterior edge height of spinal body in the injured vertebral segment of erect position and horizontal position were compared before and after operation.Results The VAS score of waist bending at preoperative 30 min had statistical difference between the two groups (P<0.05).Compared with at preoperative 30 min,the VAS scores at postoperative observation points in the two groups were significantly decreased with statistical difference (P<0.05).The VAS scores at postoperative 6 h,3,30 d had no statistical difference between the two groups(P>0.05).The changes of posterior edge height of spinal body in the stable groups had no statistical difference before and after operation (P>0.05);the anterior edge height of spinal body after treatment in the unstable group were significantly changed compared with before operation,and the difference was statistically significant(P<0.05).Conclusion Preoperative pain in the patients with unstable osteoporotic vertebral fracture is more obvious than that in the patients with stable osteoporotic vertebral fracture.But all have similar effect after PVP therapy;the postoperative height in unstable osteoporotic vertebral fracture can obtain a certain recovery after PVP.
percutaneous vertebroplasty;osteoporosis;spinal fractures;unstable;stable
汪禮軍(1983-),主治醫師,碩士研究生,主要從事創傷骨科的治療與研究。△
,E-mail:43037170@qq.com。
10.3969/j.issn.1671-8348.2017.09.019
R615
A
1671-8348(2017)09-1208-03
2016-07-23
2016-11-21)
論著·臨床研究

