美國長期照護服務的籌資改革及啟示
石 琤葉冰清(中國人民大學社會保障研究中心 北京 0087;美國哥倫比亞大學醫學中心公共衛生學院 紐約003)
美國長期照護服務的籌資改革及啟示
石 琤1葉冰清2(1中國人民大學社會保障研究中心 北京 100872;2美國哥倫比亞大學醫學中心公共衛生學院 紐約10032)
商業性長期照護保險在美國早已建立,但從支出的角度看,以美國醫療救助(Medicaid)為主的社會政策承擔著主要的長期照護服務財務支持。在照護需求日益增長的背景下,現有的基金面臨著巨大的沖擊,急需對長期照護籌資機制進行改革。但受價值觀影響,各方利益主體尚未形成責任共擔的共識,獨立籌資的社會化長期照護制度難以建立。
美國長期照護; 籌資機制;改革
在美國,長期照護(long-term care,LTC)一詞早期指為身體脆弱的老年人及殘疾人提供支持和服務,后發展為基于社區的各類服務,與傳統的急癥護理(acute care)區分。美國患者保護與平價醫療法案(Patient Protection and Affordable Care Act,PPACA)對其定義為涵蓋與康復有關的醫療護理,也涉及非康復類的一般性社會生活服務(包括機構和非機構的服務)。與短期醫療護理相比,長期照護的目的是輔助慢性病人能夠在相對舒適和安全的環境中獨立生活,服務內容不僅包括專業的醫療護理,也包括輔助做飯、吃飯、洗澡、如廁等生活類服務。護理的對象涉及不同年齡段的人口,其中60%是65歲及以上的老年人。據調查,美國有超過180萬人居住在專業護理機構(skilled nursing facilities,SNFs),超過1200萬人的日常生活需要生活輔助或其他長期照護服務,包括社區、居家、機構等各類服務供給,以促進日常活動、維持生活質量甚至實現獨立生活。
1 美國長期照護服務的籌資結構
1.1 醫療救助是主要籌資來源
盡管美國早已建立發達的商業性長期照護制度,但從有關長期照護服務的整體支出結構來看,以醫療救助(Medicaid,下同)為主的社會政策是長期照護服務的主要資金來源。美國尚沒有建立獨立的社會化籌資的長期照護制度安排,“長期照護”目前僅作為一項支出領域,其籌資來自多項政策或機制。
長期以來,美國的長期照護費用主要由醫療救助或其他政府項目承擔,僅10%左右由私人長期照護保險支付(商業保險)。2006年的數據顯示,當年的長期照護支出中,61%由政府項目承擔,其中醫療救助占43%,聯邦醫療保險(Medicare,以下簡稱醫療保險①根據美國社會保障總署的文件,聯邦醫療保險(Medicare)是國家為 65 歲或以上民眾所設置的醫療健康保險計劃。部分 65 歲以下的人也有資格獲得聯邦醫療保險,包括殘障者、永久性腎衰竭以及肌萎縮性脊髓側索硬化癥(路葛雷克氏癥)患者。這個計劃協助支付醫療保健的費用,但不包括所有的醫療費用或者多數的長期照護費用。)占18%;28%由個人自付;商業保險支出僅占7%;其他占4%。盡管醫療保險的設計中并未明確包括長期照護,但因其服務內容中包括護理機構和居家服務提供的相似項目,因此曾被視為長期照護的籌資項目來源之一。而隨著對“長期照護”概念的清晰化,發生在老年人住所或其他照護機構的急性或短期的醫療護理服務不再被包括在內。目前,美國聯邦醫療保險和醫療救助服務中心(Centers for Medicare & Medicaid Service)仍將醫療保險視為長期照護的混合支付主體之一。但從醫療保險所支付的具體內容來看,主要集中在專業性醫療護理,多為連續性、短期治療項目,并明確說明不包括日常的生活支持及長期需求。因此,醫療保險不再作為一般的長期照護籌資主體納入長期照護相關的統計數據②統計口徑的變化解釋了長期照護支出總額并非真的在下降,Georgetown University發布的美國長期照護支出報告的部分年份數據為2005年2060億元,2006年2300億元,2011年2110億元,2012年2199億元。。2012年,美國長期照護總支出為2199億元,其中61%出自醫療救助(Medicaid),22.4%由個人自付(包括自付額、個人共付或其他被醫療保險覆蓋的相關支出),其他私人項目(包括商業個人長期照護保險、商業健康保險等)占11.9%,其他公共支出占4.7%。
整體來看,醫療救助在長期照護的籌資中所占比例逐年增大,但是,長期照護在醫療救助整體支出中的比例卻在下降。2002年后,醫療救助中長期照護的支出保持在34%-37%范圍內(見圖1)。醫療救助作為一項“權利”政策,基金不受預算的限制,支出僅考慮是否符合資格申請條件。不過,因該項目由州政府實施,以致地區間有較大的差異,涉及的服務內容也有所不同。
1.2 家庭服務是重要籌資渠道
實際上,長期照護的服務中近80%是在家中完成,并且主要由家人和朋友提供非正式支持。2007年,美國長期照護服務的支出估計達2300億元,其中根據估算,家庭服務這一非正式性支持的經濟價值可以達到3570億元。可見,家庭服務是長期照護服務中非常重要的供給來源,其服務關系并非基于經濟利益而是情感和血緣的紐帶。伴隨人口老齡化、家庭小型化及女性勞動參與率的增高,家庭服務難以滿足日益增長的護理需求,而社會化的服務供給更需要行之有效的籌資機制提供保障。
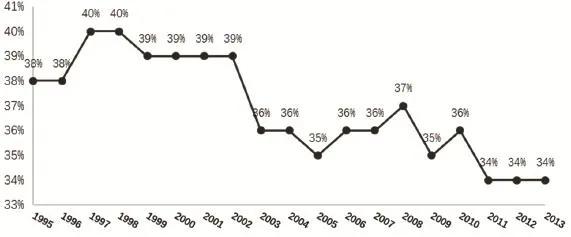
圖1 醫療救助(Medicaid)項目支出中長期照護比例 (1995-2013)
2 當前籌資模式存在的問題
2.1 服務等候期長
從當前長期照護的經費來源中可以看出,政府實際上已承擔著長期照護的主要責任,而不僅僅是有限的兜底作用。受高額保費的限制,商業性的長期照護保險未能發揮預期的效果。因此,盡管政府對長期照護的支出絕對值一直在增長,鑒于政府行為受制于財政預算,且并未建立長期照護的專項籌資機制,長期照護服務的供給無法跟上需求的增速便存在大量的供給缺口,而這一事實導致的直接結果就是更長的服務等候期。例如,2012年,美國39個州共計54.2萬人在居家和社區服務豁免政策的等候名單中,并且平均等候期超過2年。
2.2 家庭負擔重
因難以獲得平價的社會化照護服務,家庭成員不得不作為服務的直接提供者,但家庭作為服務的提供者負擔卻很重。根據芝加哥大學全國民意中心2015年中旬的調查,十分之一40歲以上的被訪者同時撫養兒童并且不間斷地照護親屬,有9%的40歲以上被訪者、12%的40歲-54歲被訪者處于夾心層(sandwich generation)。不僅如此,作為居家服務的主要供給者,為親友“義務”或“免費”提供服務的代價是減少自己原本的工作時長,意味著他們不僅減少了當期的收入,也損失了未來的養老金權益③美國社會保障法中規定,公共養老金與繳費年限、繳費水平有關。同時,作為第二支柱的職業年金中,大多以繳費確定待遇水平(DC模式)。因此,個人勞動力供給的減少對養老金的收入有直接的重要影響。。
3 改革的難點
根據美國長期照護委員會(Commission on Long-term Care)的報告,建立行之有效且財政可持續的長期照護制度要解決三個問題:籌資機制、服務遞送、人才培育。其中,服務遞送、人才培養能夠得到普遍的認同,但如何擴大籌資卻難以形成共識,爭論的焦點始終圍繞政府該如何發揮作用。例如,通過稅收減免鼓勵商業保險普及的市場手段促進大眾自我負責,擴大社會政策的受益群(比如擴大醫療保障項目的覆蓋面),強化政府的作用建立獨立的社會化長期照護制度等。從近期的民意調查結果來看,對未來長期照護需求有所準備的民眾比例在提升,但仍不足一半;70%以上的民眾認為可以通過稅收減免鼓勵針對長期照護的儲蓄、由雇主發起相關項目或是激勵購買商業性長期照護保險來應對長期照護需求;而對于支持由政府負責解決長期照護需求的比例雖逐年增加,但2015年時仍不足60%。
筆者認為,在美國的社會價值觀中,通過互助共濟(特別是政府主導的)的形式共同化解照護風險的選擇并非主流,自我負責更受到青睞,這也是該項改革遲遲難以推進的主要原因。因此,各方利益主體的責任分擔機制還需要長期的博弈。
4 改革的動向
由于長期照護對應范圍的復雜性和時間上的持續性,構建“整合性”“綜合性”的健康管理體系愈發得到重視,比如建立多層次的服務遞送系統,包括構建統一評估系統、改善消費者獲得信息的通道、改善居家和社區的服務質量、轉變支付模式的核心、綜合各類照護服務等。以奧巴馬醫改核心內容之一的責任制醫療組織(Accountable Care Organization,ACO)為例,其主要目的是革新支付方式、加強整個持續性醫療服務鏈(continuum of care)的協同,實現確保服務質量的同時降低費用。ACO的關鍵理念就是醫療資源的整合,包括既要求不同醫療服務主體共擔責任以保證服務質量,也要求重視慢性病等長期疾病的管理,將長期照護與重癥診治整合完善、協同管理,通過加強治療與服務的一體化,實現病患的醫療服務質量的總體提升。
不過,筆者認為,此舉是在無法改變現有利益格局下的一種妥協。實質上是試圖通過調整支付形式提高現有資金的利用效率,從而最大程度上滿足當下的服務需求,并沒有觸及以籌資機制為核心的改革焦點。
5 啟示
5.1 行之有效的長期照護籌資機制需要責任共擔的共識
美國長期照護的籌資改革實質上是對醫保基金支付危機的被動應對,但因各方利益主體間的持續博弈,導致改革遲遲難以推進并加劇了長期照護的供求矛盾。同時,整個社會傾向于自我負責的價值觀,從而尚未形成責任共擔的共識。事實上,長期照護不僅僅是個體或者單個家庭的問題,而是整個老齡化社會共同要面對的重要社會問題,因此,需要通過責任共擔的機制建立互助共濟的籌資機制。
5.2 獨立的社會化籌資機制是長期照護服務發展的重要支撐
目前,長期照護問題已從個體的風險上升為全社會的風險,是普遍性的社會問題,急需建立社會化的籌資機制以增強應對風險的能力。與美國“小政府”理念不同,我國自古就有政府主導的文化傳統,政府主導的民意導向為建立社會化籌資機制提供了重要保障。從美國的改革經驗來看,若將長期照護僅作為一項支出領域,那么“混合”支付將引起管理的“混亂”,“混用”的資金也難以保障長期照護服務供給的可持續。因此,為滿足日益增長的照護需求,建立獨立的社會化籌資機制是保障長期照護服務可持續發展的重要支撐。
5.3 籌資來源可通過優化現有基金支出結構實現
相較于美國長期照護籌資改革源自“財務危機”不同,2015年末我國城鎮基本醫療保險統籌基金累計結存8114億元,個人賬戶積累4429億元。盡管個別地區醫保基金出現了赤字,但全國整體尚為樂觀。考慮到當前社會保險名義費率較高,企業負擔較重,建議在不增加現行繳費率的基礎上,通過提高基金的使用效率,從當前的社會保險中剝離出一部分基金作為長期照護的專項籌資來源。
5.4 家庭服務應納入長期照護的支出范圍
從服務內容上看,家庭成員提供了主要的照護服務。長期照護政策應考慮對家庭護理的技術培訓、家庭成員的工資補償等方面提供支持。長遠來看,重視家庭支持的作用,有助于緩解照護服務供給壓力、減輕長期照護的支出、提高服務質量、維護勞動力市場穩定等多個方面。
[1]Judith F,Harriet K,Robert F. Long-term care financing : policy options for the future[EB/OL]. Washington,D.C. : Georgetown University Long-Term Care Financing Project,June 2007.http://www.nasuad.org/sites/nasuad/files/hcbs/files/130/6491/ltcfinalpaper.pdf
[2]BraultMW.Americans with disablitities:2010[EB/OL]. Washington,DC:US Census Bureau; July 2012.www.census.gov/prod/2012pubs/p70-131.pdf. Commission on Long-Term Care. Report to the Congress[EB/OL]. September 30,2013. https://www.gpo.gov/fdsys/pkg/GPO-LTCCOMMISSION/pdf/GPOLTCCOMMISSION.pdf
[3]Howard G. The Future of Long-Term Care: What Is Its Place in The Health Reform Debate? Tax Policy Center Urban Institute and Brookings Institution[EB/OL]. June 15,2009. http://www.taxpolicycenter.org/publications/future-longterm-care-what-its-place-health-reformdebate/full;
[4]Centers for Medicare & Medicaid Service.Who Pays for LTSS? [EB/OL].Page last Modified: 10/22/2013 1:30 PM. https://www.cms.gov/Outreach-and-Education/American-Indian-Alaska-Native/AIAN/LTSS-Roadmap/Resources/LTSS-Financing/Who-Pays-for-LTSS.html
[5]Georgetown University. National Spending for Long-Term Care[EB/OL]. Updated February 2007. http://www.allhealth.org/briefingmaterials/natspendfeb07-911.pdf
[6]Steve E,Kate S,Brian B,et al. Medicaid Expenditures for Long-Term Services and Supports(LTSS) in FY 2013: Home and Community-Based Services were a Majority of LTSS Spending[EB/OL]. June 30,2015. https://www.medicaid.gov/medicaid-chip-program-information/by-topics/long-term-services-and-supports/downloads/ltss-expenditures-fy2013.pdf.
[7]The Associated Press-NORC Center for Public Affairs Research. Long-Term Care in America:American's Outlook and Planning for Future Care[EB/OL]. 2015. http://www.longtermcarepoll.org/Pages/Polls/long-term-care-2015.aspx
[8]Commission on Long-Term Care.Report to the Congress[EB/OL]. September 30,2013. https://www.gpo.gov/fdsys/pkg/GPO-LTCCOMMISSION/pdf/GPOLTCCOMMISSION.pdf
[9]The Associated Press-NORC Center for Public Affairs Research. Long-Term Care in America:American's Outlook and Planning for Future Care.July 2015.該項調查通過電話采訪的形式在全國展開,調查對象為40歲以上的美國居民,2015年共計抽樣1735人。
[10]2015年度人力資源和社會保障事業發展統計公 報,http://www.mohrss.gov.cn/SYrlzyhshbzb/dongtaixinwen/buneiyaowen/201605/t20160530_240967.html
(責任編輯:許飛瓊)
瑞典的“分散式”醫療體系
2005年起,瑞典政府推出了新的保障政策。新政策規定,每一個病人都應該能在就診當天與社區衛生服務中心取得聯系,并在7天內實現就診;初步診斷后,患者被轉診給專科醫生的時間不得超過90天,確診之后,轉診相關醫院治療的時間也不得超過90天。若等待天數逾期,病人有權選擇(社區外的)其他醫療機構進行就診,包括交通費在內的所有診療費用均由所在的社區政府承擔。
近年來,為了提高就診效率,地方政府引入競爭,向私人醫療服務商購買服務。2010年改革后,瑞典私營初級醫療服務提供商增加了20%。在首都斯德哥爾摩,約半數初級醫療服務商為私營機構。
在確保醫療質量方面,瑞典有嚴格的監管體系。不管是公立還是私營醫療機構,都必須遵守法律規定的各種醫療服務安全準則,包括800多項臨床指標、醫療質量登記制度等。中央政府通過衛生與社會事務部下屬的一系列機構來管理醫療服務質量,如全國醫療與福利委員會會定期發布醫療服務執行情況的全國報告。
——摘自《中國勞動保障報》2017-3-17(7)
Financing Reform and Enlightenment of Long-term Care Service in America
Shi Cheng1,Ye Bingqing2(1Social Security Research Center,Renmin University of China,Beijing,100872,2Columbia University Medical Center,Mailman School of Public Health,New York,10032)
Commercial long-term care insurance has long been established in the United States,but from the view of expenditure,Medicaid-based social policy takes the main responsibility of paying for long-term care (LTC) in the U.S.Nowadays,an enormous de fi cit will appear because of the increasing demand for care.Therefore,it is an emergency to reform the fi nancial mechanisms in the long-term care (LTC) system to make it sustainable.But a ff ected by the values,the interests of all parties have not yet formed a consensus on sharing responsibility,the independent fi nancing of LTC system is diffi cult to obtain mainstream support.
U.S.long-term care,fi nancing mechanism,reform
F840.684 C913.7
A
1674-3830(2017)4-66-4
10.19546/j.issn.1674-3830.2017.4.018
2017-2-21
石琤,中國人民大學社會保障研究中心博士生,主要研究方向:社會政策分析和養老服務研究。

