后路減壓經椎弓根截骨聯合內固定治療陳舊性胸腰椎骨折后凸畸形伴脊髓損傷療效觀察
武斌,梁杰,譚曉毅,樂錦波
(宜昌市第一人民醫院 三峽大學人民醫院,湖北宜昌443000)
后路減壓經椎弓根截骨聯合內固定治療陳舊性胸腰椎骨折后凸畸形伴脊髓損傷療效觀察
武斌,梁杰,譚曉毅,樂錦波
(宜昌市第一人民醫院 三峽大學人民醫院,湖北宜昌443000)
目的 探討后路減壓經椎弓根截骨聯合椎弓根釘內固定治療合并脊髓損傷的陳舊性胸腰椎骨折后凸畸形的臨床療效。方法 對23 例陳舊性胸腰椎骨折伴后凸畸形患者行后路減壓經椎弓根截骨聯合椎弓根釘內固定術。觀察術中、術后并發癥及術后恢復情況,比較術前、術后4周及術后12個月視覺模擬評分(VAS)、Oswestry功能障礙指數(ODI)及矢狀面 Cobb角,比較術前及術后12個月Frankel脊髓損傷分級情況。結果 23例患者均順利完成手術,術中未發生脊髓再損傷、硬膜囊破裂等情況,術后發生麻痹性腸梗阻2例、切口感染3例、下肢短暫性麻痹1例,均對癥治療后緩解。隨訪13~30個月,中位時間 19.5個月,骨折均愈合良好,未見椎弓根釘崩斷、脫落,鈦網明顯上嵌、下沉等。術后4周及術后12個月時VAS、ODI及Cobb角均較術前明顯降低(P均<0.05),術后12個月時Cobb角較術后4周增加(P<0.05)。隨訪12個月時Frankel脊髓損傷分級評級結果優于術前(P<0.05)。結論 后路減壓經椎弓根截骨聯合椎弓根釘內固定治療陳舊性胸腰椎骨折后凸畸形并脊髓損傷安全、有效,但可能造成脊柱后凸Cobb角的丟失。
胸腰椎骨折;后凸畸形;脊髓損傷;經椎弓根截骨;椎弓根釘內固定
胸腰段是脊柱的主要承重區,也是椎體由固定向活動的移形區,屬于脊柱薄弱區,當受到高能量沖擊時較易發生骨折;骨折若不能及時診治或治療措施不當,易導致脊柱三柱結構失衡,繼發后凸畸形,壓迫脊髓或馬尾,導致局部疼痛和功能障礙,并呈進行性加重[1,2]。對于合并后凸畸形和脊髓損傷的陳舊性胸腰椎骨折治療方法多樣,如前路或后路減壓內固定、植骨融合等,治療效果報道不一[3,4]。本研究探討后路減壓經椎弓根截骨聯合椎弓根釘內固定治療陳舊性胸腰椎骨折后凸畸形伴脊髓損傷的臨床效果。
1 資料與方法
1.1 臨床資料 選擇2009年1月~2013年12月我院收治的陳舊性胸腰椎骨折后凸畸形患者23例,均經X線、患椎局部CT三維重建等明確診斷[5]。其
中男15例,女8例;年齡 26~55歲,中位年齡34歲;均為外傷致胸腰椎骨折,骨折損傷節段為T112 例、T127 例、L110 例、L24 例;入組本研究距發生骨折的時間為6~27(14.5±3.7)個月。23例患者均有不同程度的后凸區域或雙下肢不適,影響日常生活,且活動后加劇;入院時Frankel脊髓損傷分級[5](分為A、B、C、D、E級,A 級損傷最重,E級最輕)為B級 4例、C級9例、D級7例、E級3例,其中6例為骨折損傷造成、17 例為后凸畸形引起的遲發性損傷。排除標準:骨質疏松性或病理性骨折;骨折致脊髓橫斷性截斷、神經功能完全喪失;椎體前方骨橋形成或前韌帶骨化導致畸形;合并嚴重的其他系統疾病不能耐受手術者。
1.2 治療方法 23例患者均行后路減壓經椎弓根截骨聯合椎弓根釘內固定術:患者取俯臥位,腹部懸空;全身麻醉。以患椎為中心取后正中切口,充分暴露截骨平面及上下各兩個節段。再次確認截骨椎弓根水平,分別于患椎上下相鄰的兩個椎體置入椎弓根釘,椎弓根釘尾端連接螺帽及固定棒,臨時固定。應用咬骨鉗咬除傷椎后方棘突、椎板和橫突,顯露椎弓根上下位神經根,清除周圍軟組織。對來自于椎體前方的壓迫應用“L”形復位棒敲打復位。確認椎弓根入口,用開路錐在椎弓根處開口,用刮勺及尖嘴咬骨鉗、髓核鉗逐步去除傷椎上部壓縮椎體、側上壁及椎體后壁,徹底摘除椎間盤,刮除上位椎體的下終板軟骨,將上下緣椎板修剪平坦,但保留椎體前柱骨皮質部分作為鉸鏈。測量截骨長度,植入適當規格的鈦網,內置自體骼骨塊或切除的碎骨塊。固定椎弓根系統,對截骨間隙適當加壓,使鈦網與上下椎板密切接合。充分止血后沖洗創面,置入引流管,縫合切口。以上操作均在C型臂X線機監視下進行。術后48 h內靜脈給予抗生素預防感染;保持引流管通暢,術后72 h拔除引流管;適當給予脫水劑、激素及營養神經藥物;術后1周開始腰背肌訓練,術后8周腰圍保護下下床逐漸負重鍛煉。
1.3 相關指標觀察 ①一般情況:包括術中出血量,手術時間;術中及術后住院期間并發癥。定期隨訪,行X線檢查觀察骨折(截骨處)愈合情況,骨折線模糊或消失、連續性骨痂通過骨折線為愈合良好。②腰痛程度:分別于術前、術后4周及術后12個月行視覺模擬評分(VAS)。③日常生活功能恢復情況:分別于術前、術后4周及術后12個月行Oswestry功能障礙指數(ODI)量表。ODI量表共包括疼痛強度、生活自理、提物、步行、坐位、站立、干擾睡眠、性生活、社會生活、旅游等10個方面。每項最高得分為5分,總分50分,得分越高表明功能障礙越嚴重。④脊柱后凸矯正情況:分別于術前、術后4周及術后12個月拍攝脊柱全長正位X線片,測量脊柱后凸Cobb 角。具體操作:于側彎的上端椎椎體上緣及下端椎椎體下緣分別劃一橫線,再對兩橫線各做一垂直線,兩垂線之間的夾角即為Cobb 角。⑤脊髓神經功能恢復情況:比較術前及術后12個月Frankel脊髓損傷分級[5]。
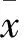
2 結果
23例患者均順利完成手術,術中出血量750~1 860 mL,中位出血量1 350 mL;手術時間220~340 min,中位時間260 min;術中未發生脊髓再損傷、硬膜囊破裂等情況。術后發生麻痹性腸梗阻2例,經內科保守治療后恢復;切口感染3例,其中深部感染 1例,延長抗生素使用時間及局部換藥、引流后控制;下肢短暫性麻痹1例,短期內自行緩解。隨訪時間13~30個月、中位時間 19.5個月,骨折均愈合良好,未見椎弓根釘崩斷、脫落及鈦網明顯上嵌、下沉等。術后4周及術后12個月VAS、ODI及Cobb角均明顯低于術前(P均<0.05),術后12個月Cobb角較術后4周增加(P<0.05),見表1。入院時Frankel脊髓損傷分級B級4例、C級9例、D級7例、E級3例,術后12個月B級2例、C級5例、D級5例、E級11例;術后12個月E級者明顯多于術前(P<0.05)。
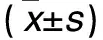
表1 23例患者手術前后VAS、ODI、Cobb角比較
注:與術前比較,*P<0.05;與術后 4 周比較,△P<0.05。
3 討論
骨折后脊髓受損較常見,其發生機制主要有以下方面:骨折時的暴力性挫傷造成脊髓震蕩、水腫;骨折時椎體破裂產生的碎骨塊及椎間盤組織進入椎管內直接壓迫神經根;后凸畸形時產生的椎體移位或椎管狹窄,造成椎體后緣壓迫神經根。伴脊髓損傷的陳舊性后凸畸形骨折其損傷機制主要來源于后兩方面,手術的目的在于清除突入椎管內的碎骨塊和破裂的髓核,恢復脊柱的正常高度和生理彎曲度。目前胸腰椎后凸畸形的手術指征尚無統一標準,比較認可的觀點包括[6,7]:影像學證實存在椎管占位>40%或脊髓受壓;進行性加重的腰背部或下肢疼痛感、活動受限;后凸Cobb角>30°,且有可能逐步加重。手術的最終目標為緩解持續性疼痛,重建脊柱穩定性,矯正后凸畸形,恢復神經功能。
目前,用于糾正脊柱矢狀位畸形的術式較多,基本上可歸納為前路減壓術、后路減壓內固定術、前后路聯合術和后路截骨固定術等。前路手術在實現脊髓周圍直接減壓、恢復前中柱穩定性方面具有重要作用,但對脊柱后柱作用微弱,對后柱損傷較重的患者效果差[8]。單純后路手術具有操作簡單、損傷小、術后恢復快,能最大限度地保留脊柱的運動功能等優點,但對來自于椎管前方的壓迫減壓不徹底,遠期斷釘、傷椎高度丟失等并發癥發生率相對較高[9]。前后路聯合入路手術在神經減壓、骨折復位、重建脊柱的穩定性方面療效好,但手術時間長、創傷大、花費高、技術要求高,不適于廣泛推廣應用[10,11]。后路椎弓根截骨聯合內固定術在減壓和矯正畸形方面效果均較好[12,13],近年來臨床應用逐漸增多。經椎弓根截骨術最早用于治療強直性脊柱炎,有利于緩解僵直性后凸畸形,后逐漸應用到后天獲得性后凸畸形。目前已廣泛用于胸腰椎后凸畸形的矯正[14]。經椎弓根截骨主要切除患椎上部、后部結構及退變的椎間盤,可在直視下直接去除脊髓周圍致壓物,避免椎間盤再次突出壓迫脊髓的風險;其保留脊柱前柱部分,有利于椎體的固定。但經椎弓根截骨是一種短縮截骨方法,脊柱縮短后可能造成椎管形態改變,脊髓的相對長度增加,易致脊髓二次損傷。為避免上述弊端,本研究在相鄰的椎弓根行臨時內固定,避免了術中截骨面斷裂造成的牽拉損傷;截骨完成后先于截骨間隙內植入鈦網及自身骨塊,再行椎弓根內固定術封閉間隙,促進骨性融合。上述操作既實現了充分截骨減壓,矯正后凸畸形;又避免了術后椎體高度的喪失。
VAS是評估患者主觀疼痛感覺的常用指標;ODI常用于評估患者的日常生活功能恢復情況;Cobb角反映脊柱后凸畸形的糾正情況;Frankel分級根據脊髓損傷后感覺及運動的喪失程度將脊髓損傷分為5級,是目前評估胸腰椎骨折患者脊髓神經損傷及恢復程度的常用指標。本組患者術后4周及術后12個月VAS、ODI及Cobb角均較術前明顯降低,術后12個月Frankel分級較術前明顯改善。提示該方法可緩解術后疼痛、改善運動功能、糾正后凸畸形、減輕脊髓損傷。但本研究隨訪12個月時Cobb角較術后4周增加,提示經椎弓根截骨有可能造成椎體高度的丟失,與丁文元等[15]研究結果有差異,考慮可能與椎間隙內的鈦網及骨塊向相鄰椎體內塌陷有關。本研究患者末次隨訪時均未出現椎體高度丟失的影像學表現;Kim等[17]研究發現,椎弓根截骨術后2~5年才會出現矯形角度在影像學上的變化;提示椎弓根截骨術的遠期療效及其對椎體高度的影響需長期隨訪觀察。
總之,后路減壓經椎弓根截骨聯合椎弓根釘內固定治療陳舊性胸腰椎骨折后凸畸形并脊髓損傷安全、有效,但可能造成脊柱后凸Cobb角的丟失。
[1] Munting E. Surgical treatment of post-traumatic kyphosis in the thoracolumbar spine: indications and technical aspects[J]. Eur Spine J, 2010,19(Suppl 1):S69-73.
[2] 陳仲強.胸腰椎后凸畸形的后路矯形手術[J].脊柱外科雜志,2013,11(6):321-322.
[3] Lazennec JY, Neves N, Rousseau MA, et al. Wedge osteotomy for treating post-traumatic kyphosis at thoracolumbar and lumbar levels[J]. J Spinal Disord Tech, 2006,19(7):487-494.
[4] Cecchinato R, Berjano P, Damilano M, et al. Spinal osteotomies to treat post-traumatic thoracolumbar deformity[J]. Eur J Orthop Surg Traumatol, 2014,24(Suppl 1):S31-37.
[5] Canale ST, Beaty JH.坎貝爾骨科手術學[M].11版,北京:人民軍醫出版社,2009:1388-1452.
[6] Cacho Rodrigues P, Ribeiro Silva M, Neves N, et al. Pedicle subtraction osteotomy in the treatment of post traumatic kyphosis following an osteoporotic fracture of the thoracolumbar spine[J]. Acta Reumatol Port, 2011,36(2):184-186.
[7] Xi YM, Pan M, Wang ZJ, et al. Correction of post-traumatic thoracolumbar kyphosis using pedicle subtraction osteotomy[J]. Eur J Orthop Surg Traumatol, 2013,23(Suppl 1):S59-66.
[8] Schnake KJ, Stavridis SI, Kandziora F. Five-year clinical and radiological results of combined anteroposterior stabilization of thoracolumbar fractures[J]. J Neurosurg Spine, 2014,20(5):497-504.
[9] Marco RA, Kushwaha VP. Thoracolumbar burst fractures treated with posterior decompression and pedicle screw instrumentation supplemented with balloon-assisted vertebroplasty and calcium phosphate reconstruction[J]. J Bone Joint Surg Am, 2009,91(1):20-28.
[10] 李輝映,羅亞麗,王建東,等.分期后前路治療合并多發傷的胸腰段椎體爆裂骨折[J].創傷外科雜志,2014,2(16):154-155.
[11] 李輝映,王永恒,王建東,等.合并多發傷的胸腰段及腰椎爆裂骨折的治療[J].中國中醫骨傷科雜志,2013(11):29-31.
[12] Zeng Y, Chen Z, Sun C, et al. Posterior surgical correction of posttraumatic kyphosis of the thoracolumbar segment[J]. J Spinal Disord Tech, 2013,26(1):37-41.
[13] Schnake KJ, Kandziora F. Correction of posttraumatic kyphosis of the thoracolumbar spine with modified pedicle subtraction osteotomy[J]. Eur Spine J, 2010,19(12):2231-2232.
[14] 張新勝,崔力揚,羅建平,等.Ponté截骨聯合椎間隙顆粒骨打壓植骨治療陳舊性胸腰椎骨折后凸畸形[J].中華骨科雜志,2014,34(5):531-539.
[15] 丁文元,申勇,張英澤,等.環鉆經椎弓根截骨治療伴后凸畸形的陳舊性胸腰椎壓縮骨折[J].中華骨科雜志,2012,32(10):973-978.
[16] 唐輝,沙勇,張曦嬌,等.后路經傷椎置釘短節段椎弓根釘復位固定治療單節段胸腰椎骨折[J].創傷與急危重病醫學,2014,2(3):139-141.
[17] Kim YJ, Bridwell KH, Lenke LG, et al. Results of lumbar pedicle subtraction osteotomies for fixed sagittal imbalance: a minimum 5-year follow-up study[J]. Spine (Phila Pa 1976), 2007,32(20):2189-2197.
10.3969/j.issn.1002-266X.2016.28.029
R683.2
B
1002-266X(2016)28-0080-03
2016-01-12)

