亞急性1,2-二氯乙烷中毒性腦病1例的臨床和影像學分析
華 平,陳 潔,沙瑞娟
(南京醫科大學附屬腦科醫院 神經內科,江蘇 南京210029)
近年來,隨著私營企業的發展,工業膠水引起的中毒事件日益增多。工業膠水的主要成分是二氯乙烷(DCE),其異構體1,2-DCE為高毒類物質,易引發中毒。本研究通過對1例亞急性1,2-DCE中毒性腦病患者的臨床及影像學表現的分析,結合相關文獻復習,期望能夠提高人們對1,2-DCE中毒腦病的診治水平。
1 臨床資料
患者男性,21歲,于2012-7-20至2012-8-30日在某私營電動車廠打工,從事粘膠崗位,密切接觸工業膠水,膠水為私營企業自行勾兌,有刺鼻氣味,患者每天工作10-12h,車間缺乏通風設備,無任何防護措施。患者因“頭痛頭昏20天,加重伴發熱15天,視物成雙8天”于2012年9月13日入院。入院前20天,患者出現頭痛,位于后枕部和右顳部,為陣發性脹痛,伴有頭昏、乏力,每日下午多見,晨起緩解,未予重視,尚能堅持工作。15天前,患者出現發熱,體溫在38.0℃左右,同時頭痛加重,呈持續性存在、陣發性加重,嚴重時伴惡心,嘔吐胃內容物,呈噴射樣嘔吐,伴有乏力、納差、精神萎靡,在當地醫院按“上呼吸道感染”輸液治療無效。8天前,患者出現視物成雙,頭痛劇烈,頻繁嘔吐,在當地醫院查頭顱CT示腦回腫脹,腦溝變淺,腦室系統受壓、變小,雙側大腦半球白質和小腦齒狀核廣泛對稱性密度減低,診斷為“中毒性腦病”,予甘露醇脫水治療后轉至我院。
入院查體:體溫37.0℃,脈搏78次/分,呼吸18次/分,血壓120/70mmHg,神志清楚,精神萎靡,定向力、計算力、記憶力、判斷力均正常,雙眼內斜位,右眼外展露白2mm,左眼外展露白5mm,向左凝視有左右復視,雙側視乳頭色澤淡紅,邊緣不清,輕度隆起1.0D,生理凹陷消失,靜脈輕度充盈,左眼顳側小片狀滲血,余顱神經(-),四肢肌力5°,肌張力正常,雙上肢腱反射(+),雙下肢腱反射(++),雙側病理征(-),共濟運動和感覺檢查正常,腦膜刺激征(-)。
實驗室檢查:血常規:白細胞總數11.64×109/L、中性粒細胞比例82.2%;空腹血糖7.13mmol/L;尿便常規、凝血功能、抗核抗體譜、肝腎功能正常、肌酶正常、電解質均正常;免疫組合:免疫球蛋白E 208.0kU/L、補體C3 0.78g/L、補體C4 0.08g/L;甲狀腺激素 T3 0.86nmol/L,甲狀腺激素 T4 62.1nmol/L,游離甲狀腺激素FT3 3.68pmol/L,促甲狀腺釋放激素0.23mU/L(低 T3綜合征)。
器械檢查:入院時腦電圖示背景波為6-7Hzθ波,兩側大腦半球前部有高幅δ波、少量尖波,呈陣發發放,治療1個月后復查腦電圖完全正常;誘發電位示左側腦干聽覺傳導通路功能障礙、右側視覺傳導通路功能障礙;腹部B超及甲狀腺B超未見異常;事件相關電位示認知電位正常。
影像學檢查:頭顱CT(2012-09-11常州市第一人民醫院):腦回腫脹,腦溝變淺,腦室系統受壓變小,雙側大腦半球白質和小腦齒狀核廣泛對稱性密度減低;頭顱MRV未見異常;頭顱MRA未見異常。入院后查頭顱MRI平掃+增強:腦回腫脹明顯,腦溝、腦裂變淺,腦室系統呈整體性緊縮、變小,腦干受壓縮窄,環池消失,中線結構居中,雙側大腦半球白質(皮層下弓狀纖維為主)、小腦齒狀核和外囊長T1長T2異常信號,病灶在DWI序列上呈高信號,增強后未見異常強化(圖1a-1h);頭顱1H-MRS:兩側大腦半腦白質、小腦齒狀核和外囊長T2信號,多個體素的N2-乙酰天門冬氨酸(NAA)值輕度下降,膽堿(Cho)、肌酸(Cr)值未見明顯改變,未見乳酸峰、壞死峰;皮層區 MRS基本正常(圖2a-2d)。
入院后診斷為亞急性1,2-DCE中毒性腦病,給予:① 吸氧、心電監護、絕對臥床;②脫水降顱壓:20%甘露醇200ml,1次/6h;甘油果糖250ml,1次/12h;間斷在甘露醇靜滴后給予呋塞米5mg靜脈推注;患者眼底水腫和外展神經受壓始終未見明顯改善,上述劑量維持1個月后始緩慢減量;③大劑量激素沖擊:甲基強的松龍500mg/d,連用5d,以后每5d依次減為250mg/d、120mg/d和80mg/d,最后以60mg強的松口服維持,每周減5mg;④抗自由基、腦保護:依達拉奉、維生素E;⑤腦細胞活化劑:胞磷膽堿、三磷酸腺苷、輔酶A;⑥營養神經:B族維生素;⑦抗炎、抗滲出:七葉皂甙鈉20mg/d。⑧維持水電解質平衡等對癥支持治療。
治療20天時,復查頭顱MRI提示腦回腫脹略有好轉,腦溝較前加深,腦干受壓情況較前好轉,但腦室受壓仍較明顯,大腦半腦白質、小腦齒狀核和外囊異常信號改變不明顯。治療1個月后,復查頭顱MRI提示腦腫脹較前好轉、腦干無受壓、腦室受壓較前有所好轉,大腦半腦白質、小腦齒狀核和外囊異常信號面積有所縮小、信號強度減弱(圖3a-3d),此時患者無頭痛、頭昏等不適,外展神經功能有所恢復,但仍有視物成雙,患者于2012年10月23日出院,囑其院外繼續口服胞磷膽堿和B族維生素。2012年11月23日來院隨診,訴視力輕度減退,檢查見雙眼球位置居中,右眼外展露白1mm,左眼外展露白2mm,向左凝視有左右復視,雙側視乳頭色澤淡,生理凹陷存在,雙眼視力0.6,復查頭顱MRI同出院時無明顯改善,繼續口服胞磷膽堿和B族維生素。2013年12月6日來院隨診,訴視力未再進一步下降,檢查見雙眼球外展到邊,頭顱MRI提示腦組織無明顯腫脹,大腦半腦白質、小腦齒狀核和外囊異常信號基本消失(圖4a-4d)。
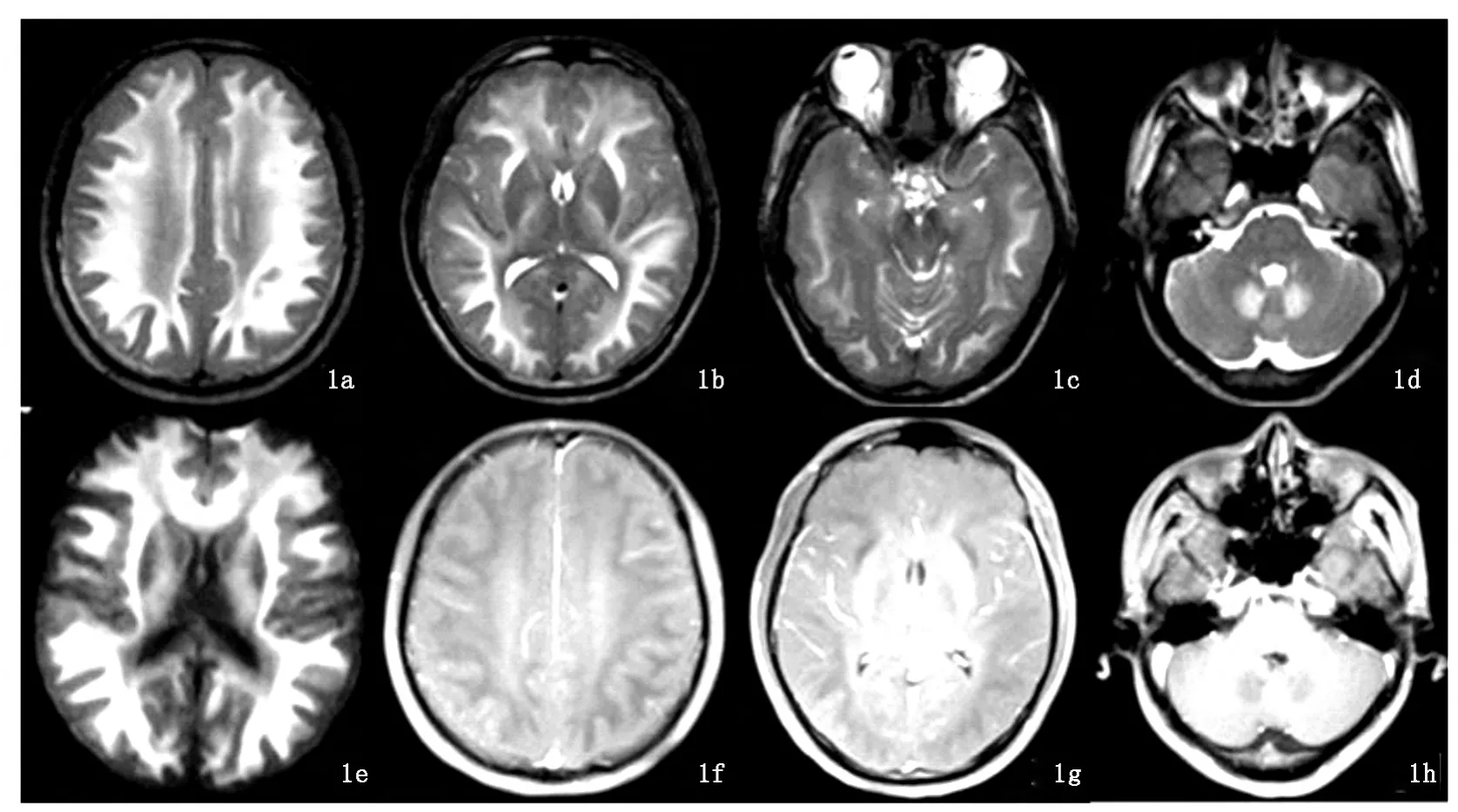
圖1a-1d T2WI示雙側大腦半球白質(皮層下弓狀纖維為主)、小腦齒狀核和外囊長T2異常信號,腦干受壓縮窄,環池消失;1e:DWI示皮層下、外囊的病灶為高信號;1f-1h:T1WI示雙側大腦半球白質(皮層下弓狀纖維為主)、小腦齒狀核和外囊長T1異常信號增強后無強化。
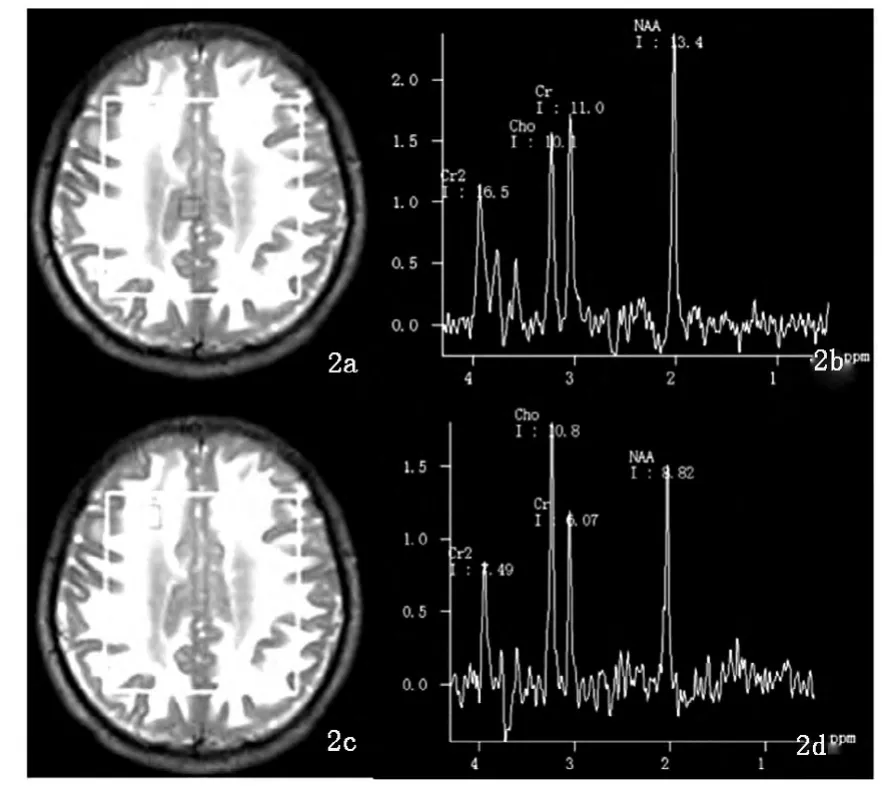
圖2a、2b 正常腦組織在頭顱1H-MRS上的表現;2c、2d:大腦半腦白質長T2信號區域的N2-乙酰天門冬氨酸(NAA)值輕度下降。
2 討論
2.1 一般資料 DCE有1,1-DCE及1,2-DCE兩種異構體。兩者皆為無色、易揮發、具有氯仿氣味的油狀液體,難溶于水,易溶于乙醇、乙醚等有機溶劑。DCE最初被用作麻醉劑、熏蒸劑;后被廣泛用于紡織、石油、電子工業的脫脂劑,金屬部件的清洗劑,咖啡因等的萃取劑及汽油的防爆劑等;現主要用作有機溶劑與粘合劑。1,1-DCE屬微毒物質,迄今未見有關1,1-DCE引起中毒的報道。1,2-DCE屬高毒物質,以呼吸道吸入中毒為主,主要靶器官是肝、腎及中樞神經系統。
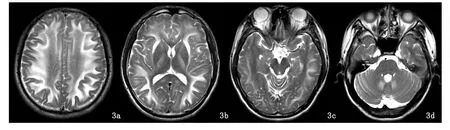
圖3a-3d 治療1個月后,T2WI示腦腫脹較前好轉、腦干無受壓、腦室受壓較前好轉,大腦半腦白質、小腦齒狀核和外囊異常信號面積縮小、信號強度減弱。
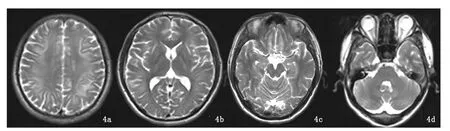
圖4a-4d 發病4個月后,T2WI示腦組織無明顯腫脹,大腦半腦白質、小腦齒狀核和外囊異常信號基本消失。
2.2 臨床表現 1989年以前報道的1,2-DCE職業性中毒主要是急性中毒,急性中毒多見于誤服者或短時間內高濃度吸入,潛伏期一般為數分鐘或數十分鐘[1]。1989年以后報道的1,2-DCE職業性中毒主要是亞急性中毒,亞急性中毒見于較長時間吸入較高濃度1,2-DCE的患者,其臨床特點[1]:①潛伏期較長,數天至數十天;②臨床表現以中毒性腦病為主,突出表現為顱高壓癥,部分重度中毒者可有局灶性腦損害的表現,肝、腎損害極為少見;③多呈散發性發病;④起病隱匿,病情可突然惡化等。⑤ 部分患者顱壓增高癥狀可反復出現。⑥死亡原因多為腦水腫并發腦疝。本例患者在接觸1,2-DCE30多天時發病,潛伏期較長,同工種另一人無類似癥狀,病初表現為輕度頭痛、頭昏、乏力等非特異性癥狀,1周后顱高壓癥狀明顯,2周后出現外展神經受壓的假定位體征和視乳頭水腫,故臨床表現符合亞急性中毒性腦病診斷。既往報道的病例多以顱高壓癥為主要表現,意識障礙、精神癥狀、癲癇發作、小腦性共濟失調亦較多見于報道[2-4],偶見有合并視神經萎縮、再生障礙性貧血、應激性潰瘍穿孔的報道[5-8]。本例患者早期視覺誘發電位即提示存在右側視覺傳導通路功能障礙,在發病3個月之后出現輕度的雙眼視力減退,考慮其視力損害的機理可能有兩方面:1,2-DCE的直接損害;顱內壓增高導致視神經鞘內壓增高,視網膜中央靜脈回流受阻,靜脈壓增高,最終發生視神經損害。
2.3 影像學特征 1,2-DCE引起的中毒性腦病在影像學上具有特征性。文獻[9,10]報道頭顱CT顯示兩側大腦白質對稱性“蟹爪狀”密度減低,彌漫性腦水腫,腦溝變淺,腦回腫脹,側腦室受壓變小。MRI對病灶的分辨率較CT明顯增高,表現為[9-12]:①病灶部位:對稱性損害兩側的大腦半球白質(以皮層下弓形纖維受累為著)、小腦齒狀核、外囊、蒼白球、豆狀核和丘腦。②病灶信號特點:T1WI呈略低信號,T2WI呈較明顯高信號,DWI呈高信號。③病灶占位效應:腦組織呈彌漫性腫脹,中線結構居中,腦回腫脹,腦溝、腦裂變淺或消失,腦室系統呈整體性受壓緊縮。本例患者頭顱MRI顯示兩側大腦半球皮層下弓形纖維呈“火焰狀”、“蟹爪狀”長T1長T2信號,兩側外囊病灶呈圓弧形長T1長T2信號,兩側小腦齒狀核呈“腎形”長T1長T2信號,DWI上均為高信號,增強后未見病灶強化,這符合1,2-DCE中毒性腦病的影像學特點。目前關于1,2-DCE中毒性腦病1H-MRS表現的僅有1例報道[9]:病灶 NAA/Cr比值明顯降低,而Cho/Cr比值升高。NAA位于成熟神經元內,是神經元內標志物,NAA下降見于神經元的損害;Cho是細胞膜磷脂代謝成分之一,是髓鞘磷脂崩潰的標志,Cho升高見于腦腫瘤和急性脫髓鞘疾病;Cr是腦代謝的標志物,Cr波峰比較穩定,不隨病理改變而變化,常用作內標準。本例患者病灶區的NAA值輕度下降,Cho、Cr值未見明顯改變。其NAA值降低提示存在一定程度的神經元的損害,使NAA的合成減少。其Cho值未升高可能因:大劑量類固醇激素應用后影響Cho的水平;患者于2012年9月29日行該檢查,此時已發病1月余,髓鞘崩解釋放出的Cho已被清除。
2.4 診斷及鑒別診斷 亞急性1,2-DCE中毒性腦病的臨床和影像學表現具有特征性,結合既往文獻,總結其診斷要點如下:①短期接觸較高濃度1,2-DCE的職業史,接觸的原材料中含1,2-DCE,現場空氣中l,2-DCE濃度超過職業衛生標準的限值(15mg/m3);② 以中樞神經系統損害為主要臨床表現;③出現特征性影像學表現;④ 患者的頭發、血液、尿液中可檢測到1,2-DCE[13,14];⑤ 排除其他病因所引起的類似疾病。亞急性1,2-DCE中毒性腦病需與以下疾病相鑒別:①苯中毒,臨床上有有機溶劑職業接觸史和大腦半球白質、蒼白球受累。但其大腦半球白質病灶信號改變常較輕微,且主要損害腦室旁白質,而非弓狀纖維。②CO中毒,臨床有CO中毒病史,MRI表現為兩側蒼白球對稱性異常信號。③多發性硬化,MRI表現為垂直于側腦室的卵圓形長T1長T2信號,活動期增強有強化。④海洛因所致海綿狀白質腦病,有明確海洛因接觸史,尤其是燙吸史,MRI顯示兩側小腦半球白質呈大片蝶翼樣異常信號,腦干被蓋部、內囊后肢、胼胝體壓部、雙側大腦半球后2/3頂枕葉深部白質,弓狀纖維不受累。⑤艾滋病,MRI表現為腦內散在分布的、大小不等的長T1長T2信號,血清HIV抗體檢測可資鑒別。
2.5 治療轉歸 1,2-DCE中毒性腦病無特效解毒藥,目前國內報道的文獻[1]均以對癥和支持治療為主:吸氧、脫水降顱壓、大劑量激素沖擊、抗自由基和腦保護、腦細胞活化劑、控制癲癇發作、控制精神癥狀、保護重要器官功能和維持水電解質平衡等。本文采取的治療方案基本與之相同,有以下幾點需強調:①腦水腫的治療:脫水劑的使用要全量、聯合、長程、緩慢減量。文獻報道的療程多在1-2月,減量需謹慎、密切觀察病情、一旦加重及時追加。②高壓氧治療:既往對高壓氧治療的認識不夠,少數文獻[4,5]報道高壓氧用于意識障礙、癲癇、視力障礙患者的療效良好,維持2個月以上的治療能顯著改善癥狀。方秀華等[5]報道了1例雙眼失明患者經高壓氧治療后視力完全恢復。本例患者在發病3個月之后出現視力下降,考慮與顱高壓持續時間較長有關,如能早期行高壓氧治療,可能會預防此后遺癥的出現。李斌等[15]通過病例對照研究發現在常規治療的基礎上加用高壓氧治療、后期指導功能鍛煉的綜合性治療方法,療效顯著優于僅給予常規治療,進一步證實高壓氧治療療效確切,值得臨床推廣。③最近的一項臨床研究[16]顯示,硫辛酸可促進1,2-DCE中毒性腦病患者神經功能恢復,改善認知能力及生活質量。硫辛酸屬于維生素B的一類化合物,被稱為“萬能抗氧化劑”,這與既往清除自由基的治療策略是一致的。
在中小型企業密集的東南部地區,1,2-DCE所引起的亞急性中毒性腦病已屢見不鮮,但當地醫院往往對該病認識不足,在短期的脫水治療后即匆匆讓患者轉至上級醫院,更有甚者在病情初有好轉后即輕率終止治療。這不僅不利于提高當地職業性1,2-DCE中毒的診治水平,而且可能延誤患者的病情。針對有1,2-DCE接觸史并出現中樞神經系統癥狀的患者,有必要進行頭顱CT和MRI檢查,這對1,2-DCE中毒性腦病的早期診斷有重要價值,能夠指導醫生盡早采取積極的治療措施,遵循“密切觀察、早期發現、及時處理、防止復發”的原則處理腦水腫,并通過動態觀察MRI的變化來指導治療方案的調整和隨診患者的預后。這將大大預防1,2-DCE中毒帶給患者嚴重的后遺癥和降低死亡率。
[1]李來玉,陳秉炯,黃建勛,等.1,2-二氯乙烷職業中毒近十年的研究概[J].中國職業醫學,1999,26(6):44.
[2]錢傳忠,陳卓友,惲文偉,等.二氯乙烷中毒性腦病八例臨床分析[J].中華勞動衛生職業病雜志,2005,23(6):467.
[3]張巡森,孫道遠,陳衛杰,等.1,2-二氯乙烷亞急性中毒臨床特點分析[J].中華勞動衛生職業病雜志,2009,27(7):439.
[4]王秋莎.高壓氧綜合治療二氯乙烷中毒性腦病三例[J].中華航海醫學與高氣壓醫學雜志,2005,12(3):192.
[5]方秀華,呂林娟,楊彥楠.二氯乙烷中毒致視力障礙一例報告[J].中國急救復蘇與災害醫學雜志,2010,5(1):76.
[6]曹春燕,孫素梅,張秋玲.1例重度1,2-二氯乙烷中毒臨床分析[J].中國工業醫學雜志,2007,20(1):25.
[7]王炳森,王 韻.1,2-二氯乙烷中毒與再生障礙性貧血[J].中華勞動衛生職業病雜志,2003,21(2):127.
[8]劉憲斌.二氯乙烷中毒合并應激性潰瘍穿孔1例報告[J].中國工業醫學雜志,2007,20(5):305.
[9]劉 靖,朱希松,高 欣,等.1,2-二氯乙烷中毒性腦病的影像學表現[J].實用放射學雜志,2011,27(9):1317.
[10]林海勇,楊志輝.1,2-二氯乙烷中毒性腦病的CT和 MRI表現[J].實用放射學雜志,2009,25(5):628.
[11]趙風玲,鄭功遠,蘇冬梅,等.重癥二氯乙烷中毒性腦病臨床表現及頭顱 MRl分析[J].中華勞動衛生職業病雜志,2010,28(3):235.
[12]易海玲,陳劍賢,孫占友,等.DWI對二氯乙烷中毒性腦病的診斷價值(附7例報告)[J].放射學實踐,2011,26(11):1153.
[13]路 明,馮加純,張漢義,等.以肌陣攣癲癰持續狀態為首發的重癥1,2-二氯乙烷中毒1例報告[J].J Apoplexy and Nervous Diseases,2007,24(5):560.
[14]曾子芳,陳嘉斌,夏麗華,等.5例職業性急性重度1,2-二氯乙烷中毒救治體會.中國中西醫結合學會編.第六屆全國中西醫結合災害醫學學術會議學術論文集[C].北京:中國學術期刊(光盤版)電子雜志社,2010:331-332.
[15]李 斌,黃家文,郭娟,等.二氯乙烷中毒性腦病的綜合治療效果[J].職業與健康,2012,28(24):3069.
[16]陳烈冉,張子堯,梁新明.硫辛酸治療1,2-二氯乙烷中毒性腦病臨床觀察[J].中國職業醫學,2013,1:25.

