轉氨酶輕度升高和正常HBV感染者年齡、HBeAg與肝活檢分析
李靜 孝奇 李昱曉 尹書梅
慢性乙型肝炎病毒(HBV)感染后可引起機體對HBV無或低免疫應答,造成HBV在體內的持續存在和復制,長時間病毒活動可引起肝臟炎癥和纖維化,嚴重者可發展為肝硬化和肝癌。慢性HBV DNA感染者的治療最關鍵、最重要的治療是抗病毒。在抗病毒過程中我們發現部分患者出現HBV DNA甚至HBeAg陰轉,但還有一部分人未能達到預期效果。對于丙氨酸氨基轉移酶(ALT)輕度升高和正常慢性乙型肝炎感染者部分發展為肝硬化,研究發現慢性HBV感染者大多數存在不同程度的肝臟炎癥,甚至纖維化[1,2]。在發展成肝硬化漫長過程中因素眾多,我們對ALT輕度升高慢性HBV感染者1 124例進行肝臟病理特征,探討與年齡、HBeAg分析,總結肝硬化影響因素,報告如下。
1 資料與方法
1.1 一般資料 選擇我院2005年1月至2013年12月門診收治患者1 124例,男870例,女254例;平均年齡(33±13)歲;診斷符合2010年版《慢性乙型肝炎防治指南》的診斷標準[3]。
1.2 納入與排除標準
1.2.1 納入標準:既往有乙型肝炎病史或HBsAg陽性超過6個月,現HBsAg和(或)HBV DNA仍為陽性者,ALT為(1~2)×ULN和正常慢性HBV感染者。
1.2.2 排除標準:①既往1年內接受過抗病毒治療或使用過降酶藥物;②合并其他肝炎病毒感染;③合并嚴重的心、腦、腎疾病及自身免疫性疾病。
1.3 血生化指標 所有患者為當日門診就診患者,治療后1周內抽空腹不抗凝靜脈血5 ml,檢測ALT等生化指標。使用OLMPUS AU400全自動生化分析儀,試劑由上海長征醫學科學有限公司提供。
1.4 肝組織病理學檢查 穿刺前準備,患者常規檢測血小板,符合正常標準后開始行肝臟穿刺術。超聲引導下,使用彈射式組織穿刺槍,標本長度均在1.5~2.5 cm,病理標本用10%中性甲醛溶液固定,石蠟包埋,常規制片,蘇木素-伊紅、Masson、網狀纖維染色,光學顯微鏡多視野觀察。肝組織病理學診斷標準參照2000年《病毒性肝炎防治方案》中的慢性肝炎病理分級、分期標準,將炎癥活動度(G)劃分為0~4級,纖維化程度(S)劃分為0~4期。
1.5 血清肝炎標志物檢測 采用酶聯免疫吸附(ELISA)分析方法檢測HBsAg、抗-HBs、HBeAg、抗-HBe、抗-HBc,試劑盒由上海科華生物工程有限公司提供。
1.6 統計學分析 應用SPSS 13.0統計軟件,計量資料以±s表示,采用方差分析或t檢驗,計數資料比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 ALT輕度升高HBV感染者按年齡HBeAg與肝活檢分組比較 ALT輕度升高和正常慢性HBV感染者共1 124例。將所有病例按HBeAg陽性和陰性分為2組,分別將這2組按ALT正常和(1~2)×ULN分為4組,再分別將這4個小組按炎癥分級<2級水平和≥2級水平分為8個分組,觀察年齡<40歲和≥40歲所占比例情況,<40歲、HBeAg陽性、ALT正常組患者肝組織炎癥分級以G<2為主(68.13%),其他<40歲組患者肝組織炎癥分級均以G≥2為主,各組所占比例分別為64.82%、53.04%,68.54%;≥40歲組所占比例分別為65.31%、84.13%、48.15%、93.55%;與<40歲組比較,差異有統計學意義(χ2值分別為241.5、137.1、110.5、81.5,P<0.05)。見表1。

表1 ALT輕度升高HBV感染者按年齡、HBeAg與肝活檢分組比較 例(%)
2.2 ALT輕度異常的HBeAg陽性與HBeAg陰性慢性HBV攜帶者比較 將所以病例分為HBeAg陽性組和HBeAg陰性2個組,2組按ALT正常和(1~2)× ULN分為4個小組,觀察炎性分級和纖維分期情況。
HBeAg陽性患者中ALT正常和(1~2)×ULN組炎性分級和纖維分期差異有統計學意義(t值分別為-3.005、-4.626,P<0.05),HBeAg陰性患者中ALT正常和(1~2)×ULN組炎性分級和纖維分期差異無統計學意義(t值分別為-0.943、-1.352,P>0.05)。見表2。
表2 HBeAg陽性組和陰性組HBV感染者肝臟病理比較 ±s
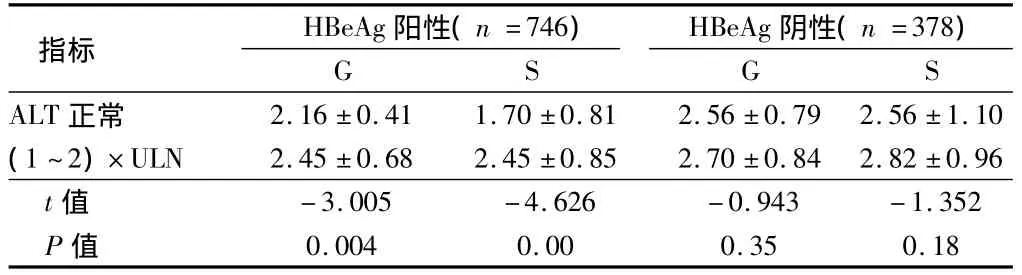
表2 HBeAg陽性組和陰性組HBV感染者肝臟病理比較 ±s
指標 HBeAg陽性(n=746) G S HBeAg陰性(n=378) G S ALT正常2.16±0.41 1.70±0.81 2.56±0.79 2.56±1.10 (1~2)×ULN 2.45±0.68 2.45±0.85 2.70±0.84 2.82±0.96 t值-3.005 -4.626 -0.943 -1.352 P值0.004 0.00 0.35 0.18
2.3 年齡與炎性分級、纖維化分期進行相關分析 將所有病例的炎癥分級纖維分期與年齡進行相關分析,相關系數為0.316、0.198(P<0.05)。
將病例分為<40歲組和≥40歲組,2組中年齡與炎癥分級和纖維分期進行相關分析,相關系數為0.306、0.312、-0.170、-0.030,P值分別為<0.05、<0.05、>0.05、>0.05。
3 討論
HBV感染后可引起機體對HBV無或低免疫應答,造成HBV在體內的持續存在和復制,長時間病毒活動可引起肝臟炎癥和纖維化,嚴重者可發展為肝硬化和肝癌。我國慢性乙肝病毒攜帶者已達1.2億左右,控制慢性HBV感染者的病情已經成為嚴重的社會和公共衛生問題。慢性HBV DNA感染者的治療最關鍵、最重要的治療是抗病毒。在抗病毒過程中我們發現部分患者出現HBV DNA甚至HBeAg陰轉,但還有一部分人未能達到預期效果。2012年《慢性乙型肝炎抗病毒治療專家共識》明確提出,對于HBeAg陽性或HBeAg陰性的慢性乙性肝炎(CHB)患者治療的適應證主要考慮三方面:血清HBV DNA水平、血清轉氨酶水平、組織學分級及分期;還應考慮患者年齡、健康狀況以及抗病毒藥物的可獲取性[4],抗病毒適應證要求丙氨酸氨基轉移酶(ALT)水平≥正常值上限(ULN)2倍,但對于ALT在正常上限1~2倍的CHB患者是否應抗病毒治療目前未達到統一意見。APASL、AASLD及我國慢性乙型肝炎指南[5-7]均指出:肝組織病理學顯示Knodell HAL≥4,或炎癥壞死≥G2,或纖維化≥S2,應積極給予抗病毒治療。HBeAg陽性、HBVDNA>2 000 U/ml、年齡大、男性、轉氨酶水平高均是發生肝硬化、肝細胞癌的危險因素[7],我們將ALT輕度升高和正常慢性HBV感染者共1 124例,將所有病例按HBeAg陽性和陰性分為2組,分別將這兩組按ALT正常和(1~2)×ULN分為4個小組,再分別將這4個小組按炎癥分級<2級水平和≥2級水平分為8個分組,觀察年齡<40歲和≥40歲所占比例情況,研究結果顯示,HBeAg陽性ALT正常<40歲和≥40組有31.8%、65.31%的患者肝臟炎癥分級>G2,HBeAg陽性(1~2)×ULN中<40歲和≥40組有64.82%、84.13%的患者肝臟炎癥分級>G2,HBeAg陰性ALT正常<40歲和≥40組有53.04%、48.15%的患者肝臟炎癥分級>G2,HBeAg陰性1~2×ULN中<40歲和≥40組有68.54%、93.55%的患者肝臟炎癥分級>G2。因此,轉氨酶輕度升高和正常的慢性HBV感染者中年齡隨著年齡增大和轉氨酶增加肝臟炎癥和纖維化程度逐漸加重,年齡≥40歲后,不論HBeAg陽性還是陰性慢性HBV感染者,在患者不接受肝臟穿刺情況下,可建議患者抗病毒治療,防止遺漏符合抗病毒條件的患者。
隨著HBV感染病程的延長,肝臟炎癥和纖維化程度不斷發展加重[8]。發展為肝硬化、肝細胞癌漫長過程中受許多因素影響,年齡是成為重要影響因素,尤其是40歲以上患者[6],應若素等[9]對轉氨酶正常和輕度升常的慢性HBV感染者肝組織病理特征進行研究,發現轉氨酶正常的患者肝臟炎癥、纖維化程度均與年齡呈正相關,轉氨酶輕度異常的患者肝臟炎癥、纖維化程度與年齡呈負相關。本研究發現HBeAg陽性患者年齡超過40歲G≥2所占比例明顯增多,HBeAg陰性患者在ALT正常組中G≥2所占比例沒有明顯增加,在ALT異常組中G≥2所占比例明顯增加。所以對于HBeAg陽性慢性HBV感染者年齡超過40歲后肝組織的炎性分級和纖維分期逐漸加重,并且明顯高于小于40歲,而對于HBeAg陰性這部分患者,隨著年齡的增加肝組織病理并沒有明顯提高,只有在(1~2)×ULN慢性HBV感染者纖維分期有明顯變化,同時炎癥分級和纖維分期與年齡總體有相關性,將年齡按40歲分為<40歲組和≥40歲組,2組分別與炎癥分級和纖維分期進行相關分析,<40組隨著年齡增加炎性分級與纖維分期逐漸加重,而≥40歲組隨著年齡增加炎癥分級逐漸加重,但≥40歲組纖維分期無相關性。
HBeAg是慢性HBV感染者體內重要的免疫耐受因子,一般情況下它的存在說明患者體內具有病毒高復制,機體免疫應答低[10]。纖維化分期有著較高的相關性,陳恩強等[8]亦認為隨著肝臟纖維化的加重,血清、HBeAg陽性率有逐漸減少的趨勢。湯雄等[11]對171例、HBeAg陽性和、HBeAg陰性CHB患者進行肝組織病理學對比分析,發現、HBeAg陽性CHB患者重度炎癥的發生率高于、HBeAg陰性患者,而纖維化程度無差異。吳麗萍等[12]則認為轉氨酶正常的CHB患者中,HBeAg陰性者肝組織炎癥和纖維化程度均重于HBeAg陽性者。經研究發現HBeAg陽性患者中ALT正常或(1~2)×ULN組炎性分級和纖維分期有差異。
血清轉氨酶是指ALT和AST,它們主要存在于肝細胞內,血清中的ALT和AST含量極低,當肝細胞受到損傷時,細胞內的ALT或AST漏入血中。轉氨酶是評價肝臟炎癥壞死程度的較敏感指標,與肝臟疾病程度有著一定的關系[13,14]。本研究發現血清ALT和肝臟病理炎癥分級有密切相關性,但ALT≤2 ULN慢性HBV感染者中不同ALT水平肝臟炎癥程度及纖維化程度無統計學差別,原因可能是肝臟儲備功能較強,此類患者免疫,反映尚未損傷肝細胞或是肝細胞破壞不明顯時,血清轉氨酶可以正常或只是輕度升高,但病情仍呈隱匿發展[15]。所有發展肝硬化由多種因素造成,慢性HBV感染者隨著年齡、轉氨酶增加肝臟炎癥分級逐漸增加,轉氨酶輕度升高和正常的慢性HBV感染者中年齡隨著年齡增大和轉氨酶增加肝臟炎癥和纖維化程度逐漸加重,年齡≥40歲后,不論HBeAg陽性還是陰性慢性HBV感染者建議抗病毒治療,因此密切隨訪肝臟病理、ALT、性別、年齡、HBV DNA水平對于適時選擇抗病毒治療時機有重要的指導作用。
1 邢漢前,辛紹杰,張欣,等.慢性乙型肝炎病毒感染免疫耐受期患者的臨床病理特征.世界華人消化雜志,2006,14:1425-1429.
2 趙桂鳴,鄒煥文.乙肝病毒攜帶者肝組織學的改變.天津醫藥,2005,33:550-551.
3 中華醫學會肝病學分會,中華醫學會感染病學分會.慢性乙型肝炎防治指南(2010).胃腸病學和肝病學雜志,2011,20:197-210.
4 Zoulim F,Perrillo R.Hepatitis B:reflection on the current approach to antiviral therapy.J Hepatol,2008,48:S2-S19.
5 Llaw YF,Leung N,Kao JH,et al.Asian-pacific consensus statement on management of chronic hepatitis B:a2008 update.Hepatollnt,2008:263-283.
6 Lok AS,Mcmahon BJ.Chronic hepatitis B:update 2009.Hepatology,2009,50:661-662.
7 中華醫學肝病學分會,中華醫學會感染分會.中國慢性乙型肝炎防治指南(2010版).臨床肝膽病雜志,2011,27:1-16.
8 陳恩強,何伶俐,王麗春,等.丙氨酸氨基轉移酶低于2倍正常值的慢性乙肝患者肝組織學的改變.世界華人消化雜志,2008,16:2476-2481.
9 應若素,楊湛,陳燕宇,等.丙氨基轉移酶水平正常與輕度升高慢性HBV感染者的肝臟病理學特征比較.中華肝臟病雜志,2012,20: 585-588.
10 鄭專.e抗原陽性的乙型肝炎患者HBVDNA載量與HBsAg以及肝功能關系的研究.醫學研究雜志,2012,41:164-166.
11 湯雄,袁濤,汪夢,等.171例HBeAg陽性與陰性慢性乙型肝炎患者肝臟組織學的對比分析.實用臨床醫學,2011,12:8-9.
12 吳麗萍,張建軍,杜瑞清,等.肝功能正常的慢性乙型肝炎病毒感染者血清HBeAg及HBVDNA與肝組織病理改變的關系.肝臟雜志,2009,14:269-271.
13 竇曉光.丙氨酸轉氨酶正常的慢性乙型肝炎病毒感染人群抗病毒治療策略.中國實用內科雜志,2013,33:454-456.
14 王治蘭,劉衛平,王貴強.慢性HBV感染肝臟病理變化和生化ALT及病毒學關系.中華實驗和臨床病毒學雜志,2008,22:388-390.
15 夏國美,李旭,葉珺,等.慢性HBV感染者血清HBsAg定量水平HBVDNA與肝臟組織病理學分析.安徽醫學,2013,34:1752-1755.

