前列腺癌穿刺活檢導致感染性休克的原因及預防
李 娟 郭廣亞 周 莉
作者單位:100088 第二炮兵總醫院保健科
?
前列腺癌穿刺活檢導致感染性休克的原因及預防
李娟郭廣亞周 莉
作者單位:100088 第二炮兵總醫院保健科
【摘要】目的探討前列腺癌患者穿刺活檢引發感染性休克的原因及預防措施。方法選擇行穿刺活檢術的前列腺癌患者84例,按照是否發生感染性休克分為休克組和非休克組,觀察感染性休克患者病原菌生物學特征,采用單因素和多因素logistic回歸分析影響感染性休克的因素。結果感染性休克發生率為8.33%,發生時間為術后12~37 h。7例感染性休克患者共檢出病原菌11株,其中革蘭氏陰性菌占72.73%,革蘭氏陽性菌占27.27 %。兩組患者在年齡、合并糖尿病、合并前列腺感染、合并尿路感染、APACHEⅡ評分、反復穿刺方面存在統計學差異(P<0.05)。合并前列腺感染、合并尿路感染、APACHEⅡ評分較低和年齡≥55歲,是導致前列腺癌患者行穿刺活檢術引發感染性休克的危險因素。結論前列腺癌患者穿刺活檢引發感染性休克的病原菌以革蘭氏陰性菌為主,發生時間為術后12~37 h,應加強年齡較大、APACHEⅡ評分較低、合并前列腺感染或者尿路感染的患者的預防控制,從而減少感染性休克的發生。
【關鍵詞】前列腺癌;穿刺活檢術;感染性休克;預防控制
(ThePracticalJournalofCancer,2015,30:0115~0117)
前列腺癌是男性最常見、死亡率居第二位的腫瘤[1],隨著男性飲食習慣、生活習慣的改變,其發病率呈現逐年遞增的趨勢。前列腺穿刺活檢作為診斷前列腺癌的主要手段之一,可以顯著提高前列腺癌檢出率和準確率,但常伴發感染、出血、疼痛、排尿癥狀、感染性休克等并發癥,尤其是感染性休克可對患者造成嚴重影響,甚至危及生命安全[2]。因此,明確影響穿刺活檢引發感染性休克的因素具有重要意義。本研究通過回顧性分析在我院行穿刺活檢術的前列腺癌患者病案資料,探討可能引發感染性休克的因素,為減少或避免感染性休克的發生提供參考依據。
1資料與方法
1.1對象
選擇2010年11月-2013年3月我院收治的行穿刺活檢的前列腺癌患者84例,按照是否發生感染性休克分為休克組和非休克組,其中休克組7例,平均年齡(48.12±11.39)歲;非休克組77例,平均年齡(47.82±10.95)歲。
1.2方法
1.2.1納入與排除標準感染性休克診斷標準參照衛生部《醫院感染管理規范》[3]且同時滿足以下3個條件[4]:①機體存在感染和膿毒癥的證據;②難以糾正的低血壓:經充分液體復蘇后仍難以糾正;③低血壓標準:收縮壓(SBP)<90 mmHg;平均動脈壓(MAP)<70 mmHg或SBP下降>40 mmHg。納入標準:符合前列腺癌診斷標準,因行穿刺活檢而發生感染性休克患者。排除合并心、肝、腎等器官功能不全患者和精神障礙或智力障礙患者。
1.2.2觀察指標查閱患者病案資料,收集患者年齡、觀察感染性休克出現時間、術前清潔灌腸、術前PSA、前列腺體積、穿刺點數量、前列腺感染、尿路感染、使用抗凝藥、危重癥(APACHE Ⅱ)評分、穿刺針數和反復穿刺以及合并基礎病(糖尿病、高血壓等疾病)等情況。
1.3統計學處理
應用SPSS 17.0統計軟件進行數據分析,兩組間計量資料分析采用獨立樣本t檢驗,兩組間計數資料分析采用χ2檢驗,采用多因素logistic回歸分析不同因素對感染的影響;檢驗水準α=0.05。
2結果
2.1感染性休克發生情況
84例患者中7例發生感染性休克,發生率為8.33%;感染性休克發生時間為術后12~37 h,平均時間為(28.12±4.19)h。
2.2感染性休克患者病原菌生物學特征
7例感染性休克患者共檢出病原菌11株,其中革蘭氏陰性菌8株(72.73%),革蘭氏陽性菌3株(27.27%)(表1)。
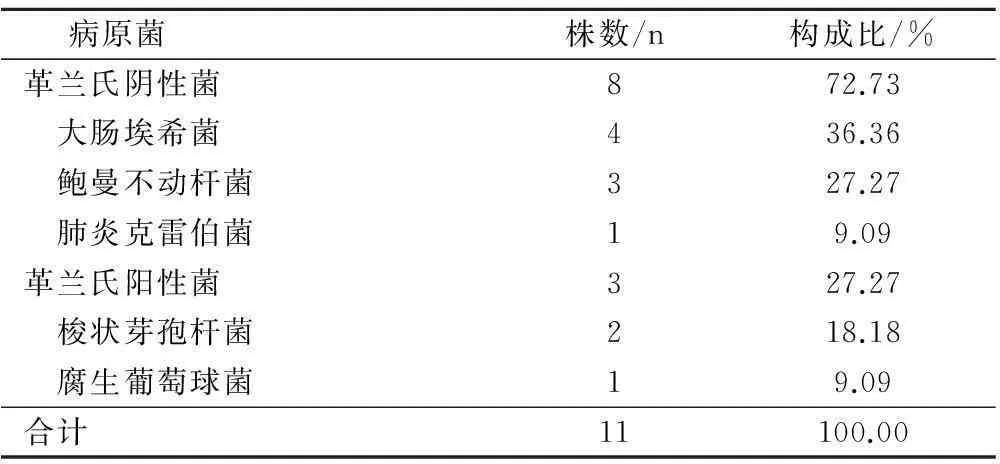
表1 感染性休克患者病原菌構成情況
2.3感染性休克的單因素分析
對可能影響感染性休克的因素進行單因素分析表明,兩組患者在年齡、合并糖尿病、合并前列腺感染、合并尿路感染、APACHEⅡ評分、反復穿刺方面差異具有統計學意義(P<0.05)(表2)。
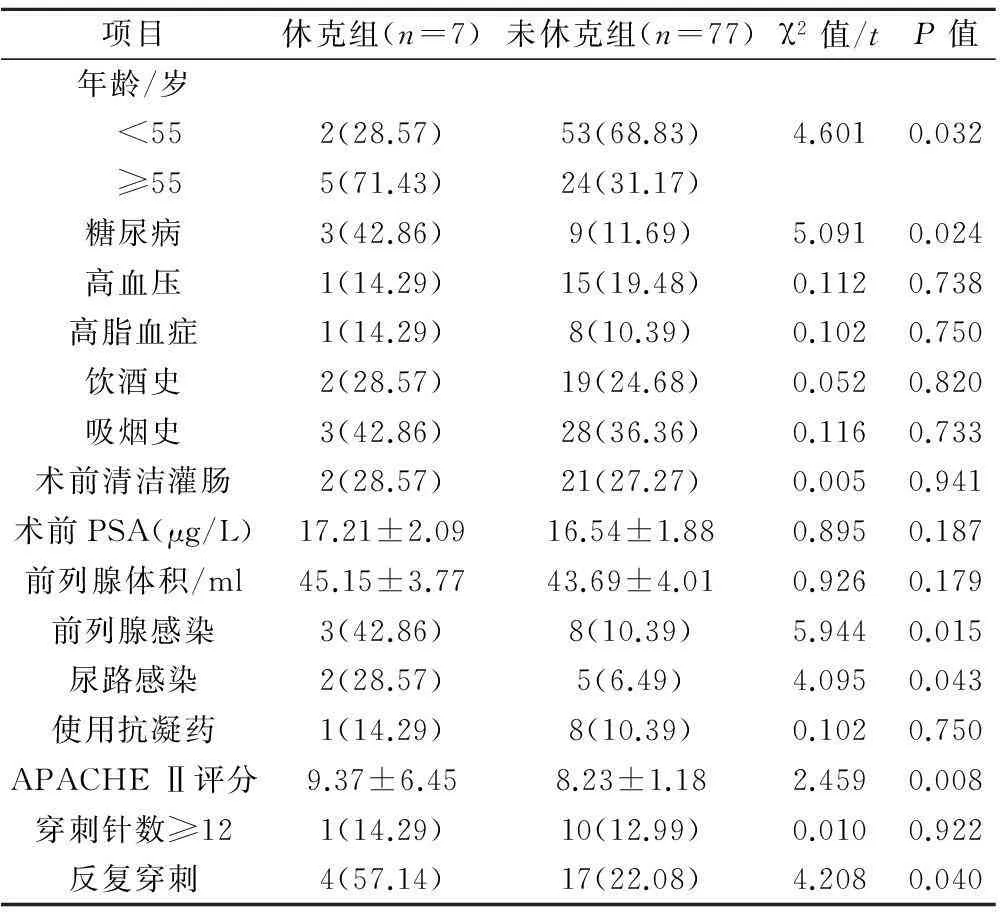
表2 感染性休克單因素分析結果(例,%)
2.4感染性休克的多因素分析
對兩組患者間存在統計學差異的因素,采用多因素logistic回歸分析得到影響感染性休克的危險因素,按相對危險度由大到小依次為合并前列腺感染、合并尿路感染、APACHEⅡ評分和年齡(P<0.05)(表3)。
3討論
前列腺癌作為男性常見的泌尿生殖系統惡性腫瘤之一,其發病率具有明顯的地理和種族差異,加勒比海及斯堪的維納亞地區最高,中國和日本最低[5-6];近年來其發病率呈明顯持續增長趨勢,嚴重影響著我國男性生活質量和預期壽命[7-8]。目前,前列腺穿刺活檢是診斷前列腺癌的主要手段,但常伴發感染、出血、疼痛、排尿癥狀、感染性休克等并發癥,其中感染性休克最嚴重。研究表明,前列腺癌患者穿刺活檢后感染性休克發生率為1.25%~14.13%[9]。本研究表明,前列腺癌患者穿刺活檢后感染性休克發生率為8.33%,與相關報道基本一致。
目前,有關前列腺癌患者穿刺活檢引發感染性休克影響因素的研究較多,但研究結果不盡一致。Zaytoun等[10]研究表明,年齡、合并糖尿病、合并高血壓、重復穿刺、APACHEⅡ評分較低、使用抗血小板藥物等
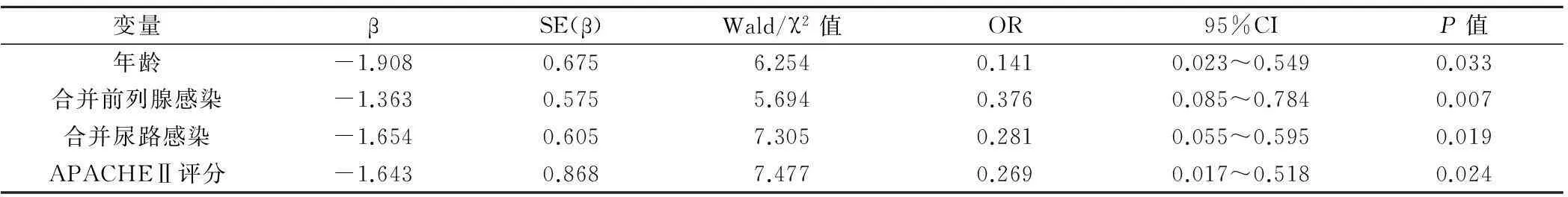
表3 感染性休克多因素Logistic回歸分析結果
是引發前列腺癌患者穿刺活檢后感染性休克的危險因素;Miura等[11]研究發現,年齡>75歲、合并糖尿病、合并尿路感染、前列腺體積、穿刺針數≥12、術前清潔灌腸等是影響感染性休克發生的主要因素。本研究表明,年齡≥55歲、合并前列腺感染、合并尿路感染和APACHEⅡ評分較低是導致前列腺癌患者行穿刺活檢術引發感染性休克的危險因素,尤其是前列腺感染顯著增加了感染性休克的發生率。隨著年齡增長,機體免疫系統功能逐漸衰退,更加容易受到致病菌的侵襲;前列腺癌易導致患者缺鐵性貧血,引起T淋巴細胞數目減少,中性粒細胞數、淋巴細胞的殺菌能力降低,因而易出現感染性休克;當合并尿路感染或者前列腺感染時,患者的免疫抑制失衡,對致病菌抵抗減弱,從而更加容易出現感染性休克。
單純提高感染性休克的治療效果并不能滿足臨床需求,對感染性休克進行早期診斷和及時有效的抗感染、抗休克治療是減少或避免其發生的關鍵[12]。因此,建議采取以下防治策略:①針對合并糖尿病患者,穿刺前調整血糖至正常水平;②對身體素質差、免疫力弱患者行穿刺活檢術前30 min預防性使用抗生素;③穿刺前做好腸道準備,對穿刺部位進行徹底清潔,消毒滅菌,同時注意無菌操作;④穿刺活檢術后感染性休克常發生于術后12~37 h,因此患者行穿刺活檢術后48 h內給予密切觀察;⑤穿刺術后WBC過高或過低是感染性休克的前兆,一旦出現需提前防治;⑥對穿刺術后出現高熱、膿毒血癥等臨床表現患者,早期應用抗生素聯合激素治療。
綜上可知,前列腺癌患者穿刺活檢引發感染性休克的致病菌以革蘭氏陰性菌為主,常發生于術后48 h,對年齡≥55歲、合并前列腺感染、合并尿路感染和APACHEⅡ評分較低患者需采取多方面預防控制策略,減少感染性休克的發生。
參考文獻
[1]史振鐸,韓從輝.前列腺炎與前列腺癌〔J〕.東南大學學報(醫學版),2012,31(6):768-770.
[2]杜科霖,歐陽俊,丁翔,等.經直腸超聲定位下前列腺穿刺活檢術的探討〔J〕.實用癌癥雜志,2011,26(1):45-48.
[3]中華人民共和國衛生部.醫院感染診斷標準〔S〕.北京:中華人民共和國衛生部,2001.
[4]黃潔,毛恩強.感染性休克診斷與鑒別診斷〔J〕.中國實用外科雜志,2009,29(12):1046-1048.
[5]Punnen S,Cooperberg MR.The epidemiology of high-risk prostate cancer〔J〕.Curr Opin Urol,2013,23(4):331-336.
[6]王洪亮,張海峰,許寧,等.中日兩城市前列腺癌普查結果及臨床病理對比研究〔J〕.中國老年學雜志,2005,25(2):144-146.
[7]韓蘇軍,張思維,陳萬青,等.中國前列腺癌發病現狀和流行趨勢分析〔J〕.臨床腫瘤學雜志,2013,18(4):330-334.
[8]韓仁強,武鳴,陳萬青,等.2003-2007年中國前列腺癌發病與死亡分析〔J〕.中國腫瘤,2012,21(11):805-811.
[9]Tomn P,Rdk R,Trachtenberg J.Catmstrophic sepsis and hemorrhage following tansrectal ultrasound guided prostate biopsies〔J〕.Can Urol Assoc J,2010,4(1):E12-14.
[10]Zaytoun OM,Anil T,Moussa AS,et al.Morbidity of prostate biopsy after simplified versus complex preparation protocols:assessment of risk factors〔J〕.Urology,201l,77(4):910-914.
[11]Miura T,Tanaka K,Shigemura K,et al.Levofloxacin resistant escherichia coli sepsis following an ultrasound-guided transrectal prostate biopsy:report of four cases and review of the literature〔J〕.Int J Urol,2008,15(5):457-459.
[12]Nam RK,Saskin R,Lee Y,et al.Increasing hospital admission rates for urological complications after transrectal ultrasound guided prostate biopsy〔J〕.J Urol,2010,183(3):963-968.
(編輯:吳小紅)
Analysis on Causes and Prevention of Septic Shock Caused by Puncture Biopsy in
Patients with Prostate Cancer
LIJuan,GUOGuangya,ZHOULi.SecondArtilleryGeneralHospital,Beijing,100088
【Abstract】ObjectiveTo explore the causes and preventive measures of septic shock caused by puncture biopsy in patients with prostate cancer.Methods84 cases of patients with prostate cancer who received puncture biopsy were divided into shock group and non-shock group,the pathogenic biological characteristics of patients with septic shock was observed,the single factor and multivariate logistic regression were used to analyse the factors affecting septic shock.ResultsThe incidence of septic shock was 8.33%,and its occurrence time was 12-37 h after operation.11 strains of pathogenic bacteria were detected in 7 patients with septic shock including gram negative bacteria accounting for 72.73% and gram positive bacteria accounting for 27.27%.There were significant difference in age,diabetes plus,prostate infection plus,urinary tract infection plus,APACHEⅡ score and repeated puncture between the 2 groups (P<0.05).Combined prostate infection or urinary tract infection,lower score of APACHE Ⅱand age ≥55 were risk factors leading to septic shock of patients with prostate cancer using biopsy raised.ConclusionSeptic shock is mainly caused by gram negative bacteria and occurs 12~37 h after operation.Patients with elder age,lower score of APACHE II,prostate infections or urinary tract infection should be given prevention and treatment to reduce the incidence of septic shock.
【Key words】Prostate cancer;Puncture Biopsy;Septic shock;Prevention and control
(收稿日期2014-06-10修回日期 2014-07-28)
中圖分類號:R737.25
文獻標識碼:A
文章編號:1001-5930(2015)01-0115-03
DOI:10.3969/j.issn.1001-5930.2015.01.034

